Vitamin D – Mehr als nur für die Knochen wichtig?
Wofür wir Vitamin D benötigen und welchen Einfluss es auf unsere Gesundheit hat
Ein Beitrag von Frau Dr. rer. nat. Larissa Tetsch
Der Mensch benötigt Vitamin D, um das Hormon Calcitriol herzustellen. Gut belegt ist dessen Förderung des Knochenaufbaus und damit ein Zusammenhang von Vitamin D-Mangel und Knochenerkrankungen wie Rachitis und Osteoporose. Dazu mehren sich Hinweise auf einen Einfluss von Vitamin D auf viele andere Organsysteme und Krankheitsbilder. Weltweit herrscht eine große Unterversorgung mit Vitamin D, und viele Menschen nehmen dieses in Tablettenform ein. Ob eine Gabe von Vitamin D-Pärparaten über den Einfluss auf den Knochenaufbau hinaus positive Effekte hat, wird in einer neuen Übersichtsstudie beleuchtet.
Was ist Vitamin D?
Unter dem Begriff Vitamin D wird eine Gruppe fettlöslicher Substanzen zusammengefasst, die eine wichtige Rolle bei der Regulierung des Calcium-Spiegels im Blut und damit beim Knochenaufbau spielen.
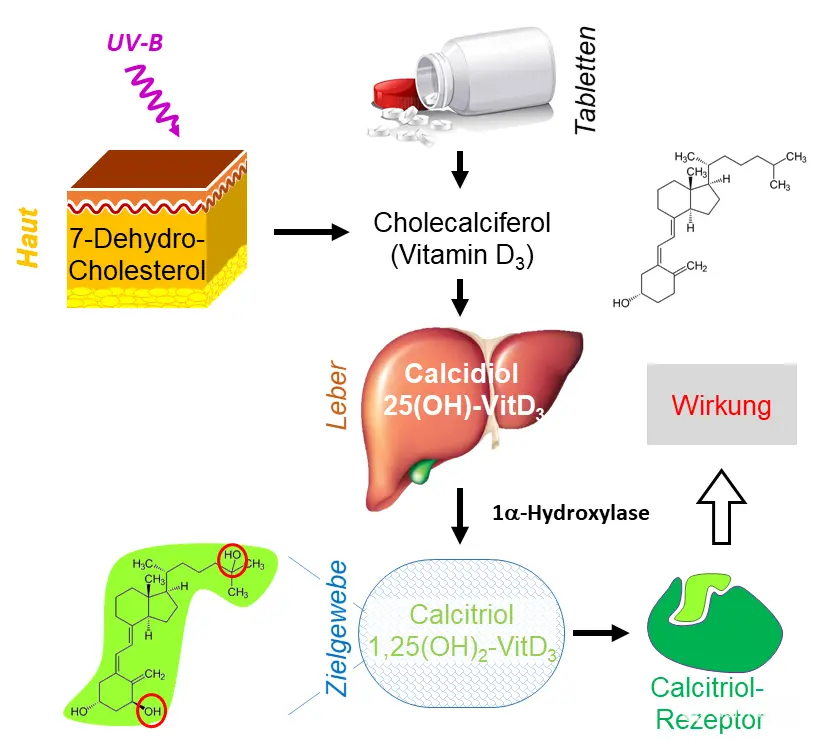
Ein Mangel an Vitamin D kann bei Kindern zu einer als Rachitis bekannten Fehlbildung der Knochen und bei Erwachsenen zur einer schmerzhaften Knochenerweichung (Osteomalazie) führen. Vitamin D ist die Vorstufe des Hormons Calcitriol und wird in der Haut aus 7-Dehydrocholesterol gebildet, das mit der Nahrung aufgenommen wird (Abb. 1). Die Umwandlung in Vitamin D3 (auch Cholecalciferol) geschieht nur unter Einwirkung von Sonnenlicht, genauer dem UVB-Anteil (mit einer Wellenlänge von 290 nm bis 315 nm) des Sonnenlichts. Durch die Bestrahlung entsteht aus 7-Dehydrocholesterol zuerst Prävitamin D3, das aber spontan zu Vitamin D3 umgewandelt wird. Dabei werden 80 Prozent des Prävitamins in der Haut innerhalb von acht Stunden zu Vitamin D3 umgesetzt.
Dieses gelangt ins Blut und wird so in die Leber transportiert. Dort wird es durch das Anhängen einer OH-Gruppe in Calcidiol (auch 25(OH)-Vitamin D3) umgewandelt. Calcidiol ist eine Speicherform von Vitamin D3, die zur Verfügung steht, wenn die Produktion für kurze Zeit, beispielsweise bei fehlendem Tageslicht, unterbrochen wird. Anhand der Menge der Speicherform im Blut kann auch die Vitamin D-Versorgung im Körper bestimmt werden. Das Calcidiol gelangt dann ebenfalls über den Blutstrom zu seinen Zielgeweben, zum Beispiel zu den Nieren, wo es zum physiologisch aktiven Hormon Calcitriol (auch 1α,25(OH)2-Vitamin D3) umgewandelt wird. Dies geschieht durch das Enzym 1α-Hydroxylase, die eine weitere OH-Gruppe an das Molekül anfügt.
Wofür benötigen wir Vitamin D?
In den Zellen der Zielorgane wirkt Calcitriol, indem es an den Vitamin D-Rezeptor (auch Calcitriol-Rezeptor) bindet und mit diesem in den Zellkern wandert. Dort bindet der Komplex an die DNA und sorgt dafür, dass bestimmte Gene abgelesen und dadurch Eiweiße mit entsprechenden biologischen Wirkungen gebildet werden. Schon lange ist bekannt, dass Calcitriol den Knochenstoffwechsel reguliert und insbesondere den Aufbau von Knochensubstanz fördert. Dabei spielt vor allem die durch Calcitriol bewirkte bessere Aufnahme von Calcium und Phosphat aus dem Darm eine Rolle. Für den Aufbau und Erhalt von Knochensubstanz werden Calcium und Phosphat in die Knochenmatrix eingebaut.
Wie kommt es zu einem Vitamin D-Mangel?
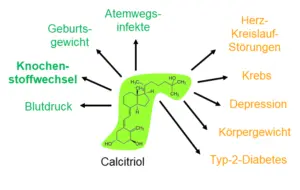
Seit einiger Zeit häufen sich außerdem Beobachtungen zu einem Zusammenhang von niedrigen Vitamin D3-Blutspiegeln mit verschiedenen Krankheiten wie Krebserkrankungen, Herz-Kreislauf-Erkrankungen, Bluthochdruck, Diabetes Typ 2, Übergewicht, Atemwegsinfekte und Depressionen. Da sich der Vitamin D-Rezeptor und die 1α-Hydroxylase als Enzym, das Calcidiol in das aktive Hormon Calcitriol umwandelt, in vielen Geweben nachweisen lässt, ist dies durchaus plausibel. Vor diesem Hintergrund scheint es problematisch, dass weltweit eine große Unterversorgung mit Vitamin D vorliegt, insbesondere auch bei Schwangeren und alten Menschen (z. B. Pflegebedürftige), die sich wenig im Freien aufhalten. Auch dunkelhäutige Menschen, die in gemäßigten Breiten leben, sind oft schlecht mit Vitamin D versorgt, da ihre Haut an die starke Sonneneinstrahlung in tropischen Regionen angepasst ist. Aber auch individuelle Kleidungsgewohnheiten und vor allem äußere klimatische Bedingungen spielen eine große Rolle. So kann bei starker Bewölkung die Vitamin D-Produktion durchaus drastisch eingeschränkt sein. In Deutschland ist die körpereigene Vitamin D-Produktion (auch endogene Synthese) zur Bedarfsdeckung und zum Anlegen von Speichern für die Wintermonate nur bei einem Aufenthalt im Freien von März bis Oktober möglich. Die Speicherung erfolgt im Muskel- und Fettgewebe. Circa 80-90 Prozent des Vitamins kann der Körper mit Hilfe der Sonne produzieren, 10-20 Prozent stammen aus der Nahrung.
[accordion title=““ open1st=“0″ openAll=“0″ style=““][accordion_item title=“Wussten Sie schon…?“]Die für die Vitamin D-Produktion wichtige UVB-Strahlung kommt nicht in ausreichendem Maße durch das Glas von Fensterscheiben, um die Synthese in der Haut anzukurbeln. Auch ein Besuch im Solarium im Winterhalbjahr bringt nichts, da hier hauptsächlich UVA-Strahlung zum Einsatz kommt.[/accordion_item][/accordion]
Nur wenige Lebensmittel enthalten nennenswerte Mengen an Vitamin D. Dazu gehören vor allem Fettfische wie Hering, Aal, Lachs, Sardine und Thunfisch, aber auch Lebertran (einzige Vitamin D-Quelle der Eskimos in der Polarnacht!), Hühnereier, Käse, Butter, Pilze, Avocados und Margarine. Tierische Vitamin D-Quellen enthalten Vitamin D3 und damit die Form, die auch der Mensch herstellen kann. Pflanzliche Quellen enthalten das strukturell verwandte Vitamin D2 (Ergocalciferol), das im Körper zu Vitamin D3 umgewandelt werden kann.
Ebenfalls können chronische Erkrankungen der Nieren, Leber oder des Magen-Darm-Trakts die körpereigen Vitamin D-Produktion einschränken. Aber auch bestimmte Medikamente, wie Zytostatika und Antiepileptika, haben Einfluss auf die Vitamin D-Produktion.
Tabelle: Ursachen und Risikofaktoren eines Vitamin D-Mangels (Kramer J. Dtsch Med Wochenschr 2015, 140 (22), 1661-1666.)
| Reduzierte Aufnahme von Vitamin D | - Vegane/vegetarische Ernährung - (unausgewogene) Diäten - Ernährung von Säuglingen nur mit Muttermilch - Ältere Menschen >70 Jahre: häufiger reduzierte Aufnahme von Vitamin D mit der Nahrung |
| Gestörte intestinale Absorption des fettlöslichen Vitamin D | - Malabsorption (von Fett) - Gastrektomie - Dünndarmerkrankungen, wie chronisch entzündliche Darmerkrankungen und Zöliakie - Pankreasinsuffizienz |
| Reduzierte dermale Synthese von Vitamin D | - Nicht ausreichende UV-B-Sonnenlicht-Exposition (<30 min/Tag) - Sonnenschutzprodukte: sinnvolle und konsequente Verwendung - Lebensweise mit Aufenthalt in Innenräumen: Fensterglas blockiert UV-B-Strahlung - Hospitalisierte Patienten, Menschen in Pflegeheimen oder mit verminderte Mobilität - Tragen verhüllender Kleidung - Menschen mit dunkler Hautfarbe - Ältere Menschen >70 Jahre: physiologisch reduzierte Synthese von Vitamin D in der Haut - Brandverletzungen oder andere irreversible Schädigungen der Haut |
| Gestörte bzw. dysbalancierte Speicherung von Vitamin D | - Adipositas mit erhöhtem VItamin-D-Bedarf aufgrund vermehrter Speicherung im Fettgewebe - Lebererkrankungen mit verminderter Speicherung im Lebergewebe |
| Gestörter Transport: Verminderung des Vitamin-D-bindenden Protein | - Verlust bei Nephrotischem Syndrom - Synthesestörungen bei Lebererkrankungen |
| Gestörte 25-Hydroxylierung des Vitamin D | - Lebererkrankungen, Leberzirrhose |
| Gestörte 1,25-Hydroxylierung des Vitamin D | - Hypoparathyreoidismus - Chronische Niereninsuffizienz (Kreatinin-Clearance <30 ml/min), akutes Nierenversagen - 1α-Hydroxylase Defizienz (Vitamin-D-abhängige Rachitis, Typ 1): funktioneller Vitamin-D-Mangel |
| Resistenz der Endorgane für Vitamin-D-Metabolite | - Mutation der Gene für den Vitamin-D-Rezeptor (Vitamin-D-abhängige Rachitis, Typ 2) - Hereditäre Vitamin-D-Resistente Rachitis (HVDRR) |
| Vermehrter Abbau von Vitamin D in inaktive Metabolite | - Antiretrovirale Medikamente, z.B. bei HIV- oder Hepatits-Therapie - Ketoconazol und andere antifungale Medikamente - P450 Induktoren, wie Phenytoin, Phenobarbital, Carbamazepin, Isoniazid, Theophyllin, Rifampicin und Johanniskraut sowie Rauchen und Alkohol |
| Vermehrter Bedarf an Vitamin D | - Knochenwachstum im Kindes- und Jugendalter - Schwangerschaft und Stillen - Knochenheilung bei Frakturen und Traumata |
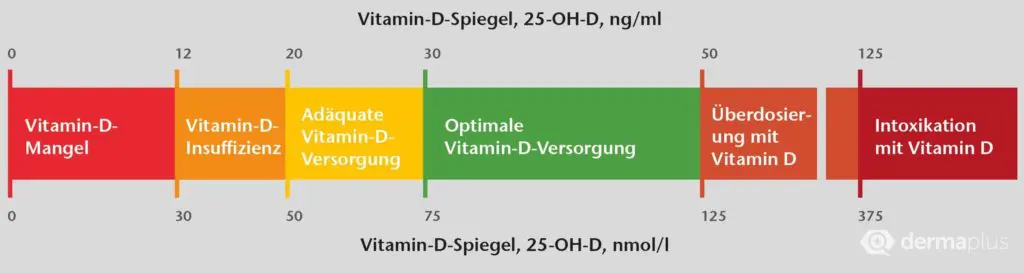
Als Grenze für eine Unterversorgung mit dem Vitamin gilt allgemein eine Konzentration im Blut zwischen 50 und 75 nmol/l, während man unterhalb einer Konzentration von 50 nmol/l von einem Vitamin D-Mangel spricht. Laut der Deutschen Gesellschaft für Ernährung liegt der tägliche Bedarf an Vitamin D bei fehlender Eigensynthese für Säuglinge (<12 Monaten) bei 10 µg/Tag und für Kinder, Jugendliche, Erwachsene sowie Schwangere und Stillende bei 20 µg/Tag.
Woran erkenne ich einen Vitamin D-Mangel?
Laut Studien vom Robert-Koch-Institut sind etwa 61 Prozent der Erwachsenen und 46 Prozent der Kinder und Jugendlichen in Deutschland mangelhaft bis suboptimal mit Vitamin D versorgt. Vorrangig dafür verantwortlich sind ein veränderter Lebensstil und Freizeitverhalten.
Ein Bluttest zur Bestimmung des Vitamin D-Status kann kostenpflichtig beim Hausarzt oder auch von zu Hause aus durchgeführt werden. In der Arztpraxis wird venöses Blut verwendet, hierfür muss man mindesten 12 Stunden nüchtern sein. Für das Test-Kit für zu Hause benötigt man nur eine paar Tropfen Kapillarblut, das ganz einfach aus der Fingerkuppe gewonnen wird. In beiden Fällen wird das entnommene Blut in ein Labor eingeschickt, und nach wenigen Tagen erhält man das Ergebnis.
Ein Vitamin D-Mangel liegt dann vor, wenn der Serumwert unterhalb des Referenzbereichs (50 nmol/l bzw. 20 ng/ml) liegt und zugleich klinisch relevante Symptome auftreten (Abb. 2). Da die Vitamin D-Konzentration saisonalen Schwankungen unterliegt, sollte bei einem Verdacht immer nachkontrolliert werden. Eine einmalige Messung ist nicht aussagekräftig.
Symptome, die im Zusammenhang mit einem Vitamin D-Mangel auftreten:
- Störungen im Knochenwachstum und Knochenverformungen in Folge einer Entkalkung und Erweichung der Knochen (bei Säuglingen/Kinder auch Rachitis genannt)
- Knochenschmerzen und Verformung tragender Knochen in Folge länger bestehender Entkalkung (bei Erwachsenen auch Osteomalazie genannt)
- Osteoporose
- Muskelschwäche
- Erhöhte Infektanfälligkeit
- Müdigkeit
- Konzentrationsprobleme
- Kopfschmerzen
- Haarausfall
- Negative Stimmung
Zudem wird vermutet, das Vitamin D auch Einfluss auf andere Krankheitsgeschehen, wie Diabetes oder Bluthochdruck, hat.
Wie behandele ich einen Vitamin D Mangel?
Vom Frühjahr bis Herbst sollten Arme, Hände und Gesicht zwei- bis dreimal pro Woche unbedeckt der Sonne ausgesetzt werden. Bei längeren Aufenthalten im Freien in den Sommermonaten kann dann natürlich ein Sonnenschutz aufgetragen werden. Auf diese Weise kann 80 – 90 Prozent des benötigten Vitamin D in der Haut gebildet werden.
[accordion title=““ open1st=“0″ openAll=“0″ style=““][accordion_item title=“Wussten Sie schon…?“]Sonnenschutzmittel schwächen das Eindringen von UVB-Strahlung in die Haut und schützen so vor Hautkrebs. Allerdings wird dadurch auch die Vitamin D-Synthese gestört. So lässt ein Produkt mit Lichtschutzfaktor (LSF) 10 nur 10%, LSF 20 nur 5%, LSF 30 noch 3% und Produkte mit LSF 50 nur noch 2% der UVB-Strahlung durch. Der Verzicht auf Sonnenschutzmitteln (erhöhtes Hautkrebsrisiko) zu Gunsten der Vitamin D-Produktion ist allerdings keine Alternative.[/accordion_item][/accordion]
Wurde ein Vitamin D-Mangel mittels Bluttest festgestellt, sind Nahrungsergänzungsmittel durchaus angezeigt. Sie stellen eine gute Vitamin D-Quelle dar und sind im allgemeinen sicher in der Verwendung – allerdings nur, wenn sie richtig dosiert und sachgemäß eingenommen werden. Bei einem gravierenden Mangel (<25 nmol/l) oder anderen bestehenden Krankheiten sollte zudem unbedingt eine Abklärung der Ursachen beim Arzt erfolgen und nur nach Rücksprache und ärztlicher Überwachung supplementiert werden.
Es sind verschiedene Präparate mit unterschiedlichen Dosierungen auf dem Markt erhältlich. Generell wird zur Supplementierung mit Vitamin D3 anstatt mit Vitamin D2 geraten, da der Serumspiegel dadurch deutlich schneller ansteigt. Die Empfehlung lautet bei einer vollständig fehlenden Eigensynthese die Einnahme von 20 µg Vitamin D pro Tag, was 800 Internationalen Einheiten (I.E.) entspricht. Bei einem moderatem Vitamin D-Mangel wird zu einer einmaligen hochdosierten oralen Einnahme, einer sogenannten „loading dose“ geraten, um die leeren Depots wieder aufzufüllen. Zur Erhaltung kann die weitere Einnahme täglich mit 800 – 1500 I. E. oder einmal monatlich hochdosiert z. B. mit 25000 I. E. erfolgen. Da der Bedarf und die Produktion von Vitamin D individuell sehr unterschiedlich ist, sollte eine Kontrolle der Blutwerte erfolgen, um eine Überdosierung zu vermeiden. Das kann im Zweifel auch ganz einfach mit einem Test-Kit zu Hause überprüft werden.
Die Supplementation bei schwerem Mangel (<25 nnmol/l) erfolgt bei sonst gesunden Menschen durch eine einmalige Initialdosis von 100000 bis 200000 I. E., gefolgt von 20000 I. E. im 3-wöchigen Abstand oder 1000 I. E. pro Tag. Eine Kontrolle des Vitamin D-Spiegel erfolgt zumeist 3 bis 4 Wochen nach der Initialdosis.
Liegt nach einem Monat immer noch ein Mangel vor, kann eine weitere Hochdosis von 40000 – 60000 I. E. pro Woche, für maximal 4 bis 6 Wochen, verabreicht werden. Auch hier erfolgt die Kontrolle des Therapierfolges nach circa 4 Wochen.
Vitamin D-Überversorgung
Durch lange Aufenthalte im Freien und ausgewogene Ernährung kann es auf natürlichem Wege nicht zu einer Überversorgung mit Vitamin D kommen, allerdings durch unsachgemäße Anwendung von Vitamin D-Präparaten. Da es sich um ein fettlösliches Vitamin handelt, kann es im Fett- und Muskelgewebe angereichert werden.
Wenn Sie Vitamin D-haltige Nahrungsergänzungsmittel, vor allem Depotpräparate oder hochdosierte Präparate, bereits längerfristig ohne ärztlichen Rat einnehmen oder zu sich nehmen wollen, um einem Mangel vorzubeugen, sollten Sie regelmäßig Ihren Vitamin D-Status überprüfen, da es sonst zu einer Überdosierung (Intoxikation) kommen kann.
Eine Überversorgung mit Vitamin D kann mittels Bluttest festgestellt werden. Auch hier werden die Serumwerte entweder vom Hausarzt oder zu Hause aus dem Kapillarblut ermittelt.
Ab einer Konzentration von 75 nmol/l (30 ng/ml) spricht man von einer ausreichenden Versorgung in Bezug auf die Knochengesundheit ohne weiteren Zusatznutzen für die Gesundheit.
Ab einer Konzentration von 125 nmol/l (50 ng/ml) spricht man von einer möglichen Überversorgung, die für den Körper negative gesundheitliche Folgen haben kann.
Bei einer längerfristigen Einnahme von hochdosiertem Vitamin D, kann es zu einem Überschuss von Calcium (Hyperkalzämie) im Blut kommen. Diese lagert sich in Organe ein und führt zu schwerwiegenden Folgen, von Herzrhythmusstörungen, Nierenschäden und -steinen, bis hin zu Bewusstlosigkeit und Tod. Aber auch Übelkeit, Erbrechen, Bauchkrämpfe und Appetitlosigkeit sind Anzeichen für eine schleichende Vergiftung mit Vitamin D.
Bei moderater Überdosierung normalisiert sich nach Absetzen der Präparate der Vitamin D-Wert zumeist wieder von alleine.
Einfluss von Vitamin D auf andere Organsysteme
Eine aktuelle Übersichtsarbeit hat nun alle verfügbaren Metaanalysen, in denen die Daten von klinischen Studien zur Wirkung einer Gabe von Vitamin D-Präparaten zusammengefasst sind, neu ausgewertet und daraufhin untersucht, ob es Hinweise auf eine über den Knochenstoffwechsel hinausgehende positive Wirkung des Vitamins gibt.
Überprüfte Anwendungsgebiete von Vitamin D-Präparaten
Herz-Kreislauf-Erkrankungen
Ein Zusammenhang von Herz-Kreislauf-Erkrankungen und Vitamin D-Mangel erscheint plausibel, weil der Vitamin D-Rezeptor und die 1a-Hydroxylase in Geweben der Blutgefäße und Herzmuskelzellen nachweisbar sind. So soll eine ausreichende Versorgung mit dem Vitamin das übermäßige Wachstum von glatten Muskelzellen in der Gefäßwand verhindern und einen entzündungshemmenden Einfluss ausüben. Niedrige Vitamin D-Blutspiegel gehen oft mit erhöhten Entzündungsmarkern einher, die für viele Herz-Kreislauf-Erkrankungen mitverantwortlich sind. Die neu ausgewerteten Daten lieferten allerdings keine Hinweise darauf, dass Vitamin D-Präparate das Auftreten von Herz-Kreislauf-Erkrankungen verringern können.
Blutdruck
Vitamin D könnte außerdem über die Hemmung des Renin-Angiotensin-Aldosteron-Systems einem Bluthochdruck entgegenwirken. So deuten Studien darauf hin, dass Vitamin D die Bildung von Renin unterdrückt, denn Patienten mit Vitamin D-Mangel weisen erhöhte Mengen an Renin auf. Letzteres steht am Anfang einer als Renin-Angiotensin-Aldosteron-System bekannten Kaskade, die den Flüssigkeits- und Elektrolythaushalt des Körpers reguliert und somit in entscheidender Weise auf den Blutdruck einwirkt. Eine hohe Konzentration an Renin sorgt durch die Aktivierung von Angiotensin für eine Verengung der Gefäße und die Produktion des Hormons Aldosterol, das wiederum dafür sorgt, dass in der Niere Wasser und Elektrolyte zurückgehalten werden. Sowohl die Wirkung von Angiotensin als auch die von Aldosterol sorgen somit für einen Anstieg des Blutdrucks. Medikamente zur Blutdrucksenkung wie Betablocker verringern die Ausschüttung von Renin und hemmen damit die Renin-Angiotensin-Aldosterol-Kaskade. Insgesamt deuteten immerhin zwei von neun untersuchten Metananalysen und 9 von 59 klinischen Studien auf eine blutdrucksenkende Wirkung von Vitamin D hin.
Diabetes Typ 2
Da Tierversuche darauf hindeuten, dass Vitamin D-Mangel die Ausschüttung von Insulin hemmt, könnte eine Vitamin D-Gabe einen positiven Einfluss auf den Blutzuckerspiegel ausüben. So führte in Ratten die Gabe von Vitamin D dazu, dass die Tiere mehr Insulin ausschieden und folglich nach der Aufnahme von Zucker keine erhöhten Blutzuckerwerte aufwiesen. Die nun ausgewerteten Daten sahen allerdings keine Anzeichen für einen positiven Einfluss von Vitamin D auf die Entwicklung von Typ 2-Diabetes. Für die Auswertung standen jedoch nur wenige Studien zur Verfügung, und die meisten Studienteilnehmer wiesen vor der Behandlung keinen nachgewiesenen Vitamin-Mangel auf. Deshalb kann ein positiver Effekt des Vitamins auf den Zuckerstoffwechsel anhand der vorliegenden Daten noch nicht ausgeschlossen werden.
Körpergewicht
Übergewichtige Menschen weisen in der Regel geringere Blutwerte für Vitamin D3 auf als normalgewichtige. Dies könnte zum einen daran liegen, dass Vitamin D im Fettgewebe gespeichert wird, und somit möglicherweise weniger Vitamin ins Blut gelangt. Zum anderen scheint aber bei Übergewichtigen auch weniger Vitamin D von der Haut ins Blut abgegeben zu werden. Dies könnte darauf zurückzuführen sein, dass übergewichtige Menschen ihre Haut weniger dem Sonnenlicht aussetzen, entweder weil sie sich anders kleiden als normalgewichtige oder weil sie sich insgesamt weniger im Freien aufhalten. Ob dagegen niedrige Vitamin D-Werte auch Übergewicht begünstigen, ist noch unklar, denn die Datenlage dazu ist widersprüchlich. Da Fettleibigkeit allgemein mit chronischen Entzündungsprozessen assoziiert wird und Vitamin D tendenziell entzündungshemmend wirkt, ist ein solcher Zusammenhang denkbar. Nachgewiesen ist, dass ein Vitamin D-Mangel und die dadurch erniedrigten Calciumspiegel im Blut zu einem sekundären Hyperparathyreoidismus führen können: Dieser ist durch eine vermehrte Bildung des Nebenschilddrüsenhormons Parathormon gekennzeichnet, infolgedessen es zu einer verstärkten Zunahme von Fettgewebe kommen kann. Obwohl diese Zusammenhänge im Großen und Ganzen gut dokumentiert sind, lässt sich anhand der Daten aus den ausgewerteten Metaanalysen nicht ableiten, dass eine Vitamin D-Gabe Übergewicht entgegenwirkt.
Geburtsgewicht
Schwangeren Frauen weisen oft einen Vitamin D-Mangel auf. Niedrige Vitamin D-Werte in der Schwangerschaft werden schon länger mit einem niedrigen Geburtsgewicht des Neugeborenen, dem Risiko einer Frühgeburt, einem Schwangerschaftsdiabetes und dem Auftreten einer Präeklampsie (früher als Gestose oder Schwangerschaftsvergiftung bezeichnet) in Verbindung gebracht. Es wird vermutet, dass Vitamin D die Entwicklung der Plazenta und auch die frühe Embryonalentwicklung beeinflusst, indem es die Produktion von Geschlechts- und Schwangerschaftshormonen reguliert. Die meisten ausgewerteten Studien zeigten zwar keinen positiven Einfluss einer Vitamin D-Gabe auf das Geburtsgewicht, doch war bei den teilnehmenden Frauen nicht untersucht worden, ob sie vor der Behandlung an einem Vitaminmangel litten. Außerdem waren nur wenige Studien zu diesem Thema verfügbar und diese begannen erst in einer späten Schwangerschaftsphase, während die beobachtenden Studien, die einen positiven Effekt der Vitamin D-Gabe nahegelegt hatten, bereits in den ersten beiden Trimestern begonnen hatten. Ein Einfluss von Vitamin D auf das Geburtsgewicht kann deshalb aufgrund der vorliegenden Datenlage noch nicht ausgeschlossen werden.
Krebserkrankungen
Studien an Zellkulturen haben gezeigt, dass Vitamin D einen regulierenden Einfluss auf verschiedene zelluläre Prozesse wie das Wachstum, die Entwicklung und den Tod von Körperzellen sowie auf die Blutgefäßbildung ausübt und somit der Entstehung von Krebs entgegenwirken könnte. Obwohl beobachtende Studien dies tatsächlich nahelegen, kommt die Neuauswertung der Daten zu dem Schluss, dass belastbare Hinweise für eine Senkung des Risikos für Krebserkrankungen durch eine Gabe von Vitamin D-Präparaten noch nicht vorliegen. Allerdings wurden auch in den relevanten Studien keine Patienten mit niedrigem Vitamin D-Spiegel untersucht, und die Studien liefen nur über einen kurzen Zeitraum, während sich Krebserkrankungen typischerweise über einen längeren Zeitraum entwickeln. Interessanterweise deuten gerade die Studien, die am längsten liefen, einen umgekehrten Zusammenhang zwischen der Häufigkeit von Krebserkrankungen und der Vitamin D-Versorgung an.
Atemwegsinfekte
Schon seit mehr als hundert Jahren wird vermutet, dass ein Mangel an Vitamin D die Empfänglichkeit für Atemwegsinfektionen erhöht. So werden die im Winter häufigen und für viele Todesfälle verantwortlichen Infektionen mit Erkältungs- und Grippeviren auch auf den jahreszeitlich bedingten Vitamin D-Mangel zurückgeführt. Vitamin D stimuliert die angeborene Immunantwort, die eine erste Verteidigungslinie gegen Infektionserreger darstellt, und regt dabei insbesondere die Produktion des antimikrobiellen Peptids Cathelicidin als eine Art körpereigenes Antibiotikum an. Obwohl die meisten Studien, die den Einfluss von Vitamin-D-Präparaten auf die Häufigkeit von Atemwegsinfekten untersuchten, wenige Teilnehmer hatten und nur von kurzer Dauer waren, zeigten immerhin 9 von 30 (30%) eine positive Wirkung der Vitamin D-Gabe. Möglicherweise wird dieser Effekt noch deutlicher, wenn in zukünftigen Studien die Teilnehmer in Altersgruppen aufgeteilt und verschiedene Infektionskrankheiten getrennt betrachtet werden.
Depressionen
Auch im Gehirn sind sowohl der Vitamin D-Rezeptor als auch das Enzym zur Produktion von Calcitriol vorhanden. Somit kann Vitamin D das zentrale Nervensystem einschließlich des Gehirns beeinflussen. Insbesondere sieht es so aus, als würde Vitamin D die Synthese der Aminosäure Tryptophan aktivieren, die wiederum für die Produktion des Botenstoffes Serotonin benötigt wird. Niedrige Vitamin D-Spiegel können deshalb einen niedrigen Serotoninspiegel verursachen und dadurch die Entstehung von Depressionen begünstigen. Die meisten Studien zeigten jedoch keinen Effekt einer Vitamin D-Gabe auf die Entstehung oder die Schwere von Depressionen oder sahen einen positiven Effekt sogar nur bei Patienten, die zuvor nachweislich unter keinem Vitamin D-Mangel gelitten hatten.
Allgemeine Sterblichkeit
Verschiedene beobachtende Studien deuten darauf hin, dass niedrige Vitamin D-Spiegel mit einer erhöhten Sterblichkeit durch Herz-Kreislauf-Erkrankungen, Krebs und anderen Todesursachen im Zusammenhang stehen. Dies macht Sinn, wenn man davon ausgeht, dass die einzelnen Todesursachen selbst durch Vitamin D beeinflusst werden. Interessanterweise existieren Studien, die zwar kein verringertes Auftreten von Krebserkrankungen nach Vitamin D-Gabe, aber dennoch ein damit zusammenhängendes gesunkenes Sterblichkeitsrisiko nahelegen. Insgesamt bestätigte die Neuauswertung der verfügbaren Studien einen positiven Einfluss der Vitamin D-Gabe auf das Sterblichkeitsrisiko. Dabei wirkte offensichtlich nur Vitamin D3 und nicht das strukturell verwandte Vitamin D2 in dieser Weise. Da jedoch durchweg niedrige Vitamindosen verabreicht worden waren, können noch keine Aussagen zu einer Dosis-Wirkungs-Beziehung gemacht werden. Grundsätzlich ist zu erwarten, dass der beobachtete positive Effekt der Vitamingabe noch ausgeprägter wird, wenn ausschließlich Personen mit starkem Vitamin D-Mangel betrachtet werden.
Fazit: Nicht bestätigt heißt nicht widerlegt
Insgesamt wurden 54 Metaanalysen ausgewertet, von denen 16 einen positiven Effekt einer Vitamin D-Gabe zeigten (Abb. 3). Dabei berichteten 8 von 12 Metaanalysen (66%) von einer reduzierten Sterblichkeit, 3 von 7 (43%) von einer reduzierten Anzahl an Atemwegsinfekten, 2 von 6 (33%) von einem höheren Geburtsgewicht, eine von 4 (25%) von einem reduzierten Depressionsrisiko und 2 von 9 (22%) von niedrigerem Blutdruck bei Personen, die Vitamin D-Präparate erhalten hatten.
Im Gegensatz dazu wurde kein Einfluss der Vitamingabe auf Herz-Kreislauf-Erkrankungen, Typ 2-Diabetes, Übergewicht und Krebserkrankungen gefunden. Gerade diese Krankheiten entwickeln sich jedoch über einen sehr langen Zeitraum, während die meisten Studien nur kurze Zeit liefen und damit möglicherweise Effekte übersehen wurden.
Die meisten Studien haben außerdem nicht gezielt Menschen mit nachweislichem Vitamin D-Mangel untersucht, so dass davon auszugehen ist, dass die Versuche durch Teilnehmer, die ausreichend mit Vitamin D versorgt waren und bei denen die Vitamingabe deshalb keinen Zusatznutzen brachte, die Ergebnisse verfälschen. Auch die überwiegend kurze Dauer der Studien und die Gabe von zu niedrig konzentrierten Vitamindosen könnten dazu geführt haben, dass positive Effekte übersehen wurden. Generell ist ebenfalls noch nicht auszuschließen, dass die niedrigen Vitamin D-Spiegel nicht die untersuchten Krankheiten begünstigen, sondern dass sie eher eine Folge dieser Krankheiten sind. Zudem hat die Übersichtsarbeit die möglichen Anwendungsgebiete für Vitamin D-Präparate nicht erschöpfend behandelt, so dass weitere wie die Vorbeugung von Demenz und Karies in anderen Studien untersucht werden sollten.
- https://www.dge.de/wissenschaft/referenzwerte/vitamin-d/
- https://www.rki.de/SharedDocs/FAQ/Vitamin_D/Vitamin_D_FAQ-Liste.html#FAQId11855890
- Journal of Health Monitoring 2016 1(2), 36-42
- Kramer J. Dtsch Med Wochenschr 2015, 140 (22), 1661-1666.
- Rejnmark et al., Non-skeletal health effects of vitamin D supplementation: a systematic review on findings from meta-analyses summarizing trial data. PLoS One 12: e0180512 (2017).
- Ringe J-D. Consilium Themenheft 2018 (03)

