Antioxidanzien als Therapie bei Purpura pigmentosa progressiva
Antioxidanzien als effektive und nebenwirkungsarme Therapie bei Purpura pigmentosa progressiva
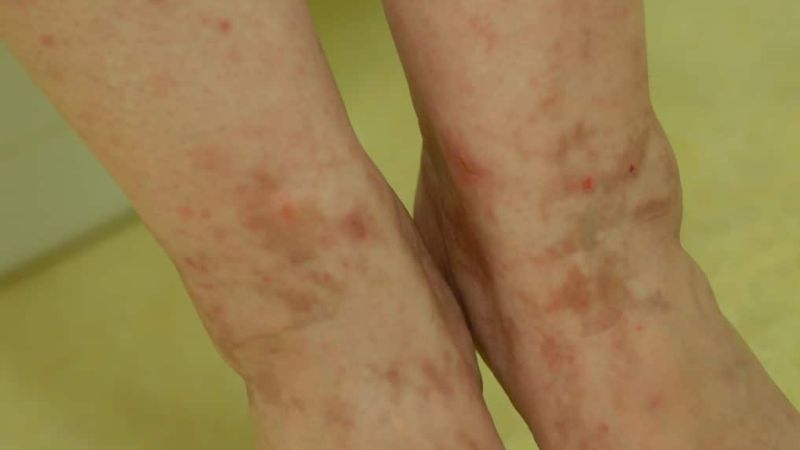
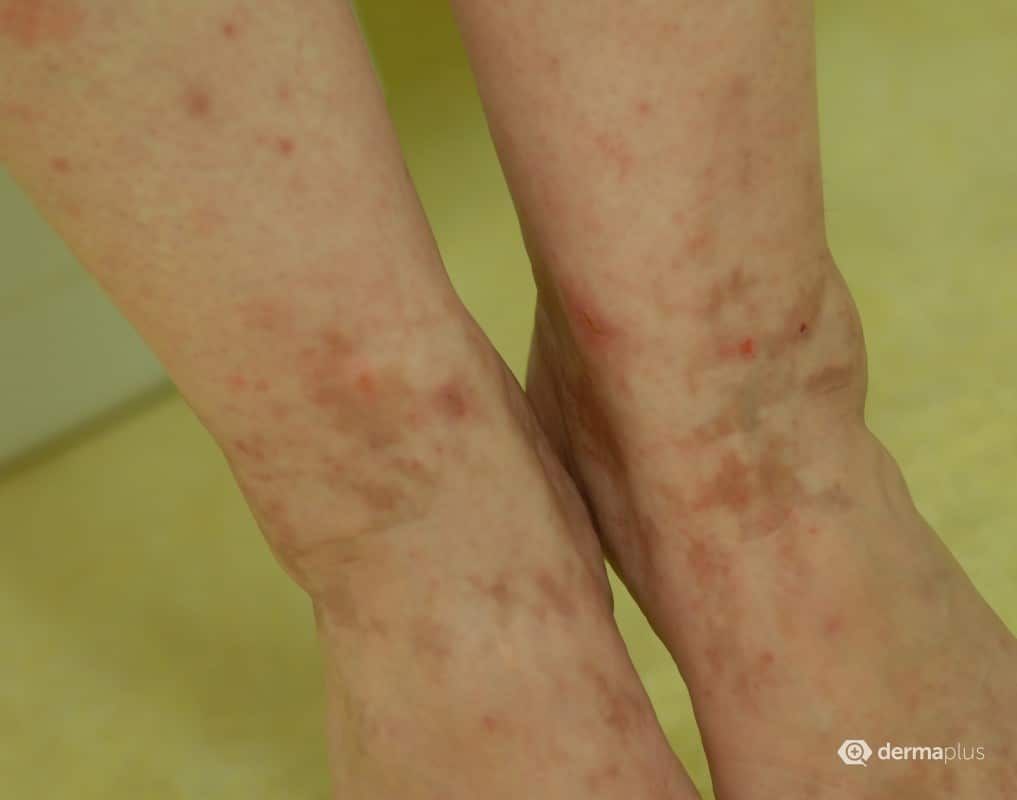
Die Purpura pigmentosa progressiva ist eine seltene und oft nicht richtig erkannte Hautkrankheit. Die typischen rot-braunen Flecken treten vorwiegend an den Beinen auf und sind harmlos. Sie werden aber oft für Symptome schwerer Gefäß- oder Blutkrankheiten gehalten, was Patienten verunsichern und zu überflüssigen Untersuchungen führen kann. Eine etablierte Standardtherapie existiert bislang nicht. Allerdings zeigt eine Kombination aus zwei Antioxidanzien gute Heilungschancen – und das bei nur geringen Nebenwirkungen.
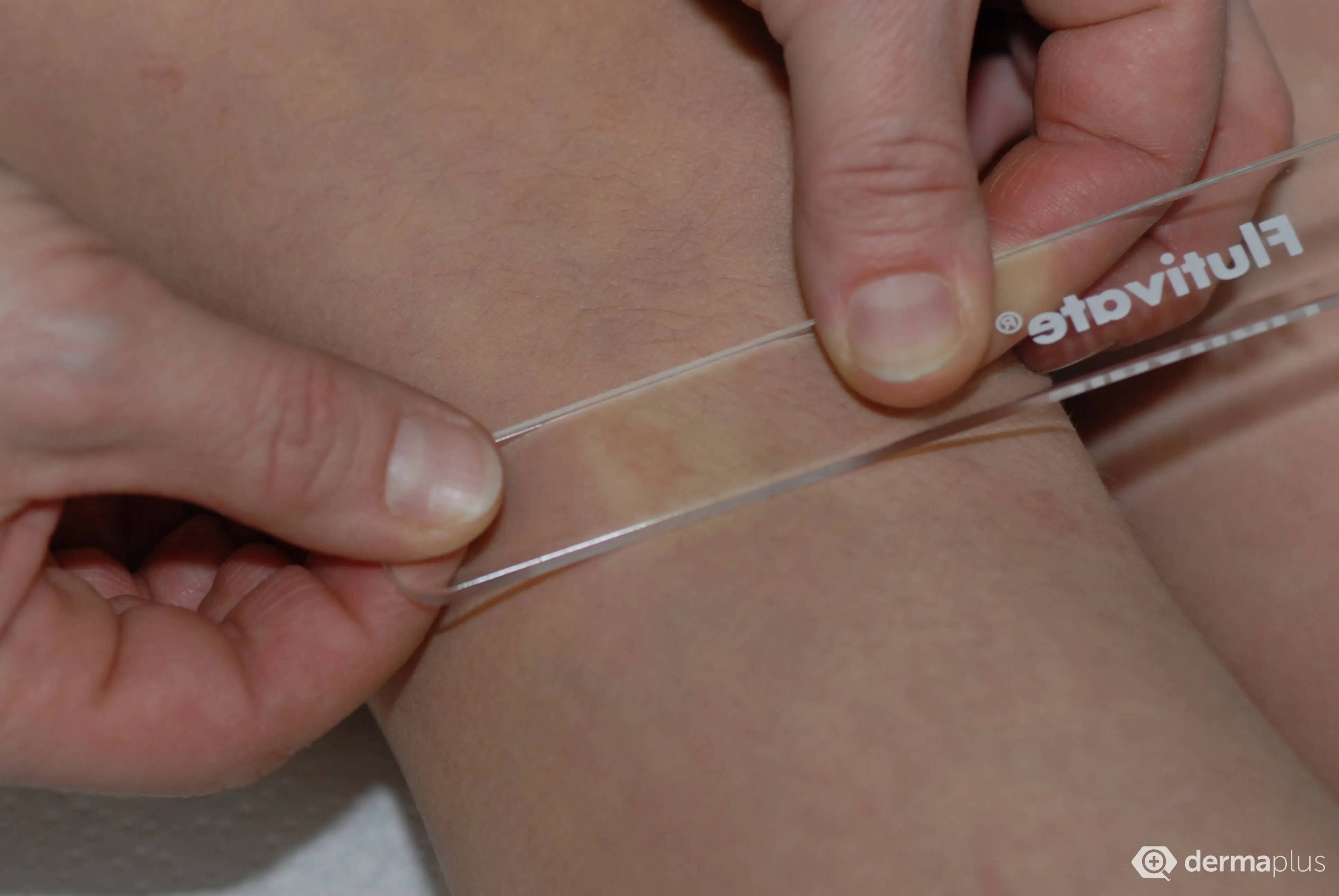
Die Purpura pigmentosa progressiva (auch Morbus Schamberg) ist eine gutartige, chronische Hautkrankheit, die häufig falsch diagnostiziert wird. Typisch sind kleine, rot-braune Hyperpigmentierungen und Einblutungen (Petechien), die leicht mit den Symptomen von Gefäßentzündungen oder Gerinnungsstörungen verwechselt werden können. Oft zieht dies langwierige und unnötige Untersuchungen nach sich und verunsichert die Patienten. Die Purpura pigmentosa progressiva ist harmlos, kann aber die Lebensqualität der Betroffenen erheblich mindern. Besonders betroffen sind die Beine, vor allem die Unter- und in selteneren Fällen die Oberschenkel. Auch an Füßen und Armen kann sich der manchmal, dann allerdings nur leicht juckende Ausschlag zeigen. In den meisten Fällen verschlechtern sich die Symptome mit der Zeit, spontane Verbesserungen sind möglich, treten aber in der Regel erst nach langjähriger Bestehensdauer auf.
Radikalfänger schützen Blutgefäße
Die Ursache der Purpura pigmentosa progressiva ist noch weitgehend unklar. Vermutet wird eine Fragilität der Kapillargefäße oder eine Störung der Immunfunktion. Als mögliche Auslöser werden venöser Bluthochdruck, körperliche Anstrengung, eine räumliche begrenzte Infektion, verschiedene Medikamente und Kontaktallergien diskutiert. Bislang erfolgt die Behandlung meist mit entzündungshemmenden Glukokortikosteroiden. Da diese Behandlung aber oft nicht wirksam ist, sind neue Behandlungsansätze notwendig. Von Einzelfällen war bekannt, dass eine Kombination von zwei Antioxidanzien, dem Flavonoid Rutin und der Ascorbinsäure (Vitamin C), zu einer Verbesserung der Beschwerden geführt hatte. Rutin und Ascorbinsäure sind antioxidative Radikalfänger, die durch das Unschädlichmachen von freien Radikalen der Entzündung von Blutgefäßen und einer dadurch bedingten Ödembildung entgegenwirken. Auch greifen sie in Signalwege ein, die mit vaskulären Entzündungsreaktionen in Verbindung stehen und außerdem die Stabilität von Endothelzellen, die Blutgefäße säumen und nach außen abdichten, beeinflussen.
Retrospektive Studie mit 35 Patienten
Um diesen Therapieansatz systematisch zu untersuchen, wurden im Rahmen einer Doktorarbeit Daten von 35 Patienten, die in den Jahren 2004 bis 2011 an den Universitätskliniken Mannheim und Münster mit einer Kombination aus Rutin® und Vitamin C gegen die Purpura pigmentosa progressiva behandelt worden waren, ausgewertet. Diese Patienten hatten zum Zeitpunkt des Therapiebeginns durchschnittlich seit zwei Jahren unter der Erkrankung gelitten. Durch ein Blutbild waren andere Purpura-assoziierte Erkrankungen ausgeschlossen worden, insbesondere ein Mangel an Blutplättchen (Thrombozytopenie) und eine dadurch bedingte Blutungsneigung. Die meisten der Patienten hatten die beiden Wirkstoffe in einer Standarddosierung erhalten, die bei Rutin® einer Dosis von 50 mg zweimal täglich und bei Vitamin C einer Dosis von 1000 mg einmal täglich entspricht. Ein Teil der Patienten war zusätzlich mit Glukokortikosteroiden oder einer Kompressionstherapie behandelt worden.
Zweidrittel der Patienten zeigen vollständige Abheilung
Mit dieser Behandlung kam es nach durchschnittlich acht Wochen bei 71,4 Prozent der Patienten zu einer kompletten Abheilung und bei weiteren 20 Prozent immerhin zu einer Reduktion der Symptome um 50 Prozent (Abbildung 2). In der Gruppe der Patienten, die keine zusätzliche konventionelle Therapie erhalten hatten, lag die Erfolgsquote der kompletten Abheilung sogar bei 78,3 Prozent. Auch ein klinischer Test (Rumpel-Leede-Test, RLT) zeigte eine deutliche Verbesserung der Gefäßstabilität durch die Behandlung. Von allen behandelten Patienten zeigten sich 68,8 Prozent, von denen, die ausschließlich mit Rutin und Vitamin C behandelt worden waren, sogar 77,5 Prozent zufrieden oder sehr zufrieden mit der Behandlung. Nebenwirkungen traten kaum auf. Lediglich drei Patienten berichteten über Schwindel, Herzrasen und Schmerzen im rechten Oberbauch, doch scheint ein Zusammenhang mit der Therapie unwahrscheinlich. Bei einem Viertel der Patienten kam es nach dem Ende der Behandlung zu einem Rückfall, der sich aber erneut erfolgreich mit der Kombination aus Rutin und Vitamin C behandeln ließ.
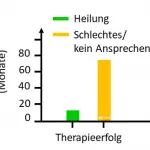
Frühzeitige Behandlung ist besonders erfolgreich
Bei der weiteren Auswertung der Daten fiel auf, dass die Erfolgsquote umso höher war, je kürzer die Erkrankungsdauer war. So wiesen die Patienten, bei denen es zu einer kompletten Abheilung kam, eine mittlere Krankheitsdauer von nur 12,6 Monaten auf (Abbildung 3). Bei den Patienten mit schlechtem therapeutischem Abschneiden lag die mittlere Erkrankungsdauer dagegen bei 74,7 Monaten. Es empfiehlt sich also, mit der Behandlung möglichst frühzeitig zu beginnen. Das Ergebnis dieser retrospektiven, also auf bereits vorliegenden Patientendaten basierenden, Studie muss nun in sogenannten prospektiven Studien, bei denen Daten zur Wirksamkeit der Therapie zielgerichtet zu diesem Zweck erhoben werden, mit größeren Patientenzahlen und einer Placebogruppe bestätigt werden.