Studie – Chronische Nervenschmerzen nach einer Gürtelrose frühzeitig behandeln
Ein früher Therapiebeginn erhöht die Chancen auf langfristige Schmerzfreiheit
In Folge einer Gürtelrose-Erkrankung leiden viele Patienten an chronischen Nervenschmerzen. Diese sogenannte postherpetische Neuralgie bleibt häufig monate-, jahre- oder in einzelnen Fällen auch lebenslang bestehen und bedarf einer teilweise hochdosierten Gabe von Schmerzmitteln. Nun zeigt eine Studie, dass bei einem frühzeitigen Behandlungsbeginn immerhin 30% der Patienten eine langfristige Schmerzfreiheit erreichen.
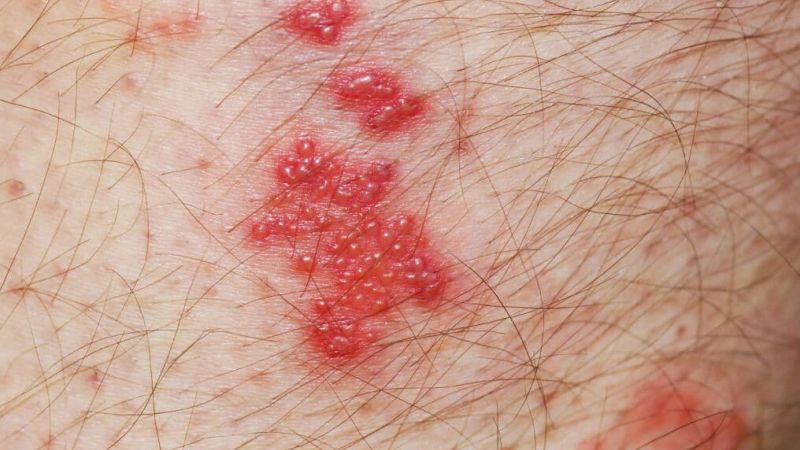
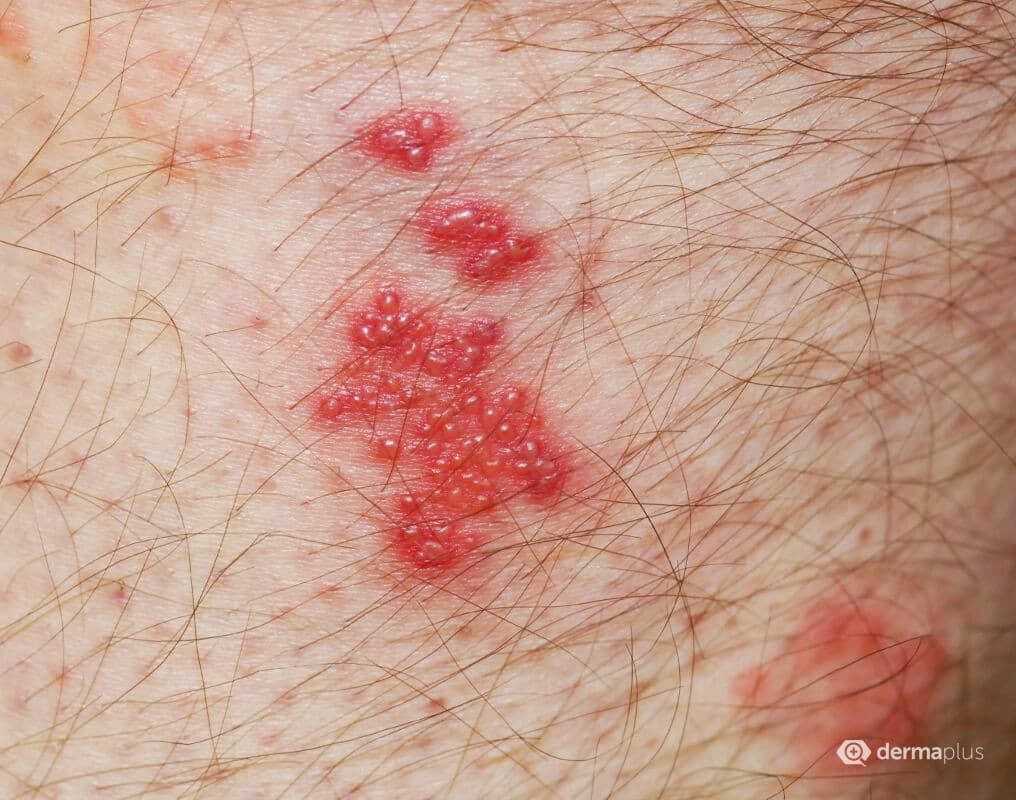
Die Gürtelrose (Herpes zoster) ist eine Viruserkrankung, die hauptsächlich durch einen schmerzhaften, blasigen Hautausschlag auf einer Körperseite gekennzeichnet ist. Die Krankheit wird durch das Varicella zoster-Virus aus der Familie der Herpesviren ausgelöst. Aufgrund der ähnlichen Bezeichnung wird Herpes zoster häufig mit Erkrankungen verwechselt, die durch Herpes simplex-Viren ausgelöst werden. Das Varicella zoster-Virus wird häufig bereits in der Kindheit übertragen und ist verantwortlich für die Windpocken. Durch eine Reaktivierung von Viren, die in den Nervenzellen überdauern, kann es später zur Ausprägung einer Gürtelrose kommen. Meist tritt sie bei älteren Menschen oder solchen mit geschwächtem Immunsystem auf. Der typische Hautausschlag entsteht durch das Übergreifen der Entzündung von einem Nerv auf den Hautabschnitt (Dermatom), der von diesem Nerv innerviert wird. Rund 25 bis 30 % der Bevölkerung erleiden im Laufe ihres Lebens eine Gürtelrose. In Deutschland sind dies jährlich etwa 350.000 bis 400.000 Menschen. Die Erkrankung tritt besonders gehäuft nach dem 50. Lebensjahr auf.
Oft bleiben chronische Schmerzen zurück
Am Beginn der Erkrankung steht eine Entzündung des Nervengewebes mit typischerweise starken Schmerzen im Hautbereich, der durch den Nervenstrang versorgt wird, sowie Allgemeinsymptomen wie Abgeschlagenheit und Müdigkeit. Zwei bis drei Tage später entwickeln sich im befallenen Hautsegment einseitig auftretende, schmerzhafte und gerötete Stellen, die in prall gespannte Bläschen mit wasserklarer Flüssigkeit übergehen und im weiteren Verlauf austrocknen. Für die Erkrankten sind vor allem die unterschiedlich stark ausgeprägten Schmerzen belastend. Eine gefürchtete Komplikation der Gürtelrose ist die postzosterische oder postherpetische Neuralgie (PHN), ein durch die Erkrankung der Nerven bedingtes (neuropathisches) Schmerzsyndrom. Dabei beschränken sich die Schmerzen auf den Bereich des Dermatoms, in dem ursprünglich die durch die Gürtelrose bedingten Hautveränderungen beobachtet wurden. Bestehen sie mindestens vier Monate nach deren Abheilung fort, spricht man von einer postherpetischen Neuralgie, die in der Regel chronisch fortbesteht. Die Behandlung erfolgt durch die Gabe von Schmerzmitteln, die oft dauerhaft gegeben werden müssen.
Langfristige Schmerzfreiheit ist möglich
Trotz dieser schlechten Prognose zeigte eine Studie mit 117 an einer auf Schmerzbehandlung spezialisierten südkoreanischen Universitätsklinik, dass immerhin 30% der wegen einer postherpetischen Neuralgie behandelten Patienten ein Jahr nach abgeschlossener Behandlung noch immer vollständig schmerzfrei waren. Die Behandlung hatte aus der Gabe einer Kombination verschiedener, zur Behandlung von chronischen und neuropathischen Schmerzen zugelassener Wirkstoffgruppen bestanden. Dazu gehörten krampflösende Wirkstoffe (Antikonvulsiva) wie Gabapentin und Pregabalin, Antidepressiva wie Nortriptylin sowie verschiedene intravenös verabreichte Beruhigungs- und Betäubungsmittel wie Nefopam, Dexmedetomidin, Ketamin, Midazolam, Ketorolac und Morphin. Ergänzt wurde die Behandlung je nach Bedarf durch eine Epiduralanästhesie (PDA) oder die Betäubung des Trigeminusnervs. Bei der Epiduralanästhesie handelt es sich um eine Form der rückenmarksnahen Betäubung, bei der schmerzstillende Mittel durch eine Kanüle in den Raum zwischen Rückenmark und Wirbelknochen gespritzt werden. Dort befinden sich die Wurzeln der aus dem Rückenmark austretenden Nerven, die für das Schmerzempfinden verantwortlich sind. Der Trigeminusnerv zieht dagegen mit drei Ästen in die Stirn sowie den Ober- und Unterkiefer und ist für Schmerzen im Gesicht verantwortlich.
Früher Behandlungsbeginn verbessert Heilungschancen
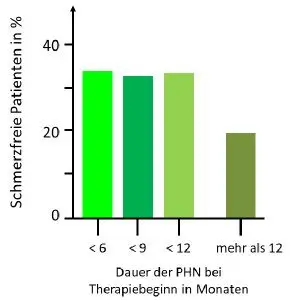
Der langfriste Erfolg der Therapie wurden bei den Patienten hinsichtlich Alter, Geschlecht, betroffenem Hautsegment und Dauer der Schmerzen zum Zeitpunkt der Erstbehandlung ermittelt. Dabei zeigte sich, dass weder Alter und Geschlecht der Patienten noch das betroffene Hautsegment einen signifikanten Einfluss auf den Erfolg der Therapie hatten. Entscheidend war dagegen der Zeitpunkt des Beginns der Schmerzbehandlung. Patienten, die auch ein Jahr nach Abschluss der Therapie noch schmerzfrei waren, hatten die Behandlung im Schnitt mit 8,5 Monaten Erkrankungsdauer deutlich früher begonnen als Patienten, bei denen die Therapie nicht zur langfristigen Schmerzfreiheit geführt hatte. Hier lag die mittlere Dauer der postherpetischen Neuralgie zum Zeitpunkt der Erstbehandlung bei 15,3 Monaten. Von den Patienten, die innerhalb von 6, 9 und 12 Monaten nach Beginn der chronischen Schmerzen behandelt worden waren, erreichten zwischen 34,5 und 33,3% eine vollständige Schmerzfreiheit. Bei Patienten, die erst nach einem Jahr behandelt wurden, sank die Erfolgsquote dagegen auf 20% (Abb.). Den Daten zufolge scheinen außerdem jüngere Menschen besser auf die Therapie ansprechen, doch scheint hier wahrscheinlich, dass jüngere Menschen aufgrund ihrer größeren Mobilität tendenziell früher spezialisierte Behandlungszentrum aufsuchen und deshalb schneller angemessen behandelt werden.