Zusammenfassung
Die Akne gehört zu den häufigsten Hautkrankheiten. Es wird geschätzt, dass 85 % aller Deutschen schon einmal an den Beschwerden einer Akne gelitten haben. Die Krankheit wird bedingt durch hormonelle Veränderungen, die häufig mit der Pubertät in Gang gesetzt werden. In den meisten Fällen verschwinden die Symptome bis zum 30. Lebensjahr wieder.
Auf einen Blick
+ Auftreten vorzugsweise im Jugendalter, Männer weisen häufig schwerere Formen als Frauen auf
+ Symptome fettige Haut, Mitesser, teilweise entzündliche Knötchen, vor allem an Gesicht und Oberkörper
+ Einflussfaktoren genetische, psychische und hormonelle Einflüsse, Ernährung kann die Symptome verstärken
+ Ansteckungsgefahr keine
+ Therapie Hautreinigung, rezeptfreie Benzoylperoxid-haltige Produkte, bei entzündlicher Akne eine Kombination aus Tretinoin-Clindamycin oder Adapalen-Benzoylperoxid, in schweren Fällen orales Isotretinoin
Einführung
Akne ist eine sehr häufige, nicht-infektiöse Erkrankung der talgdrüsenreichen Hautregionen. Sie äußert sich in Form von fettiger Haut, Mitessern und entzündlichen Knoten. Es wird geschätzt, dass 85 % aller Deutschen schon einmal an den Beschwerden einer Akne gelitten haben. Weltweit sind schätzungsweise eine halbe Milliarde Menschen betroffen; damit ist die Akne global die achthäufigste Krankheit.
Akne ist eine typische Pubertätserkrankung, die insbesondere im Alter zwischen 12 und 18 Jahren auftritt. Jedoch kann sich die Erkrankung bereits im Neugeborenenalter erstmals manifestieren (Acne neonatorum) oder in Form der Acne tarda bis ins Erwachsenenalter bestehen bleiben. Die Krankheit ist oftmals mit einem hohen Leidensdruck der Betroffenen verbunden, weil die Hautveränderungen gesellschaftlich als unschön betrachtet werden.
Auffällig ist, dass die Akne in den letzten Jahren in Ländern mit einem westlichen Lebensstil an Häufigkeit zugenommen hat, was auf ernährungsabhängige Einflüsse schließen lässt. Die Erkrankung verläuft in vielen Fällen leicht und nur über einen kurzen Zeitraum. Derart milde Verläufe können mit rezeptfreien Präparaten behandelt werden, jedoch verlangt die Schwere der Erkrankung bei etwa 40 % der Patienten eine ärztlich geleitete Behandlung. Eine Geschlechterbevorzugung besteht zwar nicht, jedoch tritt die schwerste Verlaufsform der Akne, die Acne conglobata, häufiger beim männlichen Geschlecht auf.
Ursachen und Auslöser
Aufgrund von Zwillings- und Familienstudien ist bekannt, dass genetisch bedingt eine unterschiedliche Anfälligkeit für das Auftreten von Akne besteht. Für die typischen Akne-Veränderungen fällt dem insulinartigen Wachstumsfaktor-1 (IGF-1) eine zentrale Rolle zu. Aktiviert wird dieser zum einen durch steigende Androgenspiegel während der Pubertät, zum anderen kommt auch der Ernährung eine bedeutende Rolle zu. Insbesondere ein hoher Konsum von Milchprodukten und Nahrungsmitteln mit einem hohen glykämischen Index fördert die IGF-1-Bildung. Deshalb sollten sich Akne-Patienten auf jeden Fall bewusst ernähren und darüber informieren, welche Lebensmittel aufgrund der Erzeugung von kurzzeitig sehr hohen Blutzuckerwerten zu meiden sind.
Glykämischer Index
Der Glykämische Index gibt Auskunft darüber, wie sich ein kohlenhydrathaltiges Lebensmittel auf den Blutzuckerspiegel auswirkt. Ebenfalls üblich sind die Abkürzungen „Glyx“ oder „GI“. Je höher der GI-Wert, desto größer ist der Anstieg des Blutzuckerspiegels im Körper. Der Begriff kommt aus der Diabetes-Forschung und wird dort seit den 1980er Jahren verwendet. Interessanterweise fand man im Rahmen dieser Forschung u. a. heraus, dass Weißbrot den Blutzuckerspiegel stärker hebt als Haushaltszucker, ohne dass man dies anhand der Molekülstruktur hätte erklären können. Zu Lebensmitteln mit einem hohen glykämischen Index gehören beispielsweise Bier, Pommes frites, Weißbrot und süße Backwaren, Cola, Chips und Honig. (Weitere Infos hier)
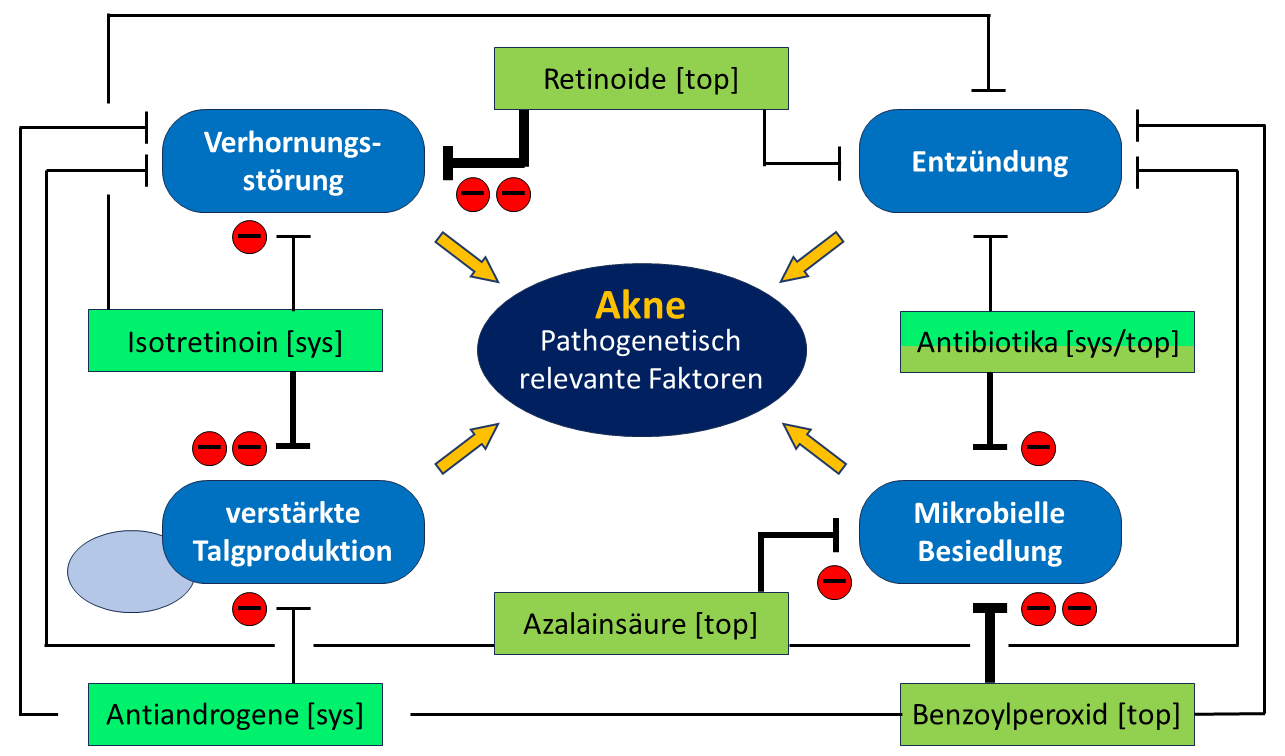
Die typischerweise auftretenden Hautveränderungen sind das Resultat verschiedener, sich gegenseitig beeinflussender Faktoren, von denen vier von entscheidender Bedeutung sind (Abbildung 1): Keratinozyten (Zellen, der Oberhaut, die die Hornsubstanz Keratin bilden und durch Bildung der Hautbarriere die Haut vor äußeren Einflüssen schützen), Sebozyten (Zellen, die für die Talgbildung verantwortlich sind), das Bakterium Propionibacterium acnes und Entzündungsreaktionen in den betroffenen Bereichen.
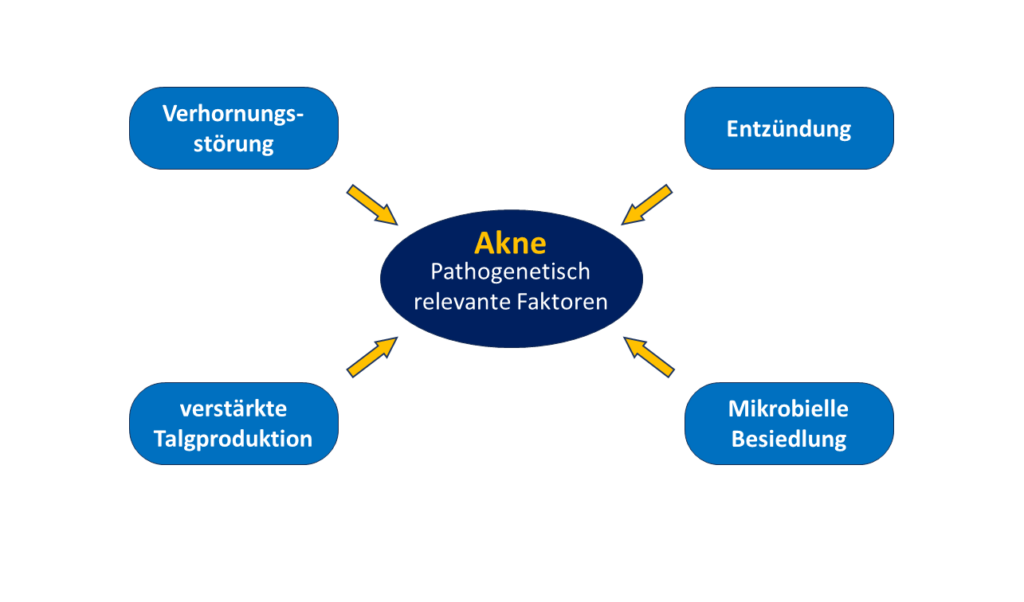
Aufgrund neuerer Untersuchungen ist man zu der Ansicht gekommen, dass die entzündlichen Veränderungen der Akne nicht nur eine Folge der entzündungsfördernden Stoffwechselprodukte des Bakteriums Propioniobacterium acnes sind, sondern dass bei Akne-Patienten von vorneherein eine erhöhte Entzündungsbereitschaft des Hautgewebes vorliegt. Selbst für die Entstehung von Mitessern wird eine derartige, auf einer Überempfindlichkeit des Immunsystems beruhende Entzündungsneigung diskutiert. Verantwortlich hierfür sind der Forschung zufolge vermutlich die sogenannten T-Lymphozyten.
Symptome und Krankheitsverlauf
Bei der Akne glänzt die Haut, insbesondere im Nasenbereich, aufgrund einer verstärkten Talgbildung (Seborrhö). Neben der Talgbildung kennzeichnen nicht-entzündliche Hautveränderungen in Form von geschlossenen und offenen Mitessern (Komedonen) die Acne comedonica, wohingegen entzündliche Hautveränderungen in Form von Knötchen (Papeln) und Knötchen mit zentraler Eiterbildung (Papulopusteln) das Bild der Acne papulopustulosa charakterisieren. Kommt es zusätzlich zum Auftreten entzündlicher, ineinander verschmelzender und Fisteln bildender Knoten auch zur Entstehung von talghaltigen Zysten, liegt die schwerste Form der Akne vor, die sogenannte Acne conglobata. Besonders belastend an dieser schweren Akne-Form ist, dass die Knoten oft nur unter Narbenbildung abheilen, weil infolge der aggressiven Entzündungsprozesse auch tieferliegende Hautstrukturen zerstört werden.
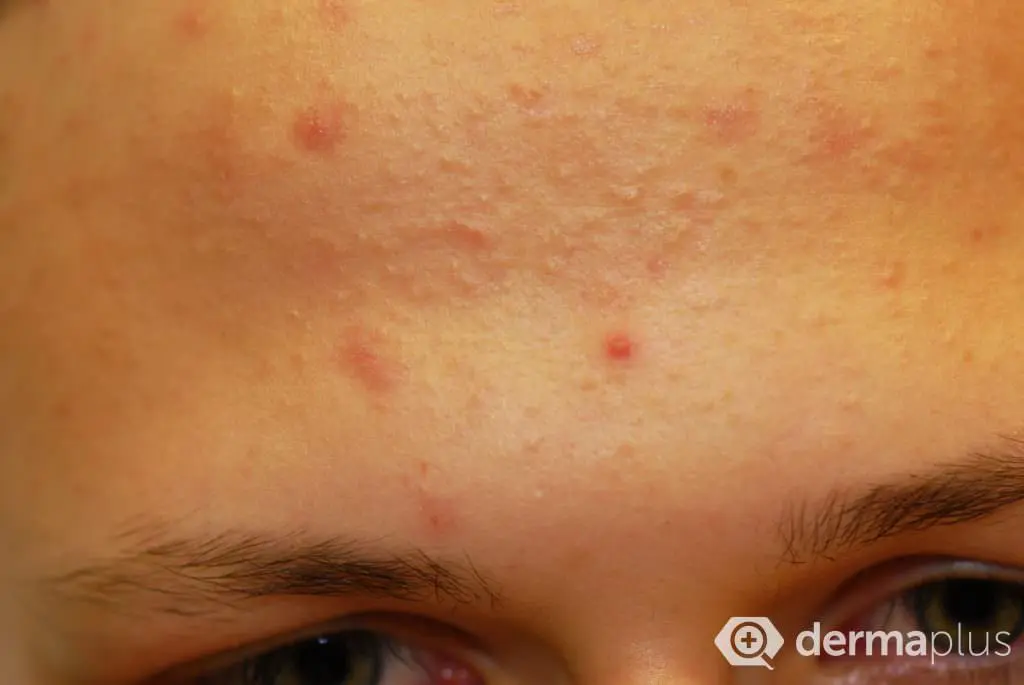
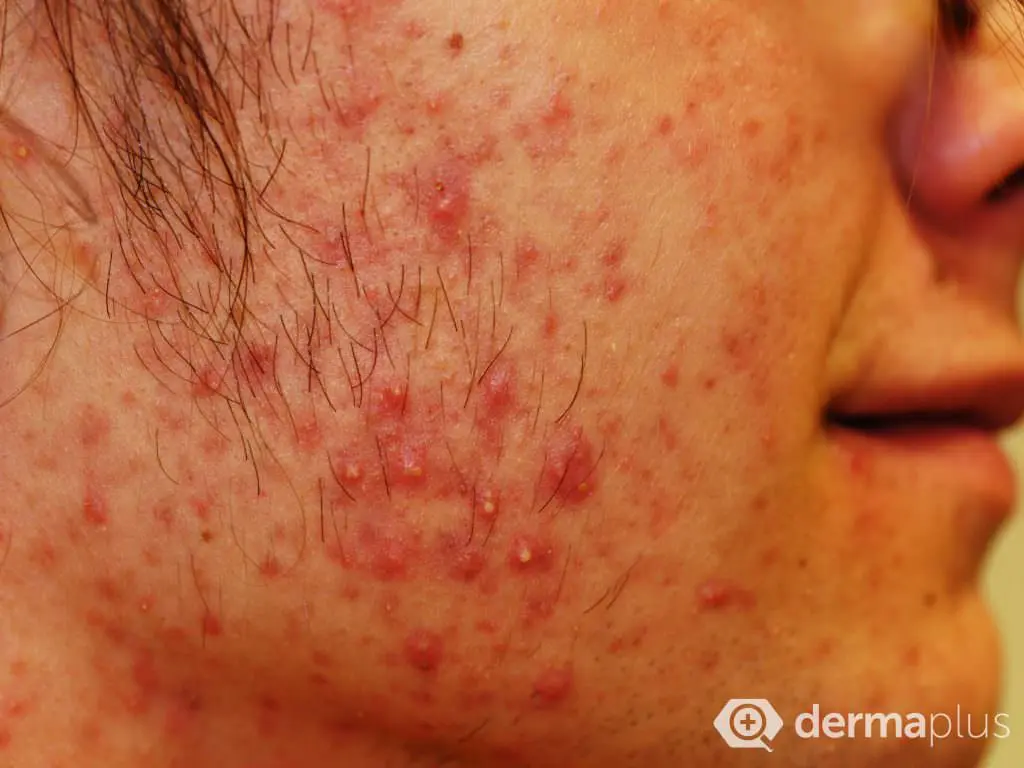
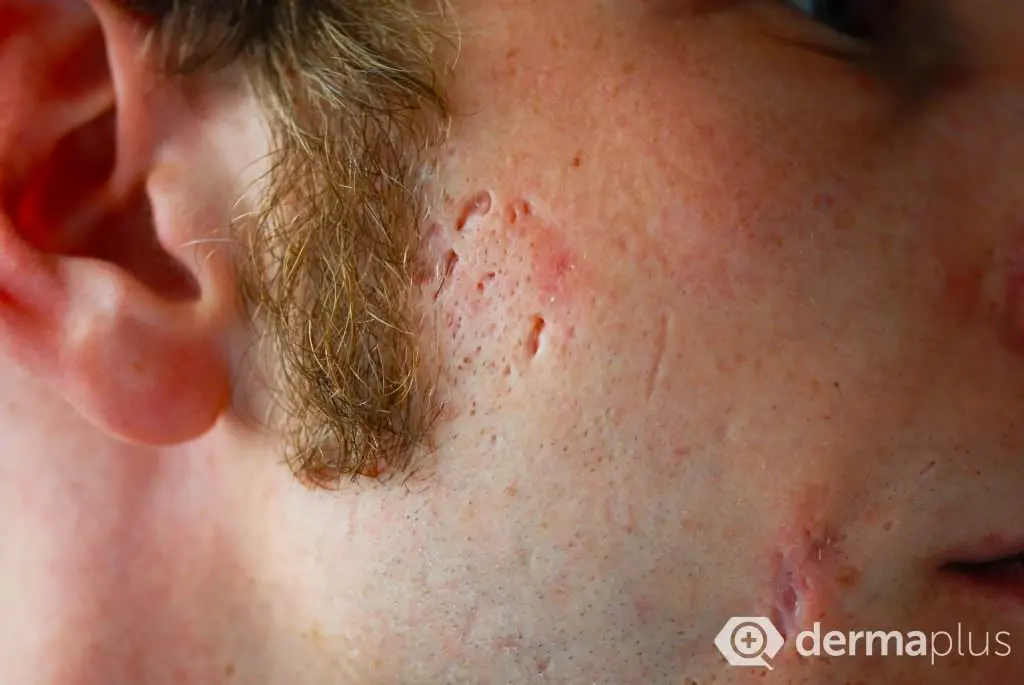
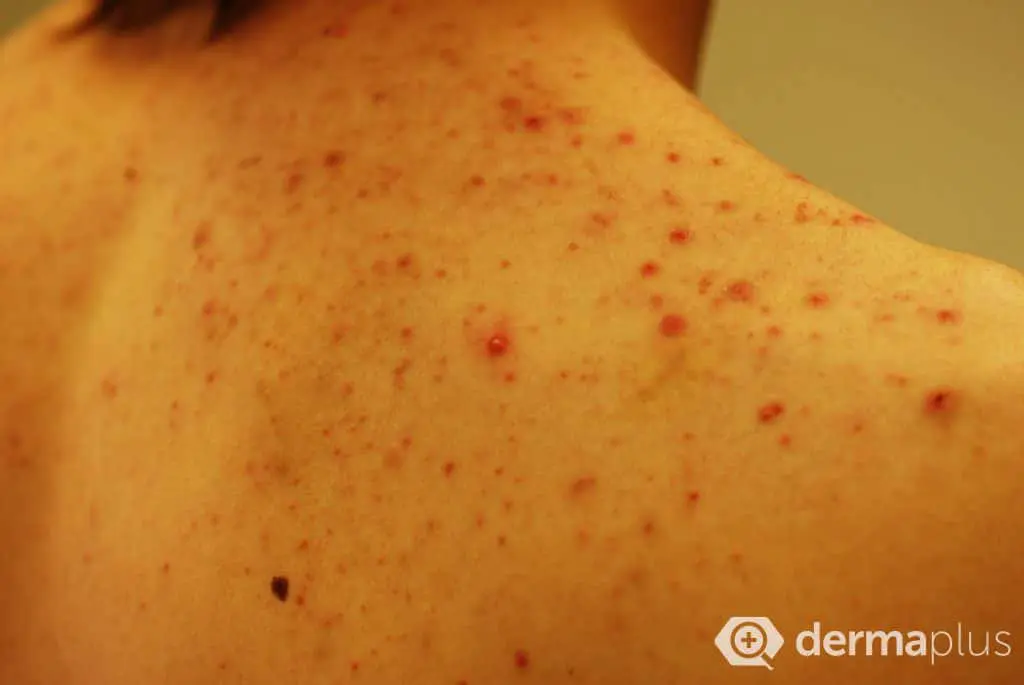
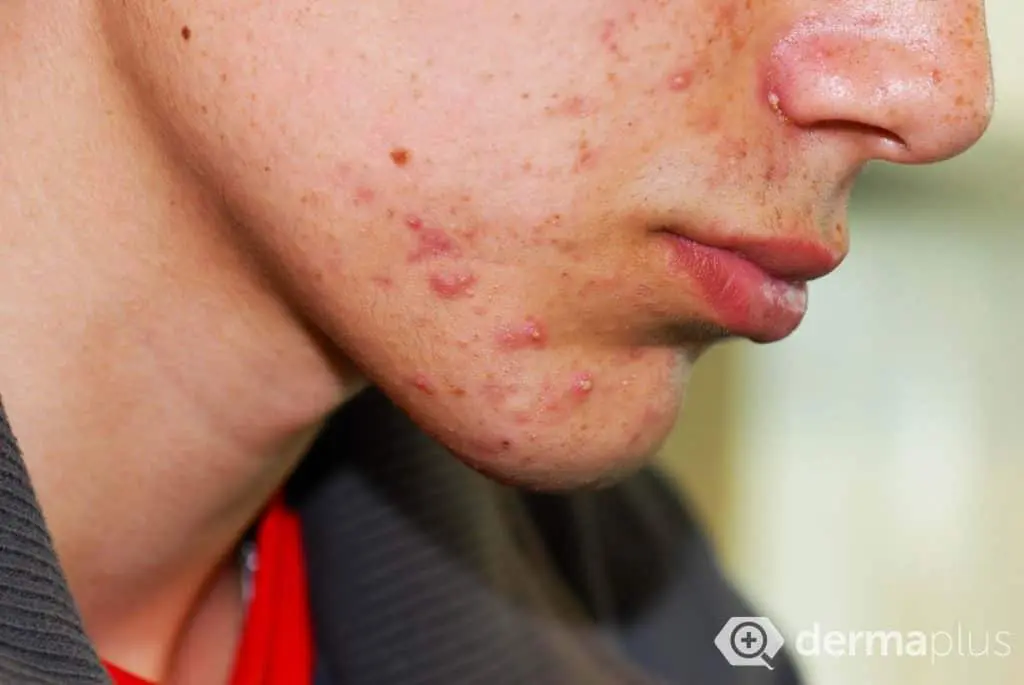
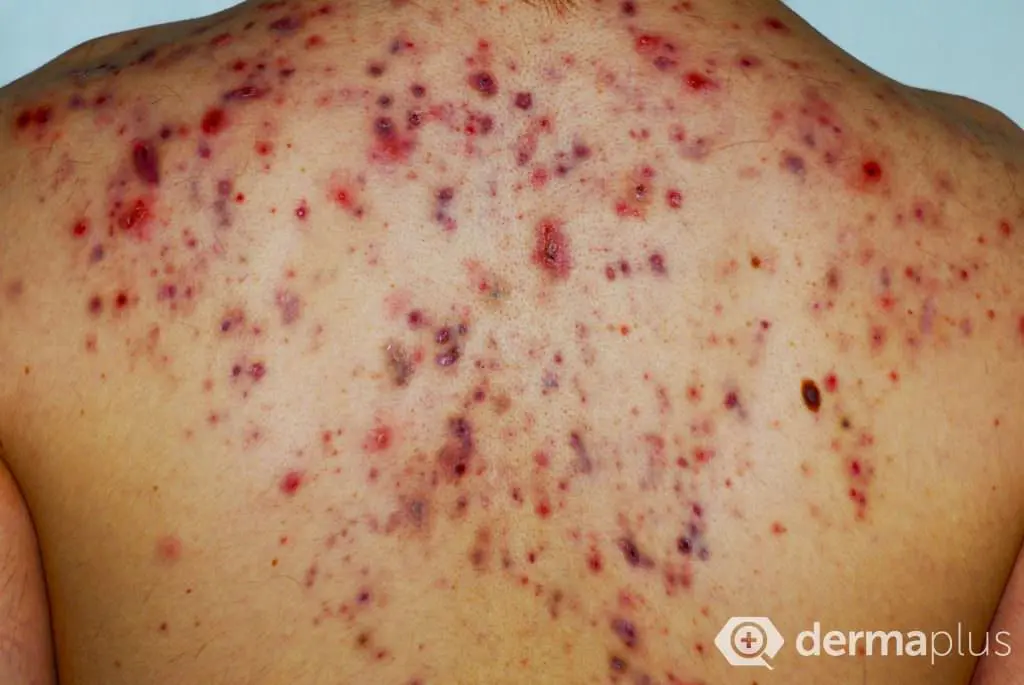
Während die nicht-entzündlichen Mitesser keine körperlichen Beschwerden bereiten, sind die entzündlichen Hautveränderungen häufig schmerzhaft. Jedoch ist die eigentliche Belastung der Akne in vielen Fällen psychischer Natur: Die Gesichtsveränderungen führen teilweise zu sozialer Ausgrenzung der Betroffenen und können Depression hervorrufen. International werden verschiedene Skalierungen verwendet, um den Schweregrad der Akne zu objektivieren.
Nachfolgend wird ein Bewertungssystem dargestellt, das sich an den klinischen Veränderungen der Akne, den Mitessern (Komedonen), Knoten (Papeln) und stark entzündlichen eitrigen Knötchen (Papulopusteln) orientiert.
Tabelle: Klassifizierung nach Schweregrad der Akne
| Schweregrad | Mitesser | Papulopusteln | Knoten |
| Mild | wenige bis einige | wenige bis einige | keine |
| Moderat | einige bis viele | einige bis viele | wenige bis einige |
| Schwer | zahlreiche | zahlreiche und/oder exzessiv | viele |
Diese Bewertungsskalen sind insbesondere für klinische Studien über Akne wichtig. In der Praxis spielen sie keine zu große Bedeutung, da der objektive Schweregrad gerade bei der Akne häufig nicht mit dem vom Patienten wahrgenommenen subjektiven Beschwerdegrad übereinstimmt.
Diagnose und Differentialdiagnose
Die Diagnose der Akne wird durch eine ärztliche Feststellung der Symptome der Betroffenen gestellt – Laboruntersuchungen sind nicht notwendig, da sich ein typisches Krankheitsbild zeigt.
Der Mitesser (Komedo) ist das zentrale Merkmal der Akne und ausschlaggebend für eine Abgrenzung gegenüber anderen im Gesicht lokalisierten Erkrankungen. Lediglich die Erkrankungen Rosazea und die periorale Dermatitis kommen aufgrund äußerlicher Ähnlichkeiten als Differentialdiagnosen in Frage, lassen sich aber bei genauer Betrachtung recht sicher ausschließen.
Die periorale (= um den Mund angesiedelte) Dermatitis unterscheidet sich von der Akne dadurch, dass hauptsächlich der Gesichtsbereich um den Mund herum (auch Nase oder Augen) betroffen ist. Überdies fehlen bei der perioralen Dermatitis die Akne-typischen Mitesser.
Auch bei der Rosazea bleiben die Mitesser aus, dafür ist sie geprägt von eitrigen Pusteln und Gefäßerweiterungen unter der Haut. Diese Gefäßerweiterungen sind für die typischen anhaltenden Rötungen im Wangenbereich verantwortlich.
Therapie und Behandlung
Forscher gehen heute davon aus, dass 60 % der Akne-Erkrankungen mild verlaufen. Diese Personengruppe bedarf keiner ärztlichen Behandlung und es reichen rezeptfreie Präparate aus, um den Krankheitsverlauf zu kontrollieren. Bei 40 % der Erkrankten liegt jedoch eine behandlungsbedürftige Akne vor, die in erster Linie durch ein immer wiederkehrendes Auftreten und stärkere entzündliche Veränderungen mit Narbenbildung geprägt ist. Abbildung 2 zeigt eine Übersicht der Angriffspunkte der heute in der Behandlung der Akne eingesetzten Wirkstoffe.
Selbsttherapie leichter Akne-Erkrankungen
Liegen nur wenige entzündliche Hautveränderungen und auch nur wenige Mitesser vor, ist eine Eigenbehandlung möglich und erfolgversprechend. Die Grundlage bietet hier die Akne-Basistherapie. Bei stärker entzündlichen Hautveränderungen kommt zusätzlich der Wirkstoff Benzoylperoxid zum Einsatz.
Tabelle: Rezeptfrei erhältliche Akne-Therapeutika mit dem Wirkstoff Benzoylperoxid
| Produkt | Konzentration | Anwendung |
|---|---|---|
| Aknefug® Oxid mild | 3% | Das Gel 1-2 mal täglich auf die erkrankte Haut auftragen. |
| Aknefug® Oxid Wash | 5% | Nach Befeuchten der erkrankten Hautpartien die Suspension 2-mal täglich dünn auf die Haut auftragen, wobei 2-3 kleine Spritzer genügen. |
Die Pflege der Haut als Basistherapie beinhaltet auch Präparate zur Reinigung und zur Hautpflege; eventuell kann ein auf den Hauttyp abgestimmtes Tonic (Gesichtswasser) den Effekt zusätzlich verbessern. Die Basistherapie reicht in vielen Fällen leichter Akne-Verläufe bereits aus, um einen für den Patienten akzeptablen Hautzustand zu erreichen.
Die Produkte wirken talgreduzierend (antiseborrhoisch), leicht schälend (keratolytisch) durch die Verwendung von Salizylsäure oder Milchsäure, bakterienreduzierend (antibakteriell) durch den Zusatz von Zink oder Alkohol und entzündungshemmend (antiinflammatorisch) z. B. durch Inhaltsstoffe wie Hamamelis oder Panthenol. Die Mittel sind pH-neutral eingestellt.
Tabelle: Für die Akne-Basistherapie empfehlenswerte Produkte
| Produktreihe | Reinigung | Pflege | Tonic |
| Benevi Hydroderm® | Gesichts-Reinigung | Gesichts-Fluid plus | Gesichts-Tonic |
| Effaclar® | Reinigender Gesichtsschaum | A. I. Fluid | Klärende Reinigungslotion |
Eine Akne-Basistherapie sollte in jedem Falle auch begleitend zu einer möglichen medikamentösen Behandlung erfolgen. So kann verhindert werden, dass der Therapieeffekt durch nicht-adäquate Pflegepräparate gestört wird oder dass die medikamentösen Nebenwirkungen wie z. B. eine Irritation der Haut zu einem Abbruch der Behandlung durch den Patienten führen.
Äußerlich einzusetzende Wirkstoffe bei der Behandlung von leichter bis mittelschwerer papulopustulöser Akne
Die Behandlung der Komedonen-Akne und der leichten bis mittelschweren papulopustulösen Akne erfolgt in der Regel äußerlich. Nachfolgende Tabelle zeigt die Wirkstoffgruppen der zur Verfügung stehenden Akne-Therapeutika und ihr Wirkungsspektrum.
Tabelle: Für die äußerliche Akne-Behandlung verfügbare Wirkstoffe
Wirkstoff Komedon-
auflösend/vermeidendantimikrobiell antientzündlich rezeptfrei
Antibiotika schwache Wirkung stark wirksam stark wirksam nein
Azelainsäure wirksam wirksam keine Wirkung nein
Benzoylperoxid schwache Wirkung stark wirksam schwache Wirkung ja
Retinoide stark wirksam schwache Wirkung schwache Wirkung nein
Zu beachten ist, dass keine der in der Tabelle genannten Wirkstoffgruppen in der Lage ist, die Talgproduktion zu senken.
Topische Antibiotika
Bei den topischen Antibiotika, also solchen, die auf die betroffenen Hautstellen aufgetragen werden, stehen Erythromycin und Clindamycin zur Verfügung. Das Risiko für Hautirritationen ist bei diesen Antibiotika sehr gering. Sie wirken nicht nur antibakteriell, sondern indirekt auch antientzündlich. Aufgrund der raschen Entwicklung von Resistenzen der Propionibakterien und auch der natürlichen Hautflora ist der Einsatz dieser Antibiotika jedoch immer zeitlich begrenzt. Ihr Einsatz erfolgt immer in Kombination, vorzugsweise mit einem Retinoid. Auch Benzoylperoxid eignet sich als Kombinationspartner. Für beide Substanzklassen stehen kommerziell hergestellte feste Kombinationsprodukte zur Verfügung, die eine einmal tägliche Anwendung abends erlauben.
Benzoylperoxid
Benzoylperoxid entfaltet seine antibakterielle Wirkung durch die Bildung freier Radikale in den entzündeten Follikeln. Durch chemische Oxidierungsprozesse zerstören die freien Radikale anschließend die Zellhülle der Bakterien. Die Mitesser selbst bekämpft der Wirkstoff nicht. Eine unangenehme Wirkung der Substanz ist das Ausbleichen der Haare und farbiger Kleidungsstücke, worauf bei einer Empfehlung (Benzyolperoxid-Monopräparate sind nur noch bis zum 12. Lebensjahr erstattungsfähig) hingewiesen werden sollte.
Azelainsäure
Die antimikrobielle Wirkung von Azelainsäure ist deutlich schwächer als die von Benzoylperoxid oder topischen Antibiotika. Ihre Effektivität gegen Mitesser (Komedonen) ist nicht vergleichbar mit der von topischen Retinoiden. Daher handelt es sich um eine Substanz, die nur bei leichten Formen der Akne oder in Kombination mit anderen Wirkstoffen zur Anwendung gelangen sollte. Ihr Vorteil liegt im unbedenklichen Einsatz während der Schwangerschaft und Stillzeit.
Topische Retinoide
Topische Retinoide sind synthetisch hergestellte Abkömmlinge des „Hautvitamins“ Vitamin A. Sie weisen die stärkste Wirkung gegen Mitesser (Komedonen) auf. Außerdem wirken sie antimikrobiell, indem die Wachstumsbedingungen für das Propionibacterium acnes beeinträchtigen, und haben geringfügig antientzündliche Eigenschaften. Überdies scheinen sie in der Lage zu sein, überschießende Reaktionen des Immunsystems zu dämpfen.
Akne-Therapie bei schwereren Krankheitsverläufen
Die Behandlung und der Einsatz der Medikamente orientieren sich am individuellen Krankheitsverlauf. Liegen lediglich Komedonen vor, sollte in erster Linie die hierfür ursächliche follikuläre Verhornungsstörung bekämpft werden. Hier kommen hauptsächlich topische Retinoide zum Einsatz. Die nachfolgende Tabelle zeigt die in Deutschland zugelassenen Retinoid-Substanzen, die sämtlich verschreibungspflichtig sind.
Tabelle: Zur Behandlung der Acne vulgaris zugelassene topische Retinoide
Wirkstoff Konzentration Präparat
Tretinoin 0,05% Airol® Creme
Tretinoin 0,05% Cordes® VAS Creme
Tretinoin 0,05% Airol® Lösung
Isotretinoin 0,05% Isotrex® Creme
Isotretinoin 0,05% Isotrex® Gel
Isotretinoin 0,1% Isotrex® Creme
Adapalen 0,1% Differin® Creme
Adapalen 0,1% Differin® Gel
Das Irritationspotenzial aller Substanzen ist vergleichsweise hoch, wobei Isotretinoin und Adapalen im Vergleich zum Tretinoin unbedenklicher sind. Die Substanzen kommen in der Regel einmal täglich und am besten abends zum Einsatz. Eine spezielle Basistherapie kann die medikamentöse Akne-Behandlung unterstützen und auftretende Nebenwirkungen lindern.
Behandlung der Acne papulopustulosa
Neben Komedonen liegen auch entzündliche Hautveränderungen vor, die zusätzlich zu der komedolytischen auch eine antientzündliche Behandlung erforderlich machen. Zur Behandlung dieser entzündlichen Akne-Form eignen sich besonders Kombinationspräparate, die patientenfreundlich einmal täglich am Abend aufgetragen werden.
Tabelle: Kombinationspräparate zur Behandlung der Acne papulopustulosa
Wirkstoffkombination Fertigarzneimittel Anmerkung
Benzoylperoxid (5%) +
Clindamycin (1%)Duac® Gel Nicht länger als 12 Wochen ununterbrochen
Adapalen (0,1%) +
Benzoylperoxid (2,5%)Epiduo® Gel -
Isoretionin (0,5%) +
Erythromycin (2%)Isotrexin® Gel Nicht bei Kindern <12 Jahren
Tretionin (0,25%) +
Clindamycin (1%)Acnatac® Gel Nicht bei Kindern und Jugendlichen
Tabelle: Wirkprofil im Rahmen der topischen Aknetherapie verwendeter Kombinationsprodukte
| Wirkstoffkombination | komedolytische Wirkung (gegen Mitesser) | antimikrobielle Wirkung (gegen Mikroorganismen) | antiinflammatorische Wirkung (gegen Entzündungen) |
|---|---|---|---|
| Benzyolperoxid + Clindamycin | gering ausgeprägt | sehr ausgeprägt | deutlich |
| Benzolyperoxid + Adapalen | deutlich | deutlich | mild |
| Isotretinoin + Erythromycin | mild | deutlich | deutlich |
| Tretinoin + Clindamycin | deutlich | sehr ausgeprägt | deutlich |
Alle Antibiotika-haltigen Kombinationspräparate sind immer nur zeitlich begrenzt einzusetzen, um eine Resistenzentwicklung bei Propionibacterium acnes und der Hautflora zu verhindern.
Orale Akne-Therapie
Für die orale Behandlung der Akne werden einerseits zeitlich begrenzt Antibiotika eingesetzt, andererseits kommt hier der Wirkstoff Isotretinoin zum Einsatz. Isotretinoin ist das wirksamste Akne-Therapeutikum und führt fast immer zu einer vollständigen Abheilung der Symptome. Isotretinoin wird eingesetzt bei schweren Verläufen der papulopustulösen Akne sowie der schwersten Verlaufsform der Akne, der Acne conglobata. Außerdem findet es Anwendung bei Akne-Verläufen, die unter einer ärztlich begleiteten Therapie nicht zufriedenstellend abheilen.
Antibiotika
Bis heute konnte nicht gezeigt werden, dass die orale Gabe eines Antibiotikums effektiver ist als seine topische Anwendung. Es bestehen keine eindeutigen Unterschiede in der Wirkung von den Tetrazyklinen (Doxycyclin, Minocyclin) und Erythromycin. Grundsätzlich sollte sich die Gabe auf acht bis zwölf Wochen beschränken. Zur Resistenzvermeidung ist eine begleitende topische Benzoylperoxid-, Azelainsäure- oder Retinoidbehandlung notwendig.
Der Einsatz von Minocyclin führt in seltenen Fällen zur Arzneimittel-induzierten Kollagenose (Funktionsverlust des Bindegewebes) und sollte daher kritisch abgewogen werden.
Antiandrogene
Antiandrogene üben einen Sebum-hemmenden und Komedo-reduzierenden Effekt aus und können bei Frauen zum Einsatz gelangen. Sebum ist eine ölige Substanz, die von der Haut produziert wird, um diese zu schützen. Bei einer übermäßigen Sebum-Produktion, wie sie häufig mit einer Akne-Erkrankung einhergeht, kann das Sekret aber eine gegenteilige Wirkung aufweisen. Geeignete Präparate enthalten eine Kombination aus Ethinylestradiol und einem Gestagen (im Falle von Diane® 35 und Bella Hexal 35® 35 µg Ethinylestradiol und 2 mg Cyproteronacetat, im Falle von Valette® 30µg Ethinylestradiol und 2 mg Dienogest bzw. im Falle von Neo-Eunomin® 50 µg Ethinylestradiol und 1 mg Chlormadinonacetat (1 mg in Phase I (11 Tage) und 2 mg in Phase II (11 Tage)). Wie bei den oralen Antibiotika ist die Gabe von Antiandrogen-Präparaten immer in Kombination mit einer topischen Akne-Therapie durchzuführen.
Isotretinoin
Die am stärksten gegen Akne wirksame Substanz ist Isotretinoin (cis-Retinsäure), ein orales, synthetisches Retinoid. Es interagiert mit allen für die Krankheitsmechanismen der Akne relevanten Faktoren: Isotretinoin führt zu einer Normalisierung der follikulären Verhornungsstörung, unterdrückt massiv die Sebum-Produktion über eine Verminderung der Talgdrüsengröße und -sekretion, reduziert die follikuläre Besiedelung mit Propionibacterium acnes durch Entzug der für das Wachstum benötigten sauerstoffarmen Bedingungen und verfügt über eine entzündungshemmende Aktivität. Das Indikationsspektrum für den Einsatz von Isotretinoin bildet sich wie folgt:
Absolute Indikationen
Isotretinoin sollte immer zum Einsatz kommen bei:
- Vorliegen einer Acne conglobata
- familiärer Belastung hinsichtlich einer vernarbenden Akne
Relative Indikationen
Der Einsatz von Isotretinoin sollte erwogen werden bei:
- auf adäquate topische Behandlung nicht ansprechender Akne
- sehr starker psychoreaktiver Beeinflussung
Gelingt es nicht, innerhalb eines vernünftigen Zeitraums von circa sechs bis neun Monaten mit einer topischen Behandlung eine deutliche Besserung der Akne zu erzielen, ist ein Behandlungsbeginn mit Isotretinoin ratsam. Die empfohlene Tagesdosierung liegt bei 0,5 mg/kg Körpergewicht (KG), wobei im Falle guter Verträglichkeit im Verlauf auch auf eine Dosis von bis zu 0,8 mg/kg KG gesteigert werden kann. Die Einnahme erfolgt bis zum Sistieren der Neubildung von entzündlichen Papeln bzw. Papulopusteln, was häufig 6 bis 9 Monate dauert. Bei guter Verträglichkeit kann auch bis zum Erreichen einer kumulativen Gesamtdosis (Summe aller angewendeten Tagesdosen) von 120-150 mg/kg KG behandelt werden. Danach kann mit einer geringeren Rate wiederkehrender Symptome gerechnet werden.
Bei Frauen im gebärfähigen Alter ist die Gabe von Isotretinoin nur unter strengsten Kontrollen möglich: Der Beginn einer Behandlung erfolgt erst, wenn vor und nach einem Zeitraum von vier Wochen mit konsequenter Verhütung zwei ausreichend sensitive Schwangerschaftstests ein negatives Resultat gezeigt haben. Im weiteren Verlauf erfolgt eine Kontrolle alle vier bis fünf Wochen. Die Abgabe der Isotretinoin-Medikation erfolgt immer nur für einen 30-tägigen Bedarf.
Dosisabhängig sollte nach der Einnahme von Isotretinoin mit einer Reihe möglicher Nebenwirkungen gerechnet werden. Am häufigsten wird eine ausgeprägte Trockenheit von Haut und Schleimhäuten beobachtet, die sich insbesondere in einer Cheilitis (Entzündung der Lippen) äußert. Aus diesem Grund sollte grundsätzlich eine intensive Feuchtigkeitspflege der Haut und vor allem der Lippen erfolgen. Da auch die Augen zu Trockenheit neigen können, empfiehlt sich für Kontaktlinsenträger während der Behandlung der Wechsel auf eine Brille. Ebenfalls häufiger zu beobachten ist eine Neigung zum Nasenbluten.
Treten im Rahmen der Behandlung Muskelschmerzen (Myalgien) auf, kann die tägliche Dosis zunächst reduziert werden. Bei weiterhin bestehenden Beschwerden wird ein völliges Absetzen des Medikaments notwendig.
Eine Kontrolle der Leberfunktion und der Blutfettwerte vor Beginn der Behandlung, vier Wochen nach Behandlungsbeginn und bei unauffälligen Werten im weiteren Verlauf alle drei Monate wird empfohlen.
Unterstützende Therapieverfahren bei Akne
Neben der klassischen Akne-Toilette mit mechanischer Ausreinigung mit zählen hierzu Peeling-Verfahren, Behandlungen mit Licht und die photodynamische Behandlung.
Die mechanische Entfernung von Komedonen im Rahmen der Akne-Toilette ist als unterstützende Maßnahme in geübten Händen sinnvoll, verhindert wirksam die Narbenentwicklung durch eine ungeübte Eigenbehandlung und kann den Heilungsprozess verkürzen. Ein vorgeschaltetes, oberflächliches Peeling erleichtert das Herauslösen der Komedonen.
Eine Behandlung der Akne mit ultraviolettem Licht ist nicht angebracht. Negativer Effekt dieser Behandlung ist die vermehrte Bildung von Squalen, einem öligen Stoffwechselprodukt, das die Bildung von Komedonen fördert. Auch besteht unter einer UV-Behandlung das Risiko für postinflammatorische Hyperpigmentierungen. Zudem trägt UV-Licht zur Hautalterung bei und ist hautkrebsfördernd.
Berichte über den erfolgreichen Einsatz der photodynamischen Behandlung liegen zwar vor, jedoch fehlen hierzu größere kontrollierte Studien.
Zukünftige Entwicklungen
Kurz vor seiner Zulassung in Deutschland steht ein bereits in anderen Ländern verfügbarer, von Frauen und von Männern äußerlich einzusetzender (topischer) Androgenantagonist (Clascoteron 1%). Diese Substanz wirkt auf den bei der Entwicklung von Akne wichtigen Androgen-Rezeptor der Talgdrüse und hemmt nach Auftragen auf die Akne-erkrankten Hautareale die Effekte von Dihydrotestosteron (DHT), einem Kernfaktor in der Entwicklung von Akne-Läsionen. Diese Hemmung betrifft die Bildung von Hautfetten, die Lipidproduktion der Talg-produzierenden Sebozyten und die entzündungsfördernden Zytokine.
Prävention und Vorbeugung
Die Hauptursache für die meisten Akne-Erkrankungen sind hormonelle Veränderungen während der Pubertät. Diese Veränderungen lassen sich nicht aufhalten und deshalb ist eine Prävention der Akne nur bedingt möglich. Durch eine angemessene Akne-Basistherapie und Ernährung wie oben beschrieben, lässt sich das Risiko einer Akne jedoch reduzieren.
Die Akne-Forschung hat in letzter Zeit bedeutende Fortschritte erzielt. In den letzten Jahren wurde die wichtige Rolle von Propionibacterium acnes belegt und erste Experimente zur Herstellung eines Impfstoffes zeigen vielversprechende Ergebnisse. Sollte diese Tendenz weiter bestehen bleiben, könnte ein Durchbruch in der Akne-Behandlung gelingen.
Therapieempfehlungen der derma.plus-Experten
Die Basistherapeutika von benevi (hydroderm® Gesichts-Reinigung, hydroderm® Gesichts-Fluid plus und hydroderm® Gesichts-Tonic) sind bei leichter Akne aus dermatologischer Sicht besonders empfehlenswert, da sie eine hohe Behandlungseffektivität bieten und gleichzeitig das Risiko für Hautirritationen sehr gering ist.
Die Kombination von Tretinoin-Clindamycin (Acnatac®-Gel) ist sehr wirksam bei der entzündlichen Akne und wird von uns immer vor einer oralen Isotretinoin-Behandlung eingesetzt.
Oral verabreichtes Isotretinoin ist mit weitem Abstand die wirksamste Form der Akne-Therapie. Das Risiko bei Beachtung der bekannten Vorsichtsmaßnahmen ist absolut kalkulierbar.
Um Nebenwirkungen einer medikamentösen Akne-Behandlung zu lindern, eignen sich die benevi hydroderm® Gesichts-Reinigung und das hydroderm® Gesichts-Fluid.
Für die kosmetische Kaschierung von „nervenden Pickeln“ ist die Benevi® Color Pigmentcreme ideal, die als helle und dunkle Variante verfügbar ist. Durch Mischen der Präparate kann jede individuell gewünschte Hauttönung erreicht werden.
Quellen und weiterführende Literatur
• Chemyshov PV et al. Quality of life measurement in acne. Position Paper of the European Academy of Dermatology and Venereology Task Forces on Quality of Life and Patient Oriented Outcomes and Acne, Rosacea and Hidradenitis Suppurativa. J Eur Acad Dermatol Venerol 2018;32:194-208
• Conforto C et al. Topical dermocosmetics and acne vulgaris. Dermatol Ther 2021;34:e14436.
• Karoglan A et al. Acne. Hautarzt 2021;72:815-827.
• Mavranezouli I et al. A systematic review and network meta-analysis of topical pharmacological, oral pharmacological, physical and combined treatments for acne vulgaris. Br J Dermatol 2022;187:639-649.
• Mohsin N et al. Acne treatment review and future perspectives. Dermatol Ther 2022;35:e15719.
• Peterson H et al. Clascoterone cream 1%: Mechanism of action, efficacy, and safety of a novel, first-in-class topical antiandrogen therapy for acne. J Drugs Dermatol 2023;22:SF350992s7-SF350992s14.
• Sevimli Dikicier B, Topical treatment of acne vulgaris: efficiency, side effects, and adherence rate. J Int Med Res 2019;47:2987-2992.
- Zusammenfassung
- Auf einen Blick
- Einführung
- Ursachen und Auslöser
- Symptome und Krankheitsverlauf
- Diagnose und Differentialdiagnose
- Therapie und Behandlung
- Orale Akne-Therapie
- Unterstützende Therapieverfahren bei Akne
- Zukünftige Entwicklungen
- Prävention und Vorbeugung
- Therapieempfehlungen der derma.plus-Experten
- Quellen und weiterführende Literatur