Topische Glukokortikoide – Kein Allzweckmittel der Hautpflege!
Topische Glukokortikoide sind vor allem aufgrund ihrer entzündungshemmenden Eigenschaft die momentan am häufigsten verschriebene Wirkstoffgruppe in der Dermatologie. Allerdings sind sie nicht für die Behandlung aller Hautkrankheiten geeignet, und eine langfristige, missbräuchliche Anwendung, etwa für kosmetische Zwecke, kann zu Nebenwirkungen und einer Abhängigkeit der Haut von dem Wirkstoff führen.
Seit mehr als 65 Jahren stehen äußerlich angewendete (topische) Glukokortikoide zur Behandlung von Hautkrankheiten zur Verfügung. Glukokortikoide sind Steroidhormone und werden natürlicherweise in der Nebennierenrinde hergestellt. Sie wirken entzündungshemmend, normalisieren einen gestörten Verhornungsprozess der Haut und dämpfen überschießende Immunreaktionen. Diese Wirkung entfalten sie, indem sie an einen entsprechenden Glukokortikoid-Rezeptor binden, der in der Oberhaut (Epidermis) besonders häufig ist. Ein natürliches Glukokortikoid ist beispielsweise Hydrokortison (auch Kortisol). Daneben gibt es heute eine Vielzahl an synthetischen Glukokortikoiden, die gegenüber den natürlichen Substanzen chemische Veränderungen aufweisen. So entstand nach den Wirkstoffen der ersten Generation, zu denen u.a. Hydrokortison und Prednisolon gehören, eine zweite und dritte Generation, die durch eine einfache bzw. eine doppelte Halogenierung des Grundgerüsts gekennzeichnet sind. Damit bezeichnet man das Anfügen eines Halogens wie Chlor oder Fluor an das Grundgerüst einer chemischen Verbindung. Zu den halogenierten Glukokortikoiden gehören beispielsweise Betamethason, Clobetason, Dexamethason und Mometason. Die topischen Glukokortikoide werden nach ihrer Stärke in die vier Klassen I (schwach wirksam), II (mittelstark wirksam), III (stark wirksam) und IV (sehr stark wirksam) eingeteilt, die nicht mit den verschiedenen Wirkstoff-Generationen zu verwechseln sind.
Studie zum Missbrauch frei verkäuflicher Glukokortikoide
Topische Glukokortikoide können aufgrund ihrer Eigenschaften und vergleichsweise geringen Nebenwirkungen recht breit angewendet werden. Dennoch dürfen sie nicht bei jeder Hautkrankheit zum Einsatz kommen. Kürzlich wurden in einer indischen Studie die Auswirkungen eines fehlerhaften Gebrauchs von topischen Glukokortikoiden untersucht. In Indien sind im Unterschied zu Deutschland auch stark wirksame Glukokortikoide entweder frei verkäuflich oder können leicht ohne Rezept erworben werden. Untersucht wurden 200 Patienten, darunter 166 Frauen und 34 Männer, von denen der Großteil (85%) zwischen 21 und 50 Jahren alt war. Jeder von ihnen hatte mindestens einen Monat bis maximal drei Jahre lang Glukokortikoid-haltige Präparate im Gesicht angewendet, ohne dass es dafür eine medizinische Indikation gab. Bei immerhin 45 Prozent der Patienten handelte es sich dabei um stark bis sehr stark wirksame Glukokortikoide der Klasse III und IV. Insbesondere waren dies entweder Betamethason- oder Clobetasol-haltige Salben (37,5%) sowie seltener Mometason-haltige Salben (7,5%). Weitere 33 Prozent der Patienten hatten auf eine Dreifach-Kombination aus 2% Hydrochinon, 0,025% Tretinoin und 1% Mometason zurückgegriffen, die Kligman-Formel, die hauptsächlich zur Behandlung harmloser Hautverfärbungen (Melasmen) eingesetzt wird.
Empfehlungen nur selten von Hautärzten
Als Gründe für die Anwendung der Glukokortikoide gaben 36 Prozent der Patienten allgemeine (überwiegend kosmetische) Zwecke, 29,5 Prozent die Behandlung von Akne und 20,5 Prozent die Behandlung von Melasmen an. In 3 Prozent der Fälle sollte eine Pilzinfektion der Haut (Tinea) und in 14 Prozent der Fälle eine nicht diagnostizierte Hautkrankheit (Dermatose) behandelt werden. Insgesamt 24 Patienten (12%) gaben an, dass sie anfänglich ein Glukokortikoid mittlerer Stärke verwendet hatten. Aufgrund einer nachlassenden Wirkung waren sie später jedoch auf ein stärker wirksames Glukokortikoid umgestiegen. Dies ist ein klassischer Fall von Tachyphylaxie, einer Toleranzentwicklung gegenüber bestimmten Arzneistoffen.
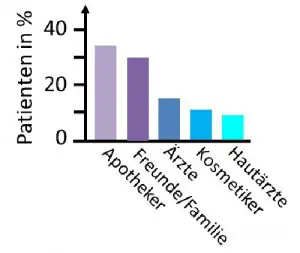
Auffällig ist, dass die überwiegende Anzahl der Patienten die Präparate nicht von einem Hautarzt, sondern von dermatologisch nicht oder nicht ausreichend geschultem Personal empfohlen bekommen hatte (Abb. 1). So verwendeten 34,5 Prozent der Patienten die Präparate auf den Rat eines Apothekers, 30,5 Prozent sogar lediglich auf die Empfehlung eines Freundes oder Familienmitglieds hin. Dagegen hatten lediglich 9 Prozent der Patienten die wirkstoffhaltigen Salben von einem Hautarzt erhalten. Auf Kosmetiker entfielen 11 Prozent der Empfehlungen sowie auf Ärzte anderer Fachrichtungen weitere 15 Prozent.
Missbrauch führt zu Nebenwirkungen und Abhängigkeit
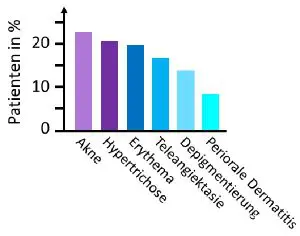
In Folge der langfristigen Anwendung waren bei den Patienten verschiedene Nebenwirkungen aufgetreten (Abb. 2). Dazu gehörten eine entzündliche Akne, die zu oberflächlich gelegenen Knötchen und Eiterbläschen neigt (papulopustulöse Akne), übermäßige Gesichtsbehaarung (Hypertrichose) und Hautrötungen. Weitere Nebenwirkungen waren erweiterte Kapillargefäße in der Gesichtshaut (Teleangiektasie), Depigmentierungen und eine periorale Dermatitis. Mit 40 Prozent fast die Hälfte der Patienten gab an, dass die Symptome wie Hautrötungen, Juckreiz und ein brennendes Hautgefühl zunahmen, wenn sie die Glukokortikoide absetzten. Bei ihnen hatte sich folglich eine Abhängigkeit von den Wirkstoffen ergeben, die als Syndrom des „Topischen, Steroid-abhängigen Gesichts“ (topical steroid dependent face, TSDF) bekannt geworden ist.
In Deutschland sind Glukokortikoide der Klasse II bis IV zurzeit rezeptpflichtig. Salben mit Klasse I-Wirkstoffen wie Hydrokortison sind jedoch seit 2007 auch hierzulande frei verkäuflich. Sie werden etwa zur Behandlung von Mückenstichen, Sonnenbrand, allergischen Hautirritationen und Kontaktekzemen angeboten. Auch wenn ihre Wirkung schwach ist, sollten diese Präparate nur kurzfristig und bei klarer Indikation angewendet werden. Bei Hauterkrankungen ist immer der Hautarzt der richtige Ansprechpartner, der im Bedarfsfall auch stärkere Glukokortikoide verschreiben kann.

