Studie zur tageszeitabhängigen Wirksamkeit von Kortison-haltigen Präparaten bei Psoriasis
Schuppenflechte: Die antientzündliche Therapie mit Kortison-haltigen Zubereitungen ist abends wirksamer
Ein Beitrag von Fr. Dr. rer. nat. Larissa Tetsch
Die chronisch-entzündliche Schuppenflechte (Psoriasis) ist durch eine übermäßige Vermehrung von Oberhautzellen und entzündliche Prozesse gekennzeichnet. Beides ist tageszeitabhängig gesteuert und nachts stärker als tagsüber. Passend dazu ist die Behandlung der Schuppenflechte durch äußerlich anzuwendende, antientzündliche Glukokortikosteroide abends wirksamer als morgens wie eine neue Studie nun zeigt.
Viele Vorgänge im menschlichen Körper werden von einer „inneren Uhr“ gesteuert. Sie folgen einem inneren Rhythmus, der typischerweise eine Periodenlänge von etwa 24 Stunden aufweist und deshalb als „zirkadian“ (lateinisch circa „ringsum“ und dies „Tag“) bezeichnet wird. Durch die Anpassung an die Tageslänge hilft der zirkadiane Rhythmus dem Organismus, sich auf täglich wiederkehrende Phänomene wie Tag und Nacht einzustellen. So steuert er den Schlaf-Wach-Rhythmus, aber auch die Herzfrequenz, den Blutdruck und die Körpertemperatur.
Auch in der Haut gibt es tageszeitabhängige Prozesse. Hierzu gehören sowohl die Vermehrung von keratinbildenden Zellen (Keratinozyten) der Oberhaut (Epidermis) als auch Entzündungsprozesse – beides Faktoren, die bei der Entstehung der chronisch–entzündlichen Schuppenflechte (Psoriasis) eine Rolle spielen.
Die Schuppenflechte wird häufig mit topischen (äußerlichen) entzündungshemmenden Glukokortikoiden wie Kortison therapiert. In Deutschland ist die Kombination von Kortison und Vitamin D-Analoga (z.B. Daivobet® oder Enstillar®) in Form der einmal täglich durchgeführten Einmalbehandlung eine häufige Therapieform der leichten bis mittelstark ausgeprägten Schuppenflechte.
Eine klare Empfehlung zur Tageszeit der Verabreichung gibt es bislang jedoch nicht. Am Universitätsklinikum in Nizza (Frankreich) wurde nun an 46 Patienten, die an mittelschwerer bis schwerer Schuppenflechte litten, in einer klinischen Studie der Einfluss der Tageszeit auf die Effektivität einer topischen Behandlung mit 0,05%iger Betamethason-Salbe untersucht. Dabei handelt es sich um ein stark wirksames (Klasse III), synthetisches Glukokortikosteroide.
In die Studie aufgenommen wurden Patienten, die im Durchschnitt seit über 10 Jahren an Schuppenflechte litten und die im Vorfeld einer systemischen Therapie ins Krankenhaus eingewiesen worden waren. Die 21 Patienten der ersten Gruppe erhielten die Behandlung mit Betamethason-Salbe abends zwischen 17 und 18 Uhr, die 25 Patienten der zweiten Gruppe morgens zwischen 8 und 9 Uhr. Als Indikator für den Erfolg der Behandlung wurde der Rückgang des „Psoriasis Area and Severity Index“ (PASI) herangezogen. Dieser beschreibt den Befallsgrad des Körpers sowie die Schwere der Rötung, der Hautverdickung und der Schuppung. Der PASI wurde zu Beginn der Behandlung (Tag 0), nach 2 und nach 5 Tagen für jeden Patienten durch denselben Arzt bestimmt. Dieser wusste nicht, zu welcher Gruppe die Patienten gehörten.
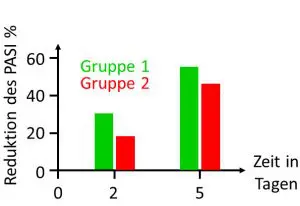
In der Gruppe 1, bei der die Behandlung abends erfolgte, nahm der PASI bis zum zweiten Tag um 30% ab, d. h. die Symptome der Patienten verbesserten sich deutlich (Abbildung). Im selben Zeitraum nahm der PASI bei den Patienten der zweiten Gruppe, die den Wirkstoff morgens erhielten, nur um 18% ab. An Tag 5 war der PASI bei beiden Gruppen weiter zurückgegangen (um 55% bei Gruppe 1 und 46% bei Gruppe 2), allerdings war der Unterschied zwischen beiden Gruppen kleiner geworden. Ähnlich verhielt es sich mit der Verbesserung der Lebensqualität durch die Therapie, die anhand des Dermatologischen Lebensqualitätsindexes (DLQI) quantifiziert wurde. So hatte sich die Lebensqualität der Patienten in Gruppe 1 an Tag 2 durch die Therapie stärker verbessert als in Gruppe 2, während sich die Werte an Tag 5 fast angeglichen hatten.
Insgesamt war somit die antientzündliche Therapie abends wirksamer als morgens. Dies passt dazu, dass sowohl entzündliche Faktoren als auch solche, die das Keratinozytenwachstum beeinflussen, vermehrt abends und nachts gebildet werden. Allerdings verschwand der positive Einfluss der abendlichen Gabe in der Studie nach fünf Tagen weitgehend. Die Autoren spekulieren, dass die Haut möglicherweise zu diesem Zeitpunkt durch die tägliche Gabe bereits wirkstoffgesättigt war, so dass der Zeitpunkt der weiteren Wirkstoffaufnahme keinen Einfluss mehr hatte. In der Regel werden aber topische Glukokortikosteroide nur zwei- bis dreimal die Woche angewendet. Bei einer solchen intermittierenden Therapie sollte keine derartige Wirkstoffsättigung eintreten und der Zeitpunkt der Verabreichung deshalb eine größere Rolle spielen.