Zusammenfassung
Schuppenflechte (Psoriasis) ist eine häufig chronisch verlaufende, entzündliche Hautkrankheit, die nicht ansteckend ist. In Deutschland sind etwa 2% der Bevölkerung an Schuppenflechte erkrankt. Die Krankheit tritt unabhängig vom Alter und Geschlecht auf, jedoch sind Menschen mit heller Haut deutlich häufiger betroffen als dunkle Hauttypen. Vielfach besteht eine genetische Prädisposition.
Auf einen Blick
+ Auftreten in jedem Lebensalter möglich, vor allem im Alter zwischen 10-30 Jahren
+ Symptome schubweise Rötungen und entzündlich-silbrige Schuppenherde vor allem an Ellenbogen und Knievorderseite, Nagelbefall, zusätzlich auch Gelenk- und Skelettbeschwerden möglich
+ Einflussfaktoren genetisch, psychologisch, Infektionen, Übergewicht, diverse Medikamente, oft kombiniert mit weiteren Autoimmunerkrankungen
+ Ansteckungsgefahr keine
Einführung
Die Schuppenflechte ist eine entzündliche Hautkrankheit, von der keine Ansteckungsgefahr ausgeht. Der medizinische Fachbegriff für die Schuppenflechte lautet Psoriasis. Häufig handelt es sich nicht nur um eine isolierte Hauterkrankung, sondern um eine Multisystemerkrankung, die mit weiteren Beschwerden einhergeht: Übergewicht, metabolisches Syndrom (insulinresistenter Diabetes mellitus Typ II, erhöhter Blutdruck und Fettstoffwechsel-Störungen), Erkrankung der Gelenke (Psoriasis-Arthritis), des Herzens (koronare Herzkrankheit) oder der Psyche (Depressionen).
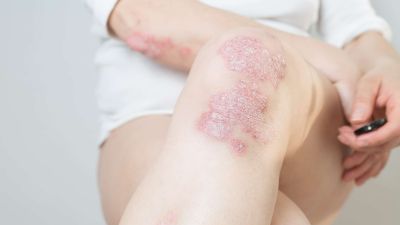
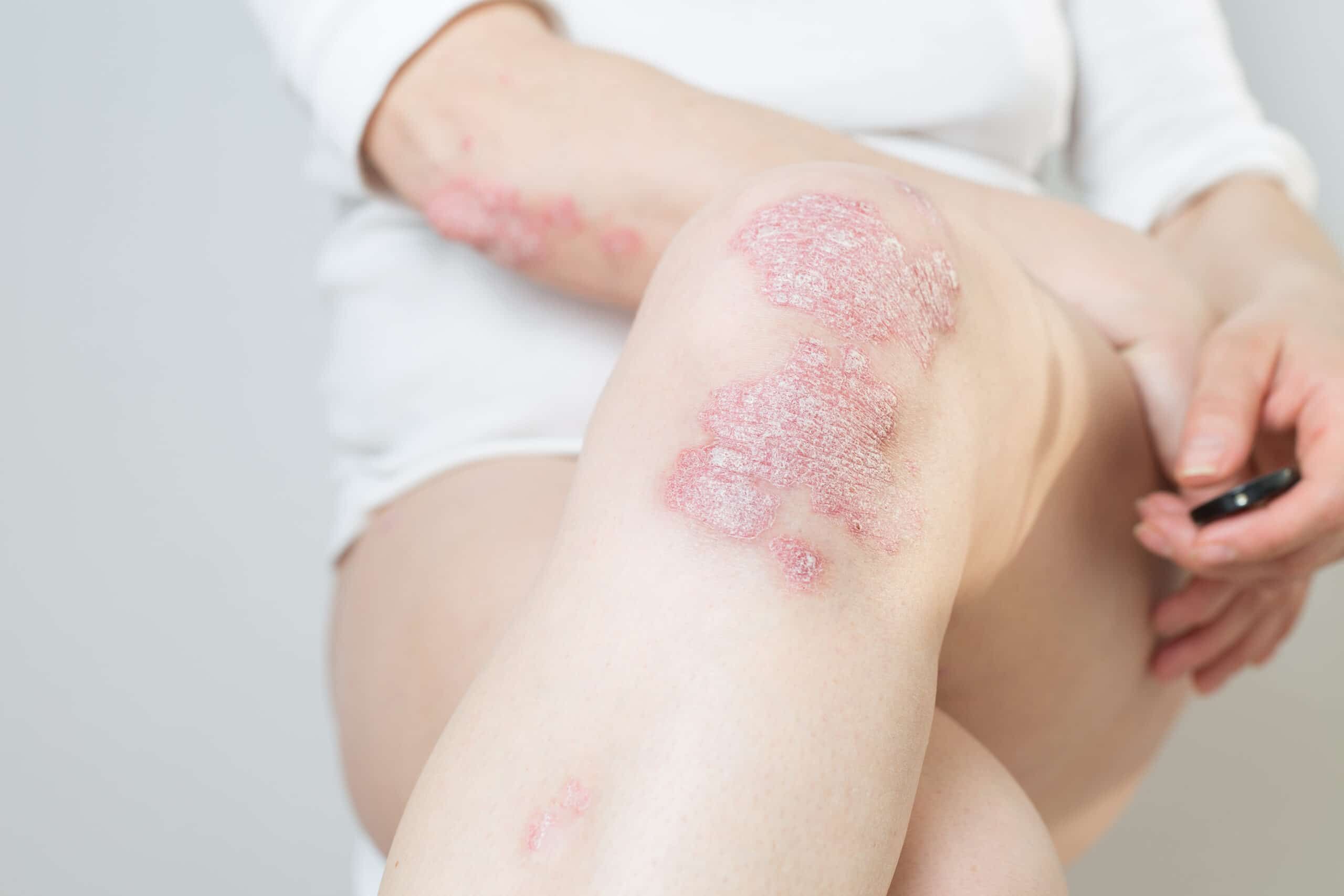
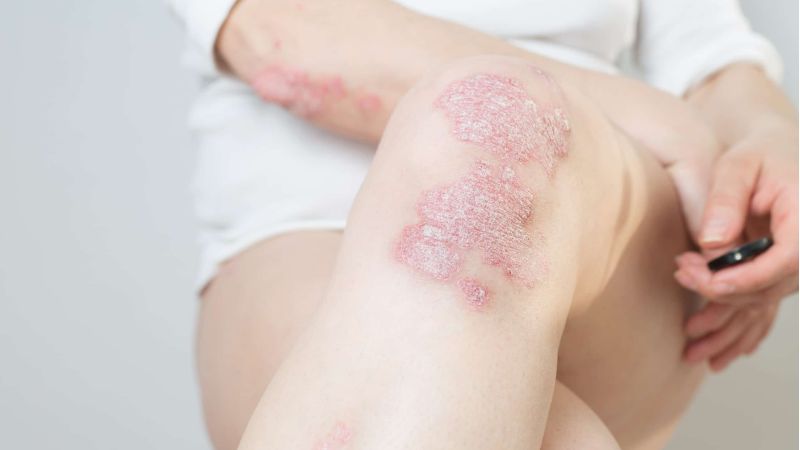
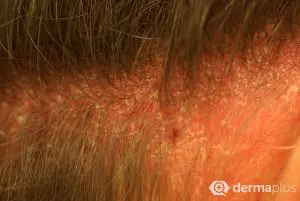
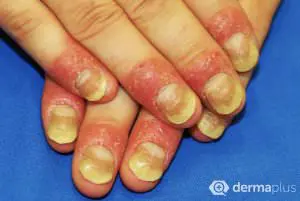
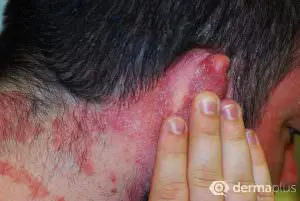
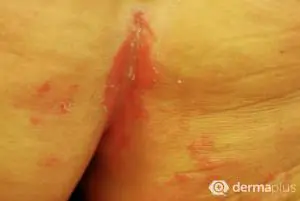
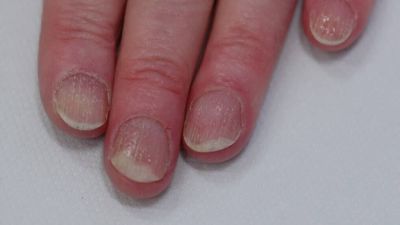
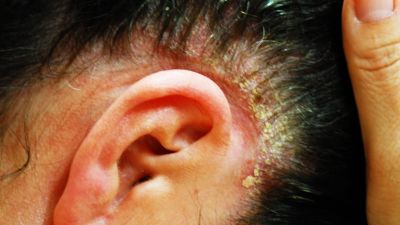
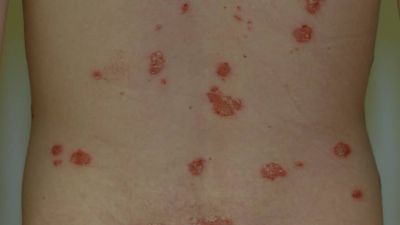
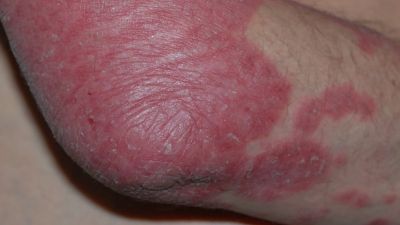
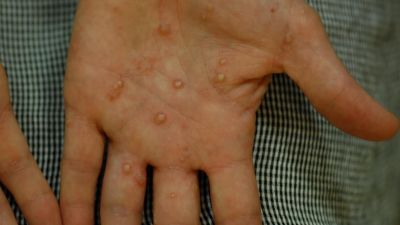
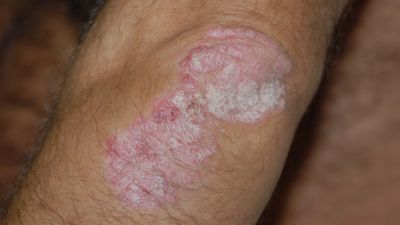
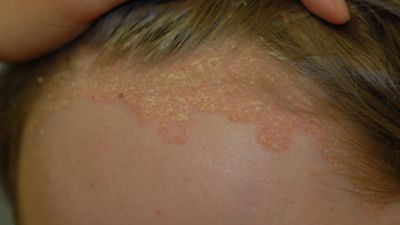
Die typischen schuppenden Hautveränderungen kennzeichnen die Erkrankung. Es bestehen Entzündungen und eine stark erhöhte Bildung von Hautzellen. Die Erneuerung der obersten Hautschicht (Epidermis) erfolgt bei gesunden Menschen innerhalb von 28 Tagen, bei Psoriasis-Patienten innerhalb von vier Tagen. Die Grundlagenforschung und die sehr gute Wirksamkeit neuer Therapeutika legen den Schluss nahe, dass eine Aktivierung des angeborenen und erworbenen Immunsystems die Ursache ist. Die schuppenden Hautstellen treten bevorzugt an Knien und Ellenbogen auf. Häufig ist auch die Kopfhaut (Psoriasis capitis) und die Analregion in Form einer scharf begrenzten Rötung mit einem zentralen Einriss (Rhagade) betroffen. Nagelveränderungen (Psoriasis unguium) sind häufig und treten in Verbindung mit schwereren Krankheitsverläufen auf.
Ursächlich für die Schuppenflechte sind mehrere Faktoren, darunter eine genetische Veranlagung und Fehlfunktion des Immunsystems. Insbesondere in den letzten zehn Jahren hat sich das medizinische Wissen über die Ursachen dramatisch verbessert, wodurch deutlich effektivere Therapien entwickelt werden konnten. Über die Erdkugel verteilt sind ungefähr 125 Millionen Menschen von einer Psoriasis betroffen, davon leben zwei Millionen in Deutschland. Der griechische Arzt Hippokrates beschrieb bereits im 4. Jahrhundert v. Chr. eine schuppende Hautkrankheit, bei der es sich vermutlich um Psoriasis gehandelt hat. Der Krankheitsverlauf einer Psoriasis ist nicht einheitlich. Es werden verschiedene Subtypen unterschieden, die auch jeweils anders behandelt werden. Leichte Verlaufsformen können gut nur mit äußerlich anzuwendenden Medikamenten behandelt werden, während schwere Verlaufsformen der Erkrankung in der Regel innerlich und äußerlich behandelt werden.
Die Schuppenflechte ist eine chronisch verlaufende Krankheit, eine anhaltende Heilung ist momentan nicht möglich. Deshalb ist das Therapieziel ein schnelles Abklingen der akuten Symptome und das Erzielen einer klinischen Erscheinungsfreiheit. Zusätzlich wird durch vorbeugende Maßnahmen versucht ein Rezidiv (Wiederauftreten) der Krankheit möglichst lange zu vermeiden.
Ursachen und Auslöser einer Schuppenflechte
Bis heute sind die genauen Ursachen der Schuppenflechte nicht geklärt. Die entzündliche Hautreaktion wird als ein Wechselspiel zwischen Komponenten des angeborenen und des erworbenen Immunsystems verstanden. Die gute Wirksamkeit von Medikamenten, die den Tumor-Nekrose-Faktor-alpha (TNF-α) hemmen, zeigt die Bedeutung des angeborenen Immunsystems, für das TNF-α einen Schlüsselfaktor darstellt. Die gute Wirksamkeit von Ciclosporin unterstreicht hingegen die Rolle des erworbenen Immunsystems. Ciclosporin richtet sich gegen T-Lymphozyten als Teil der spezifischen Immunabwehr (erworbenes Immunsystem). Auch genetische Faktoren spielen eine Rolle bei der Krankheitsentstehung: bei einer Psoriasiserkrankung eines Elternteils liegt das Erkrankungsrisiko für eineiige Zwillinge bei 70%, während zweieiige Zwillinge lediglich zu 20% erkranken. Neben der genetisch bedingten Immunreaktion gibt es bestimmte Faktoren, die die Erkrankung auslösen können. Hierzu zählen psychisch-physiologische Faktoren, insbesondere emotionaler Stress sowie hormonelle Veränderungen, beispielsweise durch Schwangerschaft, Pubertät oder Wechseljahre. Infektionen, insbesondere durch ß-hämolysierende Streptokokken und bestimmte Medikamente können ebenfalls eine Psoriasiserkrankung auslösen (s. Tabelle).
Tabelle: Medikamentöse Auslöser der Psoriasis
| Durch Studien belegt | Aufgrund von Studien vermutet |
|---|---|
| ß-Blocker (Blutdrucksenker) | ACE-Inhibitoren (Blutdrucksenker) |
| Lithium (Antidepressivum) | nicht-steroidale Antiphlogistika (z.B. Diclofenac, Ibuprofen) |
| Hydroxychloroquin (Antimalariapräparat) | Terbinafin (Antimykotikum) |
Symptome und Krankheitsverlauf
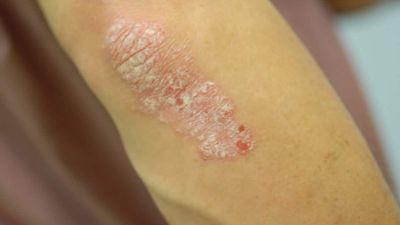
Die von der Schuppenflechte betroffenen Hautstellen sind gewöhnlich klar begrenzt, stark durchblutet und zeichnen sich durch Rötungen (Erytheme) aus. Entfernt man die oberen Hautschichten, treten darunter punktförmige Blutungen hervor. Die Schuppung resultiert aus der beschleunigten Neubildung der Hautzellen. Die Schuppenschicht ist silbrigweiß und normalerweise glänzend. Unter der schuppigen Hautschicht liegt eine letzte, dünne Schicht, die sich leicht ablösen lässt. Die Haut zeichnet sich durch Trockenheit und teilweise schmerzhafte Einrisse aus. Ungefähr 50% der Betroffenen zeigen ebenfalls Symptome an den Nägeln.
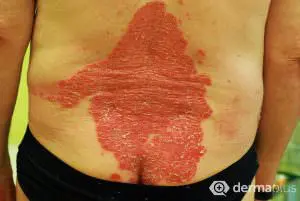
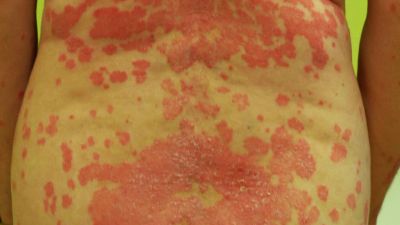
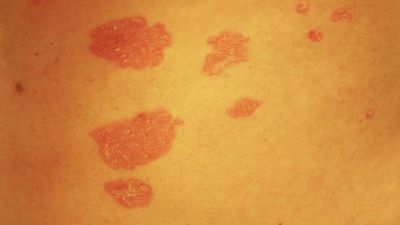
Typisch für die Schuppenflechte sind die von Rötungen betroffenen Schuppenflächen auf der Haut, welche in der Medizin Plaques genannt werden. In der Größe variieren diese von lediglich dem Durchmesser einer Erbse (selten) bis hin zur Fläche eines Handtellers. Die häufigsten Körperstellen an denen die Schuppungen auftreten sind die Streckseite von Ellenbogen und Knie sowie die Kopfhaut. Die Anordnung der Hautveränderungen ist symmetrisch. Die Hautveränderungen treten normalerweise als klar begrenzte Flecken auf, können sich aber auch verbinden (konfluieren) und eine große Hautfläche bedecken. Die Maximalvariante ist der vollständige Befall der Haut des ganzen Körpers (psoriatische Erythrodermie).
Typisch, aber nicht ausschließlich auf die Psoriasis beschränkt ist das Köbner-Phänomen, das Phänomen des isomorphen Reizeffekts. Der Name leitet sich von seinem Erstbeschreiber, den Dermatologen Heinrich Köbner ab, der dieses Phänomen bei Patienten mit Schuppenflechte 1872 erstmals beschrieb. Bei einer aktiven Psoriasis kann es nach einer oberflächlichen Verletzung der Haut, etwa 2 Wochen danach zum Auftreten einer Psoriasis in den verletzen Hautstellen kommen.
In der Medizin werden anhand unterschiedlicher Symptome drei Formen der Schuppenflechte voneinander abgegrenzt. Die gewöhnliche Schuppenflechte (Psoriasis vulgaris), die pustulöse Schuppenflechte mit Bildung von Eiterbläschen (Psoriasis pustulosa) und die Gelenke befallende Schuppenflechte (Psoriasis arthropathica, Psoriasis-Arthritis).
Der Krankheitsverlauf der Psoriasis ist von Fall zu Fall unterschiedlich. In vielen Fällen ist die Schuppenflechte chronisch und tritt in wiederkehrenden Krankheitsschüben auf. Auf ein Intervall ohne Symptome folgt dann eine Phase, in der die Haut von starken Schuppungen betroffen ist und umgekehrt. Während des Sommers sind die Symptome wegen der unterstützenden Sonneneinstrahlung häufig schwächer.
Assoziierte Erkrankungen
Insbesondere bei schweren Verläufen der Psoriasis ist es wichtig auf assoziierte Erkrankungen zu achten und diese entsprechend zu therapieren. Chronische Krankheiten stellen generell eine große psychische Belastung dar, die das Depressionsrisiko erhöhen kann. Bei entzündlichen Erkrankungen kommt hinzu, dass
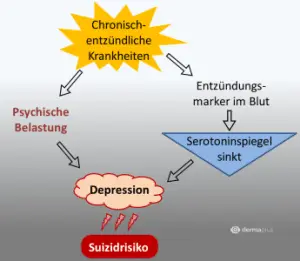
Entzündungsmarker im Blut den Serotoninspiegel beeinflussen, was ebenfalls Depressionen und ein erhöhtes Selbstmordrisiko verursachen kann (Abb. 1).
Patienten mit Psoriasis stehen häufig unter einem starken psychischen Druck durch einerseits die auffälligen Veränderungen der Haut selbst, und andererseits die Ungewissheit wann der nächste Krankheitsschub auftritt. In einer Studie zeigte sich, dass Schuppenflechten-Patienten in der Tat ein erhöhtes Risiko aufweisen, an einer Depression zu erkranken. Selbstmordgedanken und -versuche traten dagegen nicht häufiger auf als in der Kontrollgruppe. Treten Depressionen im Zuge der Psoriasis auf, ist eine begleitende Psychotherapie sinnvoll.
Verschiedene Studien haben außerdem einen Zusammenhang zwischen einer Schuppenflechtenerkrankung und einem erhöhten Krebsrisiko aufgezeigt. Dabei kann die chronische Entzündung Zellen schädigen und dadurch zu deren Entartung führen (Abb. 3). Allerdings bergen auch verschiedene Therapieansätze das Potenzial Zellen entarten zu lassen. Diese beiden Effekte lassen sich oft nur schlecht voneinander abgrenzen.
Beurteilung des Schweregrades der Psoriasis vulgaris
Vor allem im Hinblick auf das gewählte Therapieverfahren ist es wichtig, den Schweregrad der aktuell vorliegenden Psoriasis zu bestimmen. Die gängigen Bewertungsschemen orientieren sich zum einen am klinischen Befund, zum anderen an subjektiven Parametern.
Der PASI (Psoriasis Area and Severity Index) ist das international am häufigsten zur Anwendung kommende Einteilungsinstrument. Die beurteilten Symptome sind der Befallsgrad sowie die Schwere der Rötung, der Hautverdickung (Induration) und der Schuppung. Diese Parameter werden an den Lokalisationen Kopf, obere Extremität, Rumpf und untere Extremität bestimmt. Der PASI kann Werte zwischen 0 und maximal 72 erreichen. Ab einem PASI von 10 liegt eine mittelschwere bis schwere Schuppenflechte vor. Durch die Bestimmung des PASI kann der Krankheitsverlauf im Einzelnen nachverfolgt werden, v.a. um zu beurteilen, welches Therapieverfahren angebracht ist.
Ein weiteres, häufig verwendetes Bewertungsmuster ist der BSA (body surface area), der den prozentualen Psoriasis-Befall der Körperoberfläche misst. Die nachfolgende Tabelle vergleicht die beiden Bewertungssysteme miteinander.
Tabelle: Schweregradbeurteilung der Psoriasis mittels BSA und PASI
| Schweregrad | BSA (in %) | PASI |
|---|---|---|
| leicht | < 10 | < 10 |
| mittelschwer | bis 10 | 10 bis 20 |
| mittelschwer bis schwer* | > 10 | 20 bis 50 |
| schwer** | 20 oder > 10 bei sehr dicken Läsionen | > 50 |
*) Hand-, Fußflächen oder Kopfhaut betroffen **) erythrodermische Läsionen, Psoriasis-Arthritis
Da PASI und BSA keine subjektiven Parameter zur Beurteilung des Schweregrades heranziehen, wird oft zusätzlich der DLQI (dermatology life quality index) erhoben, der die durch die Psoriasis oft stark beeinträchtigte, gesundheitsbezogene Lebensqualität bestimmt.
Diagnose und Differentialdiagnose
Die Diagnose der Schuppenflechte geschieht meistens per Blickdiagnose anhand der charakteristischen klinischen Hautveränderungen. Charakteristisch sind schuppende entzündliche Plaques, deren Auftreten im Allgemeinen eine eindeutige Diagnose erlauben.
Das Auslösen der Psoriasiszeichen durch mechanisches Abtragen der Schuppen mittels eines Holzspatels kann zur Diagnosesicherung beitragen, ist jedoch in der Regel nicht notwendig: durch das Abtragen der Schuppen wird zunächst das „Kerzenfleckphänomen“ ausgelöst. Es beschreibt die Aufhellung der Schuppenschicht nach dem Kratzen, vom Aussehen ähnelt dies der Kratzspur an einem Wachsfleck. Anschließend wird beim Weiterkratzen das „Phänomen des letzten Häutchens“ ausgelöst. Dies beschreibt die glänzende letzte Hautschicht, die nach dem Entfernen der Hautschuppen bei einer Schuppenflechte zutage tritt. Wird auch diese letzte Schicht mechanisch entfernt, wird das „Ausspitz-Phänomen“ ausgelöst. Hierbei treten nach dem Entfernen der letzten Hautschicht punktförmige Blutungen auf. Dadurch kann das Vorliegen einer Psoriasis (Schuppenflechte) bestätigt werden. Bei der Diagnosenstellung wird aufgrund der genetischen Prädisposition außerdem in Betracht gezogen, ob sich innerhalb der Familie weitere Psoriasis-Patienten befinden, die an einer Schuppenflechte leiden.
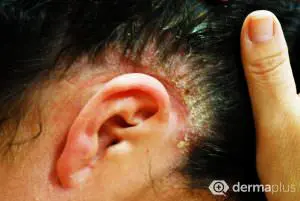
Bei Verdacht auf eine Psoriasis müssen folgende Hautareale immer speziell angeschaut werden:
- Kopfhaut
- Region hinter den Ohren
- Streckseiten der großen Extremitäten
- Bauchnabel
- Analbereich
- Nägel
Sollten dennoch letzte Zweifel an einer Schuppenflechte bestehen, kann mittels Biopsie (Hautprobe) endgültig Aufschluss erzielt werden. Die Haut von Psoriasis-Patienten zeichnet sich unter dem Mikroskop durch charakteristische Verhornung, Verdickung und Entzündung aus. Außerdem befinden sich in der Haut eine erhöhte Anzahl an Abwehrzellen (Lymphozyten und Granulozyten) und Fresszellen (Makrophagen).
Differentialdiagnostisch kann es insbesondere bei schwach ausgeprägten Symptomen zu Verwechslungen mit Ekzemen, Hautpilzerkrankungen, der flachen Knötchenflechte, der Stachelflechte, Hautinfektionen und Syphilis im Sekundärstadium kommen. Auch die Psoriasis-Arthritis lässt sich von anderen Gelenkerkrankungen teilweise nur schwer unterscheiden, insbesondere wenn noch keine charakteristischen Hautveränderungen vorliegen. In solchen Fällen sind bildgebende Verfahren (insbesondere MRT) und serologische Blutuntersuchungen bei der Diagnosestellung einzusetzen.
Die nachfolgende Tabelle nennt wichtige Differentialdiagnosen der Psoriasis in Abhängigkeit vom klinischen Bild bzw. dem Erscheinungsort der Psoriasis.
Tabelle: Differentialdiagnose der Psoriasis und Abgrenzungsmöglichkeiten
| Psoriasis-Typ | Mögliche Verwechslung | Unterscheidungsmöglichkeiten |
|---|---|---|
| Psoriasis vulgaris | Tinea corporis (Hautpilz) | - randständige Schuppung - Herde allenfalls leicht erhaben - Pilznachweis positiv |
| Rumpfhautbasaliom (Hautkrebs) | - Psoriasis-Prädilektionsareale nicht befallen - häufig konstantes, jahrelanges Bestehen - keine Ausbreitungstendenz |
|
| Psoriasis capitis | Seborrhoisches Kopfekzem | - Schuppung in der Regel leichter - Hautrötungen weniger stark entzündlich - kein Befall der Analregion |
| Psoriasis exanthematica | Pityriasis rosea (Röschenflechte) | - häufig Beginn mit Primärherd (Primärmedaillon) - Bevorzugt Befall der Hautspaltlinien - typische randständige Schuppenkrause - kein Befall der Analregion - kein Befall der Nägel - keine genetische Prädisposition |
| Arzneiexanthem | - vorherige Einnahme entsprechender Medikamente - Ausbreitung der Hautveränderungen von oben (Gesicht, oberer Körperstamm) nach unten (Glutealbereich, Beine) |
|
| Lues Stadium II (sekundäre Syphilis) | - zusätzlich genitale Veränderungen (Condylomata lata) - weißliche Knoten an Mundschleimhaut, Zahnfleisch, Gaumenmandeln und Lippen (Plaques muqueuses) - Syphilis-/Lues-Serologie (Antikörpernachweis) positiv |
|
| Psoriasis inversa | Analekzem | - entzündliche Rötungen unscharf begrenzt - kein typisches Einreißen der Haut in der Analregion |
| Psoriasis unguium | Tinea unguium (Nagelmykose) | - in der Regel nur Befall einzelner Nägel - Nagelwälle nicht mit befallen - häufig assoziiert mit Pilzerkrankungen der Zwischenzehenbereiche/Fußsohle - Pilznachweis positiv |
Therapie und Behandlung
Obwohl die Schuppenflechte als chronische Krankheit nicht vollständig heilbar ist, lässt sich die Psoriasis mit der richtigen Behandlung und Prävention gut kontrollieren. Noch nie waren die Behandlungsmöglichkeiten so gut wie heute. Wegen der unterschiedlichen Psoriasis-Typen und abhängig vom Schweregrad der Krankheit kommen unterschiedliche Behandlungsansätze in Frage. Eine Zusammenfassung von aktuellen Studien finden Sie hier.
Während leichte Erkrankungsformen weiterhin äußerlich (topisch) durch Auftragen von Wirkstoffen auf die Haut behandelt werden, sind mittelschwere und schwere Verlaufsformen der Erkrankung heute eine Domäne der innerlichen Therapie (mit Tabletten bzw. Injektionen).
Allgemeine Therapieempfehlungen bei einer Schuppenflechte
Patienten mit Psoriasis leiden an einer trockenen Haut (Sebostase). Aus diesem Grund ist eine regelmäßige Hautpflege zur Unterstützung jeder Art von medikamentöser Therapie sinnvoll. Bei stärker schuppenden Läsionen ist eine Reduktion der Schuppung mittels Urea (Harnstoff) oder Salicylsäure sinnvoll.
Topische Therapieverfahren bei leichten Psoriasisverläufen
Liegen nur wenige Läsionen vor oder ist die Psoriasis nur am Kopf oder den Nägeln lokalisiert, kann eine ausschließlich äußerliche Behandlung sinnvoll sein. Die nachfolgende Tabelle zeigt die heute von Arzt verordneten topischen Wirkstoffe gegen Schuppenflechte.
Tabelle: Topische medikamentöse Behandlung der Psoriasis
| Wirkstoffgruppe | Wirkstoffe | Wirkungsweise |
|---|---|---|
| Glukokortikoide (Kortison) | Betamethason, Clobetasol, Mometason, Triamcinolon | antientzündlich, antiproliferativ (zellwachstumshemmend) |
| Vitamin D3 | Calcitriol (Vitamin D3), Calcipotriol, Tacalcitol | Hemmung des Zellwachstums, Verbesserung der Ausdifferenzierung der Hornzellen, antientzündlich |
| Antipsoriatika | Dithranol | Hemmung des Zellwachstums |
Am häufigsten kommen topische Glukokortikoide zum Einsatz. Mit Ausnahme der Kopfhaut sollte ihr Einsatz immer nur zeitlich begrenzt erfolgen, da häufig ein Dünner werden der Haut (Atrophie) als Nebenwirkung beobachtet werden kann. Hier hat sich in einer kürzlich durchgeführten klinischen Studie ergeben, dass die Anwendung der Wirkstoffe abends wirksamer ist als morgens. Dies scheint logisch, denn sowohl die für die Schuppenflechte typische übermäßige Vermehrung der Oberhautzellen als auch die entzündlichen Prozesse werden tageszeitabhängig gesteuert und laufen nachts verstärkt ab. Lesen Sie hier alles zu der Studie.
Vitamin D-Analoga liegen bezüglich ihrer Wirkstärke unter den oben genannten Glukokortikoiden und werden normalerweise im Rahmen der Kombinationsbehandlung (Applikation von Vitamin D3 und -Analoga morgens und Glukokortikoide abends) oder einmal täglich in einer fixen Kombination verwendet.
Phototherapie bei Schuppenflechte
Die Behandlung mit UV-Licht ist eine Therapieform, die besonders für die mittelschweren Verläufe der Psoriasis geeignet ist. Zur Anwendung gelangt die UVB-Therapie, insbesondere die Schmalspektrum-UVB-311nm-Therapie, die für wenig infiltrierte, verstreute Herde gut wirksam ist. Dies gilt analog auch für die Sole-Phototherapie. Beide Therapieformen können auch mit den Topika (Salben, Cremes etc.) kombiniert werden. Wirksamer, und insbesondere für stärker infiltrierte Hautveränderungen einzusetzen, ist die PUVA-Therapie (Psoralen plus UVA). Hierbei wird mithilfe eines Photosensibilisators, in der Regel 8-Methoxypsoralen, die Haut für die anschließende Phototherapie empfindlicher gemacht. Die Verabreichung des Photosensibilisators erfolgt in der Regel durch seine Einbringung ins Badewasser (Bade-PUVA) oder in eine Creme (Creme-PUVA), sehr viel seltener auch durch die orale Verabreichung (orale-PUVA).
Die Phototherapie ist eine wirksame Behandlungsmöglichkeit. Die Nachteile sind ein zeitintensives Behandlungsverfahren. Bei der UVB-Therapie wird an allen fünf Werktagen eine Belichtung empfohlen, bei der PUVA-Therapie an vier von fünf Werktagen über eine Therapiedauer von etwa vier bis sechs Wochen. Insbesondere die Bade-PUVA wird häufig im Rahmen (tages-)stationärer Aufenthalte durchgeführt. Als mögliche Nebenwirkung, insbesondere bei einer wiederholten Phototherapie, ist auf die mögliche Entstehung von Hautkrebs hinzuweisen.
Innerliche Therapie der Psoriasis
Mittelschwere oder schwere Verläufe der Psoriasis werden in der Regel innerlich behandelt, wobei in Abhängigkeit vom Wirkstoff die Aufnahme mittels Tabletten, mittels subkutaner Injektionen oder mittels der Verabreichung über die Vene erfolgt.
Gute Behandlungsmöglichkeiten durch verschiedene Wirkstoffe
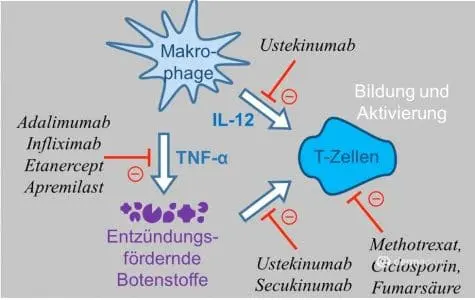
Zwar ist die Schuppenflechte noch nicht heilbar, doch durch eine Vielzahl an systemischen Wirkstoffen lässt sich heute auch bei schweren Krankheitsbildern eine klinische Erscheinungsfreiheit erreichen. Zur Behandlung kommen hauptsächlich Medikamente zum Einsatz, die Immunreaktionen unterdrücken oder modulieren, in der Regel indem sie direkt die T-Lymphozyten oder deren Aktivierung über entzündungsfördernde Botenstoffe wie den Tumornekrosefaktor-alpha hemmen. Schon lange verwendet werden die immununterdrückenden Wirkstoffe Methotrexat und Fumarsäure. Noch relativ neu sind dagegen die sogenannten Biologika, Wirkstoffe, die von lebenden Zellen hergestellt werden. Für die Therapie der Schuppenflechte sind dies Antikörper, die gezielt bestimmte Komponenten des Immunsystems binden und dadurch blockieren (s.u. Abb. 2). Biologika wirken oft spezifischer als herkömmliche Immunsuppressiva und haben dadurch weniger Nebenwirkungen.
Direkte Hemmung von Immunzellen
Zu den seit vielen Jahren für die Therapie der Schuppenflechte verwendeten Systemwirkstoffen gehört Methotrexat, das unspezifisch das Wachstum von Zellen unterdrückt und deshalb in hohen Dosen auch in der Krebstherapie als Chemotherapeutikum zum Einsatz kommt. Da sich Immunzellen besonders schnell vermehren, sind sie auch besonders stark vom hemmenden Effekt des Wirkstoffs betroffen. Da Methotrexat aber auf alle sich teilenden Zellen wirkt, hat es auch sehr starke Nebenwirkungen. Spezifischer gegen die T-Lymphozyten wirken Ciclosporin und Fumarsäure. Immununterdrückende Wirkstoffe können generell das Risiko für Krebserkrankungen und Infektionskrankheiten erhöhen, da die T-Lymphozyten sowohl für die Beseitigung entarteter als auch infizierter Zellen verantwortlich sind. Bisher gibt es aber keine Hinweise darauf, dass das Krebsrisiko für Schuppenflechten-Patienten in Abhängigkeit von der Behandlung langfristig zunimmt.
Methotrexat
Methotrexat wird seit über 50 Jahren zur systemischen Therapie von schweren Formen der Schuppenflechte eingesetzt. Durch seine strukturelle Ähnlichkeit zu Folsäure (Vitamin B9) verdrängt Methotrexat das Vitamin aus der Bindetasche des Enzyms Dihydrofolat-Reduktase (DHFR) und hemmt dadurch dessen Aktivität. Die Dihydrofolat-Reduktase wird zur Herstellung von Bausteinen der Erbsubstanz DNA und somit für die Vermehrung aller Zellen benötigt. In hohen Dosen wird Methotrexat deshalb als Chemotherapeutikum in der Krebstherapie eingesetzt, während niedrige Dosen bei der Behandlung verschiedener entzündlicher Krankheiten wie der Schuppenflechte zum Einsatz kommen. Der Wirkstoff wird in der Regel oral verabreicht, doch scheinen subkutane Injektionen einer klinischen Studie zufolge eine Alternative mit einer besseren Langzeitwirkung darzustellen. Lesen Sie hier alles zu der Studie.
Häufige Nebenwirkungen von Methotrexat sind Abgeschlagenheit, Kopfschmerzen, Müdigkeit und Benommenheit sowie Beschwerden des Magen-Darm-Trakts wie Übelkeit, Erbrechen und Durchfall. Letzteres lässt sich dadurch erklären, dass die oberste Zellschicht des Verdauungstrakts besonders schnell erneuert und dieser Vorgang stark durch Methotrexat beeinträchtigt wird. Des Weiteren kann es zu Juckreiz und Hautausschlägen sowie zu einer Schädigung der Leber kommen.
Während der Schwangerschaft und Stillzeit darf Methotrexat nicht angewendet werden. Auch bei einer bestehenden Schwäche des Immunsystems oder einer Niereninsuffizienz sollte auf das Medikament verzichtet werden. Zu ungünstigen Wechselwirkungen kann es bei gleichzeitiger Gabe von nichtsteroidalen Entzündungshemmern (salicylsäurehaltige Produkte), Protonenpumpenhemmern gegen Sodbrennen (Omeprazol, Pantoprazol, Lansoprazol) und verschiedenen Antibiotika wie Ciprofloxacin kommen. Aufgrund der potenziell leberschädigenden Wirkung sollte auf Alkoholkonsum und die gleichzeitige Einnahme anderer leberschädlicher Medikamente verzichtet werden. Auch der Genuss von koffein- und theophyllinhaltiger Lebensmitteln sollte reduziert werden, da sie die Wirksamkeit von Methotrexat herabsetzen können. Ferner sollten aufgrund der immununterdrückenden Wirkung von Methotrexat während der Therapie keine Impfungen mit Lebendimpfstoffen stattfinden.
Fumarsäure
Mit Hilfe von Fumarsäure wurde bereits vor mehr als 50 Jahren zum ersten Mal ein Patient mit Schuppenflechte erfolgreich behandelt. Die Fruchtsäure kommt in verschiedenen Pflanzen, insbesondere im Gemeinen Erdrauch (Fumaria officinalis) vor. Fumarsäure wirkt immununterdrückend und -modulierend, indem es sowohl die T-Lymphozyten und die antikörperproduzierenden B-Lymphozyten als auch eine bestimmte Gruppe der T-Helferzellen (Th1) beeinflusst, die entzündliche Prozesse regulieren. Durch die Hemmung der Th1-Zellen kommt es zu einem Umschalten des Immunsystems von einer entzündungsfördernden zu einer entzündungshemmenden Immunantwort.
In der Regel werden vor allem Fumarsäureester wie Fumarsäuredimethylester und Fumarsäuremonoethylester zur Behandlung der Schuppenflechte eingesetzt. Diese verursachen häufig Durchfall und Bauchkrämpfe, Hautreaktionen wie Gesichtsröte und Hitzegefühl, Kopfschmerzen, Benommenheit und Müdigkeit. Auch erhöhte Leberwerte als Zeichen einer Leberschädigung und eine Störung des Blutbilds durch Abnahme der Zahl der weißen Blutkörperchen kann auftreten. Bei schweren Vorerkrankungen sollte deshalb ebenso wie in Schwangerschaft, Stillzeit und während der Kindheit auf die Einnahme des Wirkstoffs verzichtet werden. Außerdem dürfen Fumarsäureester nicht mit anderen Wirkstoffen gegen Schuppenflechte wie Methotrexat, Retinoiden, Ciclosporin und Psoralen, dem Wirkstoff der chemischen Phototherapie (PUVA) kombiniert werden.
Ciclosporin
Ciclosporin unterdrückt die Funktion der T-Lymphozyten und wird häufig nach Gewebetransplantationen zur Vermeidung einer Abstoßungsreaktion eingesetzt. Das zyklische Peptid wird aus den Schlauchpilzen Tolypocladium inflatum und Clindrocarpon lucidum gewonnen und bildet in der Zelle einen Komplex mit dem zellulären Protein Cyclophilin. Der gebildete Komplex hemmt die Phosphatase Calcineurin, die eine Schlüsselrolle bei der Regulation der Immunantwort spielt. Über verschiedene Schritte führt dies zu einer Unterdrückung der Produktion von entzündungsfördernden Botenstoffen (Zytokinen) und Empfängermolekülen für diese Botenstoffe (Rezeptoren) auf der Oberfläche von Immunzellen. Dadurch wird die Kommunikationsfähigkeit der Immunzellen eingeschränkt, und als Folge bleibt die Aktivierung und Vermehrung von T-Lymphozyten aus.
Zu den Nebenwirkungen von Ciclosporin gehören Schädigungen der Leber, der Niere, des Magen-Darm-Traktes und des Zahnfleischs, die Entstehung von Ödemen, Bluthochdruck sowie bei Frauen eine vermehrte Behaarung (Hirsutismus). Zur Behandlung der Schuppenflechte wird Ciclosporin aufgrund des Nebenwirkungsprofils nur bei erwachsenen Patienten eingesetzt. Bei längerer Einnahme sollte zudem eine regelmäßige Blutspiegelkontrolle durchgeführt werden. Patienten mit Nieren- und Leberfunktionsstörungen, Bluthochdruck, bestehenden Infektions- oder Krebserkrankungen und Patienten, die zuvor länger mit Methotrexat oder einer chemischen Phototherapie (PUVA) gegen die Schuppenflechte behandelt wurden, dürfen kein Ciclosporin erhalten. Auch während Schwangerschaft und Stillzeit sollte auf die Einnahme von Ciclosporin verzichtet werden.
Verlangsamung der Hautneubildung: Acitretin
Acitretin ist ein Derivat des Vitamin A und gehört somit zu den Retinoiden. Diese kontrollieren sowohl das Zellwachstum und die Reifung von Oberhautzellen, als auch die in der Lederhaut (Dermis) ablaufenden Immunreaktionen und damit genau die beiden Prozesse, die bei der Schuppenflechte gestört sind. Durch die verringerte Neubildung von Oberhautzellen wird die starke Schuppung, das auffällige Symptom der Verhornungsstörung, reduziert. Gleichzeitig kann es als unerwünschter Nebeneffekt zu rissiger und trockener Haut, Nasenbluten und Mundtrockenheit kommen. Da Vitamin A eine Rolle beim Sehvorgang spielt, kann Acitretin auch Sehstörungen auslösen, und sollte nicht mit dem Tragen von Kontaktlinsen kombiniert werden.
Um eine Überdosierung zu vermeiden, die sich mit Kopfschmerzen, Übelkeit, Erbrechen und Gliederschmerzen äußern kann, sollte Acitretin nicht zusammen mit anderen Präparaten verwendet werden, die Vitamin-A oder strukturell verwandte Substanzen enthalten. Auch bei Leber- und Nierenschäden, einer gesicherten Diabetes-Erkrankung oder Fettleibigkeit sollte Acitretin nicht eigesetzt werden. Besondere Vorsicht gilt bei Frauen im gebärfähigen Alter, da Acitretin Hormonwirkung entfalten und dadurch die Entwicklung des ungeborenen Kindes beeinträchtigen kann. Auch in der Schwangerschaft und Stillzeit ist die Einnahme deshalb kontraindiziert. Methotrexat, Tetrazyklinantibiotika und Phenytoin zur Behandlung von Krampfanfällen sollten nicht gleichzeitig mit Acitretin eingenommen werden.
Biologika als Wirkstoffe der Zukunft
Die Palette der bewährten Wirkstoffe gegen Schuppenflechte wurde in den letzten Jahren um die Substanzklasse der Biologika erweitert. Dabei handelt es sich um biotechnologisch mit Hilfe von lebenden Zellen hergestellte Medikamente, meist Antikörper, die die Fähigkeit haben, gezielt einen zellulären Bestandteil zu binden und dadurch in seiner Funktion zu blockieren. In der Regel sind dies Botenstoffe wie der Tumornekrosefaktor-alpha oder Interleukine, die das entzündliche Geschehen fördern. Die Biologika haben auch eine gute Wirkung auf die bislang nur schlecht behandelbare Nagel- und Gelenk-Psoriasis. Insgesamt zeigen sie meist eine bessere Wirksamkeit als die herkömmlichen Wirkstoffe gegen Schuppenflechte und sind in der Regel sehr gut verträglich. Dennoch schwächen auch sie das Immunsystem, was zu einer erhöhten Anfälligkeit für Infektionserkrankungen führen kann. Möglicherweise erhöhen sie auch das Krebsrisiko, doch bisherigen Erkenntnissen zufolge zumindest nicht stärker als die schon lange bekannten und gut untersuchten Wirkstoffe wie Methotrexat und Ciclosporin. Aufgrund ihrer aufwendigen Herstellung ist die Therapie mit Biologika bislang jedoch noch sehr teuer.
Adalimumab
Adalimumab ist ein Antikörper, der den Tumornekrosefaktor-alpha blockiert. Im Vergleich zu anderen Hemmstoffen dieses Botenstoffs ist er besonders verträglich, steigert aber wie diese auch das Risiko für Infektionskrankheiten. Bei einer bestehenden Infektion sollte Adalimumab deshalb nicht angewendet werden. Mögliche Nebenwirkungen sind Anämien, eine Abnahme der weißen Blutkörperchen, Bauchschmerzen, Übelkeit, Erbrechen, Kopfschmerzen sowie Gelenk- und Muskelschmerzen.
Infliximab
Auch der Antikörper Infliximab unterbindet die entzündungsfördernde Wirkung des Tumornekrosefaktors-alpha. Patienten mit bestehenden Infektionen oder Tumorerkrankungen dürfen den Wirkstoff deshalb ebenso wenig anwenden wie Schwangere, Stillende, Kinder und Jugendliche. Als Nebenwirkungen können neben häufiger auftretenden Infekten eine Störung des Blutdrucks und des Blutbilds, Fieber, Leberfunktionsstörungen, Störungen des Magen-Darmtrakts und verschiedene Hautreaktionen auftreten.
Etarnercept
Eine Sonderstellung unter den Biologika nimmt Etanercept ein, da es sich nicht um einen Antikörper handelt, sondern um ein Fusionsprotein aus der Bindedomäne des Rezeptors für den Tumornekrosefaktor und einer Untereinheit eines menschlichen Antikörpers. Der Rezeptor für den Tumornekrosefaktor-alpha bindet auch das strukturell verwandte Lymphotoxin (auch Tumornekrosefaktor-beta). Deshalb bindet Etanercept beide zelluläre Botenstoffe und unterdrückt ihre Wirkung gleichermaßen. Dennoch ist die Wirksamkeit geringer als bei den anderen vorgestellten Biologika. Die häufigsten Nebenwirkungen sind Haut- und Atemwegsinfektionen, dazu lokale Hautreaktionen, Fieber und Blutbildveränderungen.
Ustekinumab
Der Antikörper bindet im Unterschied zu den anderen vorgestellten Biologika nicht den Tumornekrosefaktor-alpha, sondern die ebenfalls entzündungsfördernden Botenstoffe Interleukin 12 und Interleukin 23. Mögliche Wechselwirkungen mit anderen Arzneimitteln wurden noch nicht ausreichend untersucht, aber zumindest auf Lebendimpfstoffe sollte während der Therapie verzichtet werden. Zu den häufigsten Nebenwirkungen zählen Infektionen der oberen Atemwege, Müdigkeit, Depressionen, Schwindel, Kopfschmerz, Durchfall, Juckreiz, Rücken- und Muskelschmerzen. Zudem gibt es Hinweise auf mögliche Herzkreislaufrisiken.
Secukinumab
Der Antikörper Secukinumab wirkt entzündungshemmend und immunmodulierend durch die selektive Bindung von Interleukin-17A, einem Botenstoff, der nach Bindung an seinen Rezeptor für die Freisetzung von weiteren entzündungsfördernden Botenstoffen sorgt. Secukinumab ist als Therapie der ersten Wahl zur Behandlung von schweren Formen der Schuppenflechte bei Erwachsenen zugelassen. Dabei kann er allein oder in Kombination mit Methotrexat eingesetzt werden. Nebenwirkungen und Kontraindikationen sind ähnlich wie bei den anderen vorgestellten Biologika.
Chemische Alternative mit ähnlicher Wirkung: Apremilast
Der chemisch hergestellte, ebenfalls erst 2015 zugelassene Wirkstoff Apremilast greift zwar auch am Tumornekrosefaktor-alpha an, blockiert diesen aber nicht wie die Antikörper durch Bindung, sondern unterdrückt dessen Produktion. Dies geschieht durch die Hemmung der Phosphodiesterase, eines Enzyms, dass den sekundären Botenstoff cAMP abbaut. Die Erhöhung des intrazellularen cAMP-Spiegels führt dann zu einer verringerten Ausschüttung von Tumornekrosefaktor-alpha.
Apremilast wird in der Behandlung von mittelschwerer bis schwerer chronischer Schuppenflechte und Gelenk-Psoriasis eingesetzt, erreicht aber die Wirksamkeit der Biologika nicht. Verschiedene Medikamente, die die Aktivität von Cytochrom-P450-Enzymen erhöhen wie das Antibiotikum Rifampicin, und die Epilepsiemedikamente Phenytoin und Phenobarbital können den Abbau von Apremilast beschleunigen und dadurch die Wirkstoffkonzentration im Blut herabsetzen. Häufige Nebenwirkungen sind Durchfall, Übelkeit, Erbrechen, Schnupfen und Infektionen der oberen Atemwege.
Tabelle: Zur Behandlung der Schuppenflechte zugelassene Systemtherapeutika
TNF-a = Tumornekrosefaktor-alpha
| Substanz | Handelspräparat | Wirkmechanismus | |
|---|---|---|---|
| Immunsuppressiva | Methotrexat | Lantarel® FS | Hemmung des Zellwachstums |
| Fumarsäure | Fumaderm® | Hemmung der T-Lymphozyten und Th1-Zellen | |
| Ciclosporin | Immunosporin® | Unterdrückung der Aktivierung der T-Lymphozyten | |
| Acitretin | Neotigason® | Verlangsamung der Hauterneuerung | |
| Biologika | Adalimumab | Humira® | Blockierung des TNF-a |
| Infliximab | Remicade® | Blockierung des TNF-a | |
| Etanercept | Enbrel® | Blockierung von TNF-a und Lymphotoxin | |
| Ustekinumab | Stelara® | Blockierung der Interleukine 12 und 23 | |
| Secukinumab | Cosentyx® | Blockierung von Interleukin 17A | |
| Phosphodiesterase-Hemmer | Apremilast | Otezla® | Unterdrückung der TNF-a-Produktion |
Die nachfolgende Tabelle zeigt die Wirksamkeit der unterschiedlichen zur Behandlung der Schuppenflechte verwendeten Systemtherapeutika.
Tabelle: Systemische Therapien bei schweren Verläufen der Psoriasis
| Substanz | Handelspräparat | Verabreichungsweg | Effektivität (gemäß S3-Leitlinie) |
|---|---|---|---|
| Fumarsäure | Fumaderm® | oral | 2 |
| Ciclosporin | Immunosporin® | oral | 2-3 |
| Methotrexat | Lantarel® FS | vorzugsweise subkutan | 2 |
| Acitretin | Neotigason® | oral | 1 |
| Adalimumab | Humira® | subkutan | 3-4 |
| Infliximab | Remicade® | intravenös | 3-4 |
| Etanercept | Enbrel® | subkutan | 1-2 |
| Ustekinumab | Stelara® | subkutan | 3-4 |
| Secukinumab | Cosentyx® | subkutan | 4 |
| Apremilast | Otezla® | oral | 2-3 |
Wie aus der Tabelle oben ersichtlich wird, liegt die Wirksamkeit der Biologika, mit Ausnahme von Etanercept, über der Wirksamkeit der etablierten Antipsoriatika. Das Problem der Biologika sind ihre hohen Therapiekosten, die für alle gelisteten Substanzen über 20.000€ pro Jahr betragen. Aus diesem Grund mussten bislang zunächst die etablierten Antipsoriatika wie Fumarsäure, Methotrexat oder Ciclosoirin eingesetzt werden und erst bei Therapieversagen oder einer Unverträglichkeit von zwei bis drei dieser Substanzen durfte auf ein Biologikum gewechselt werden. Mit der Einführung von Secukinumab (Cosentyx) am 01.06.2015 in Deutschland hat sich die Situation verändert, da der Zulassungstext diese Substanz als Therapie der ersten Wahl im Falle einer Systemtherapie der Psoriasis listet. Die Wirksamkeit der Substanz ist exzellent. Bei 80% der Patienten waren nach 16-wöchiger Behandlung mehr als 90% der Hautveränderungen abgeheilt, und bei 44% der Patienten konnte sogar eine vollständige Erscheinungsfreiheit erreicht werden. Inzwischen haben weitere Biologika die Zulassung zur Therapie der ersten Wahl im Fall einer notwendigen Systemtherapie.
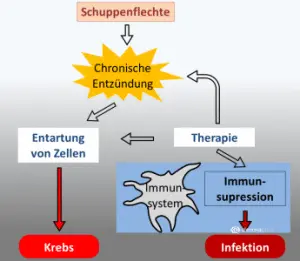
Einfluss von Therapien auf das Krebsrisiko
Schuppenflechten-Patienten haben ein erhöhtes Risiko an Krebs zu erkranken. Dies lässt sich neben dem entzündlichen Geschehen möglicherweiseauch auf die Therapiemethoden zurückführen, die aufgrund des chronischen Krankheitsverlaufs meist lebenslang durchgeführt werden müssen (Abb. 3). So erfolgt beispielsweise die Phototherapie mit Hilfe von ultravioletter Strahlung, die das Erbgut von Hautzellen verändern und dadurch Hautkrebs auslösen kann. Die immununterdrückenden Wirkstoffe Methotrexat und Ciclosporin verhindern die Aktivierung und Vermehrung bestimmter weißer Blutkörperchen, den Lymphozyten, die eine wichtige Rolle bei der Vernichtung von entarteten Zellen spielen. Weiterhin kann die Unterdrückung des Immunsystems durch systemische (innerlich angewendete) Medikamente das Risiko für Infektionskrankheiten erhöhen. In einer groß angelegten Studie erkrankten Patienten mit Schuppenflechte mit einer um 10% erhöhten Neuerkrankungsrate für solide Tumore und um 24% erhöhten Rate für „hellen“ Hautkrebs (Plattenepithel- und Basalzellkarzinome) häufiger an Krebs als die Normalbevölkerung. Die verschiedenen Behandlungsmethoden hatten dagegen kaum einen Einfluss. Das erhöhte Krebsrisiko scheint damit hauptsächlich auf die Krankheit selbst zurückzuführen und weniger von der Behandlungsmethode abzuhängen. Auch die neuen Biologika scheinen in dieser Hinsicht nicht gefährlicher zu sein als die schon länger eingesetzten Therapien. Zudem stieg innerhalb der fünf Studienjahre die Neuerkrankungsrate für Krebs nicht an, d. h. das Risiko nimmt wohl langfristig nicht zu. Lesen Sie hier alles zu der Studie.
Prävention und Vorbeugung
Es ist nicht möglich das Entstehen der Psoriasis durch prophylaktische Maßnahmen verlässlich zu verhindern. Durch das Meiden von Risikofaktoren, z.B. Rauchen und starkem Alkoholkonsum, ist es jedoch möglich das Erkrankungsrisiko zu reduzieren. Ein weiterer wichtiger Risikofaktor ist Übergewicht. Diese Vorsichtsmaßnahmen sind insbesondere bei Menschen, die eine genetische Veranlagung zur Schuppenflechte besitzen (andere Familienmitglieder leiden an einer Schuppenflechte), ratsam. Aber auch gesunde sportliche Menschen mit einem gesunden Lebensstil können an einer Psoriasis erkranken. Eine konsequente Hautpflege, auch zwischen den Krankheitsschüben, sorgt dafür, dass der kommende Schub verzögert bzw. abgemildert wird.
Quellen und weiterführende Literatur
- Egeberg A et al.; Characteristics of patients receiving ustekinumab compared with secukinumab for treatment of moderate-to-severe plaque psoriasis – nationwide results from the DERMBIO registry.J Eur Acad Dermatol Venereol. 2017 Mar 8. doi: 10.1111/jdv.14200.
- Kimball AB et al., Cohort study of malignancies and hospitalized infectious events in treated and untreated patients with psoriasis and a general population in the United States. Br. J. Dermatol. 2015, 173; 1183-1190.
- Nguyen S et al., Topical corticosteroids application in the evening is more effective than in the morning in psoriasis: results of a prospective comparative study. J. Eur. Acad. Dermatol. Venereol. 2017, doi: 10.1111/jdv.14027.
- Thaçi D et al. Secukinumab is superior to ustekinumab in clearing skin of subjects with moderate to severe plaque psoriasis: CLEAR, a randomized controlled trial. J Am Acad Deramtol 2015; 73:400-9
- Warren RB et al., An intensified dosing schedule of subcutaneous methotrexate in patients with moderate to severe plaque-type psoriasis (METOP): a 52 week, multicentre, randomised, double-blind, placebo-controlled, phase 3 trial. Lancet 2017, 389: 528-537.
- Wu JJ et al., The risk of depression, suicidal ideation, and suicide attempt in patients with psoriasis, psoriatic arthritis, or ankylosing spondylitis. J. Eur. Acad. Dermatol. Venereol. 2017, doi:10.1111/jdv.14175.