Zusammenfassung
Die aktinische Keratose ist die häufigste Hautkrebsvorstufe. Ein Übergang in ein Plattenepithelkarzinom ist möglich. Die aktinischen Keratosen gehören konsequent behandelt – hier stehen in Abhängigkeit von der Verteilung und vom Schweregrad unterschiedliche Therapieoptionen zur Verfügung. Die medikamentösen Behandlungsverfahren und die photodynamische Therapie sind die Behandlungsverfahren der ersten Wahl. Regelmäßiger Sonnenschutz ist wichtig sowohl für die Behandlung als auch für die Prävention.
Auf einen Blick
+ Auftreten Männer häufiger betroffen als Frauen, Risiko steigt mit steigendem Alter und hellem Hauttyp
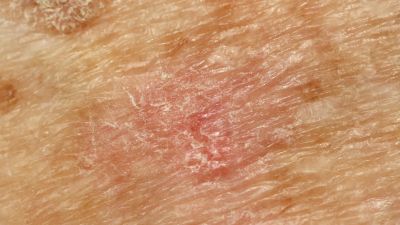
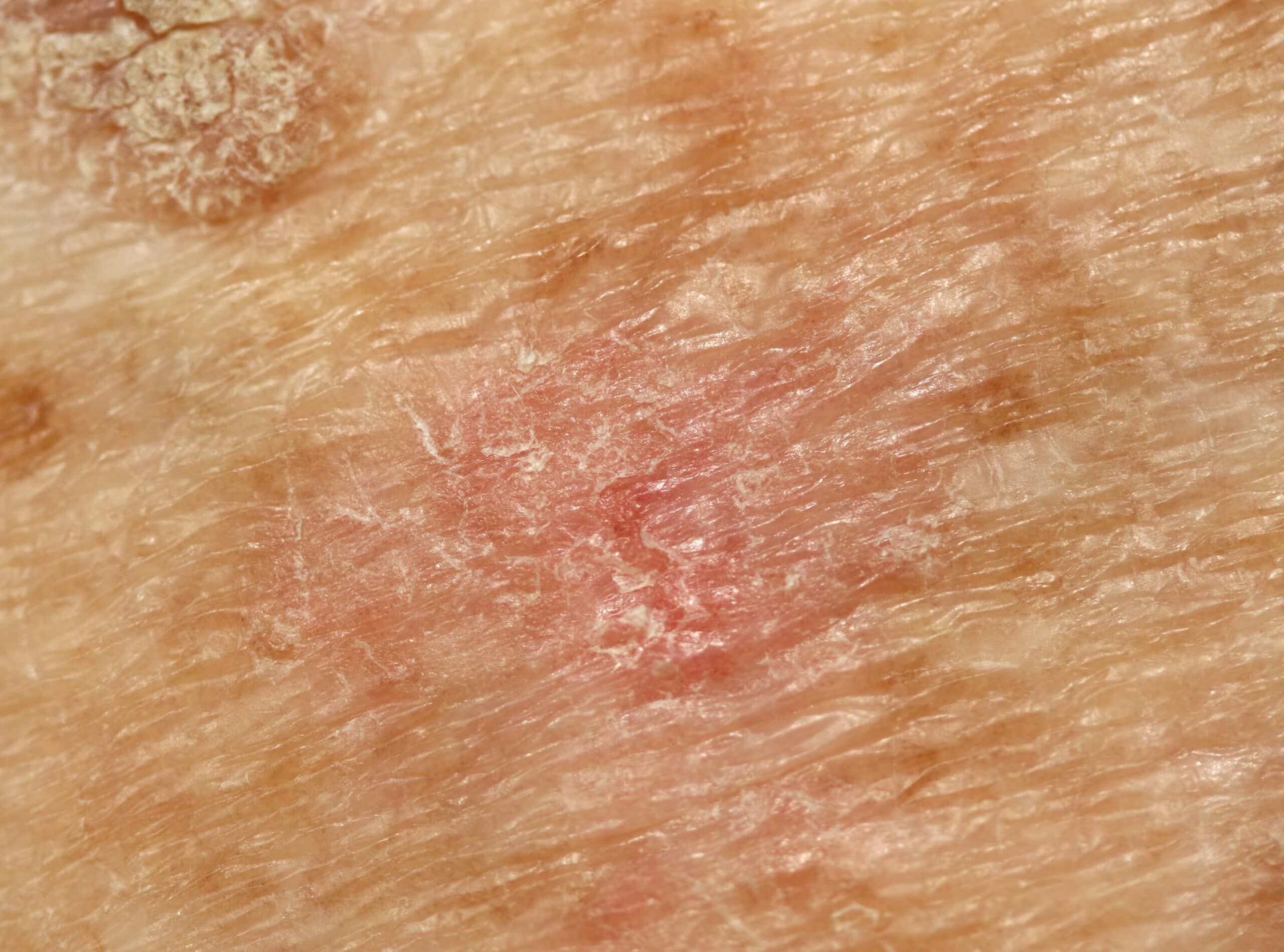
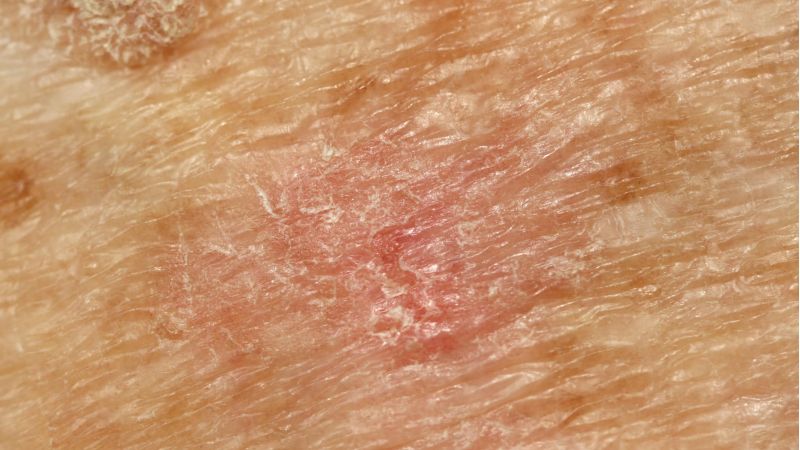
+ Symptome kleine, schorfige Rötungen, rauhe Haut, teilweise bräunliche Verfärbungen
+ Einflussfaktoren UV-Licht
+ Ansteckungsgefahr keine
Einführung
Aktinische Keratosen sind Hautveränderungen, die sich als nicht abheilende Rötungen mit rauer Oberfläche auf typischen Sonnenlicht-exponierten Hautarealen äußern. Sie treten in unterschiedlicher Zahl v.a. bei Menschen über dem 50. Lebensjahr auf. Hauptrisikofaktor für die Entstehung aktinischer Keratosen ist entsprechend eine langjährige Sonnenexposition, sei es beruflich oder bei Freizeitaktivitäten.
Die im Sonnenlicht enthaltene UV-Strahlung ist in der Lage, die DNA der Hautzellen zu schädigen und so eine Hautkrebsentwicklung zu fördern. Aktinische Keratosen sind Hautkrebsvorstufen, die sich zu bösartigen Plattenepithelkarzinomen entwickeln können. Die Therapiemöglichkeiten sind heute so ausgelegt, dass eine individuell maßgeschneiderte Behandlung möglich ist. Wichtig nach erfolgreicher Behandlung ist der konsequente Schutz der Haut vor übermäßiger UV-Strahlung. Die aktinische Keratose als häufigste Form der Präkanzerose des Hautorgans kommt in der erwachsenen europäischen Bevölkerung bei etwa 15% der Männer und 6% der Frauen vor. Ihre Auftretenshäufigkeit steigt mit zunehmendem Alter an.
Personen mit hellem Hauttyp (Hauttyp I und II nach Fitzpatrick), die sich häufig beruflich (Landwirtschaft, Gartenbau, Straßenbau, etc.) oder privat (Golfen, Tennis, Segeln, etc.) im Freien aufhalten, erkranken häufiger.
Ursachen und Auslöser
Aktinische Keratosen resultieren aus der das Erbgut schädigenden Wirkung der UV-Strahlung. Von zentraler Bedeutung sind die hierdurch geförderten Mutationen am Tumorsuppressorgen p53. Diese Mutationen führen im Verlauf dazu, dass geschädigte Zellen von der Immunabwehr nicht mehr (wie normalerweise) zerstört werden, sondern sich ungerichtet vermehren. Die klinische Bedeutung aktinischer Keratosen, die selbst nicht metastasieren, liegt in der Gefahr zur Entwicklung eines Plattenepithelkarzinoms, das metastasieren kann.
Metastase ( altgriech. = Wanderung) bezeichnet im engeren medizinischen Sinne eine Absiedlung von Zellen eines bösartigen Tumors in andere, unter Umständen weit vom „Muttertumor“ entfernte Gewebe des Körpers. Man spricht entsprechend auch von „Tochtergeschwulst“. Die Fähigkeit eines Tumors zur Metastasierung verschlechtert die Prognose für den betroffenen Patienten meist erheblich, weil das Wachstum der Metastasen in den entsprechenden Organen zu schweren Funktionsstörungen bis zum Funktionsverlust führt und eine Behandlung oft schwierig ist. So sind 90% der mit einer Krebserkrankung einhergehenden Todesfälle auf die Ausbildung von Metastasen zurückzuführen. Deswegen ordnet man zur Metastasierung fähige Tumoren auf der Bewertungsskala für Malignität („Bösartigkeit“) als hoch-maligne ein.
Das Risiko des Übergangs in ein Plattenepithelkarzinom liegt für eine einzeln auftretende aktinische Keratose bei etwa 0,25% und ist somit sehr gering. Jedoch treten aktinische Keratosen sehr häufig nicht einzeln, sondern in „Gruppen“ auf. In diesen Fällen wird das Risiko für die Entwicklung eines Plattenepithelkarzinoms zwischen 6 und 10% innerhalb von zehn Jahren berechnet. Dies erklärt auch die konsequente Behandlungsnotwendigkeit aktinischer Keratosen.
Symptome und Krankheitsverlauf
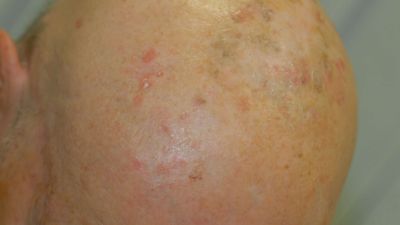
Die Hautveränderungen finden sich an den sonnenexponierten Hautarealen, vor allem im Bereich der haarfreien Kopfhaut (hier v.a. bei Männern mit fehlendem oder schütteren Kopfhaar) und an den so genannten Sonnenterrassen (Ohrhelix, Nasenrücken und Unterlippe), aber auch im Stirnbereich, den Wangen, den Unterarmen und Handrücken.
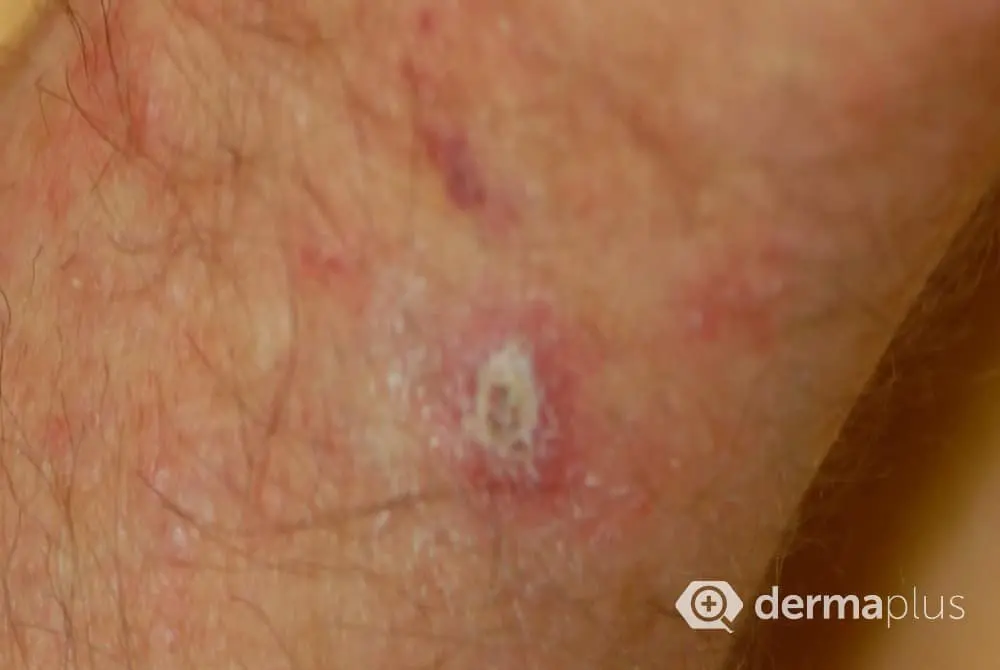
Die Hautveränderungen zeigen sich zu Beginn der Erkrankung als kleine, schorfige Rötungen, die auch unter einer verstärkten Hautpflege nicht abheilen. Typisch ist das Gefühl von rauer Haut beim Darüberstreichen mit dem Finger. Diese klinische Form nennt man den erythematösen Typ der aktinischen Keratose. Die Verfärbung kann auch bräunlich imponieren (pigmentierte aktinische Keratose). Ist die Schuppung stärker ausgeprägt und erinnert klinisch an die Oberfläche einer Warze spricht man von der aktinischen Keratose vom hyperkeratotischen Typ.
Selten besteht eine einzeln auftretende (singuläre) aktinische Keratose. Eine Zahl bis zu zehn aktinischen Keratosen ist sehr typisch. Eine so genannte Feldkanzerisierung liegt vor, wenn sich in einem Hautareal zahlreiche aktinischen Keratose in unterschiedlichen Stadien finden und eine Abgrenzung zur gesunden Haut kaum mehr möglich ist.
Diagnose und Differentialdiagnose
Bei infiltrierten aktinischen Keratosen ist das Plattenepithelkarzinom durch eine entsprechend histologische Untersuchung auszuschließen.
Therapie und Behandlung
Die Behandlung aktinischer Keratosen richtet sich v.a. nach dem klinischen Schweregrad und dem Verteilungsmuster. Prinzipiell möglich zur Behandlung aktivischer Keratosen sind:
Physikalische Behandlungsverfahren:
- Chirurgische Entfernung
- Behandlung mit flüssigem Stickstoff (sog. Kryotherapie)
- Abschaben (Kürrettage) mit einem scharfem Gegenstand wie z.B. einer Ringkürette
- Laserchirurgische Entfernung (v.a. CO2- oder Erbium-Laser)
Medikamentöse Behandlungsverfahren:
- Diclofenac-Na in Hyalurongel (Solaraze® Gel, verschreibungspflichtig):
Der vermutete Wirkmechanismus ist eine Hemmung der Zellteilung und Gefäßneubildung über die Beeinflussung des Arachidonsäurezyklus. Das Gel wird zweimal täglich über 90 Tage aufgetragen.
Abheilungsraten unter Solaraze®: etwa 40% - Imiquimod (Aldara® Creme, rezeptpflichtig; Zyclara® 3,75% Creme, verschreibungspflichtig):
Imiquimod ist ein Wirkstoff, der das Immunsystem aktiviert (Immunmodulator) und hierdurch die Tumorzellen indirekt vernichtet. Die 5%ige Zubereitung (Aldara®) wird dreimal pro Woche (Applikation über Nacht) über vier Wochen durchgeführt, wenn nötig mit einer weiteren vierwöchigen Anwendung. Die niedrigere (3,75%) Konzentration wird einmal täglich über zwei Wochen eingesetzt und nach einer zweiwöchigen Pause erneut über einen Zeitraum von zwei Wochen.
Abheilungsrate unter Aldara®: etwa 50%. Abheilungsgrate unter Zyclara®: etwa 35% - Ingenolmebutat (Picato® Gel, Konzentrationen mit 150µg/g und 500 µg/g, verschreibungspflichtig):
Ingenolmebutat wird aus dem Pflanzensaft der Gartenwolfsmilch Euphorbia peplus isoliert. Neben einer direkten Zellschädigung erfolgt die Abheilung der aktinischen Keratosen zusätzlich über eine provozierte Entzündungsreaktion. Im Kopf- und Gesichtsbereich erfolgt eine Behandlung an drei aufeinanderfolgenden Tagen mit der 0,015%-igen Zubereitung, an Stamm und Extremitäten mit dem 0,05%-igen Gel an zwei aufeinanderfolgenden Tagen. Für die 0,015%-ige Zubereitung ist eine Behandlungsareal von maximal 25cm² erlaubt. - 5-Fluorouracil (Efudix® Creme, verschreibungspflichtig; Actikerall®Lösung, verschreibungspflichtig):
5-Fluorouracil hemmt die Zellteilung. Efudix® wird morgens und abends aufgetragen bis zur Erzielung einer flächigen Rötung. Diese zeigt sich in der Regel nach etwa drei Wochen. Actikerall® enthält zusätzlich Salicylsäure in einer Konzentration von 10% zur beschleunigten Aufweichung der Verhornung und wird in Form eines Lacks vertrieben. Der Lack wird einmal täglich auf die zu behandelnden Läsionen aufgetragen, wobei die maximal zu behandelnde Fläche bei 25cm² liegt. Die Behandlungsdauer beträgt etwa sechs bis zwölf Wochen.
Abheilungsrate unter Efudix®: etwa 40%. Abheilungsrate, unter Actikerall®: etwa 50%.
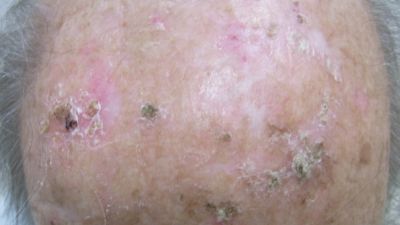
Alle medikamentösen Therapien mit Ausnahme von Diclofenac-Na in Hyalurongel führen zur einer teilweise sehr starken Entzündungsreaktion, worauf der Patient vom Arzt hinzuweisen ist. Die entzündliche Reaktion ist als Teil der Wirkung jedoch gewollt.
Im März 2019 wurde eine neue Studie zur Behandlung der aktinischen Keratose mit Fluorouracil veröffentlicht. Unsere Hautexperten haben die überraschenden Ergebnisse für Sie in unserem Journal zusammengefasst: „Frühzeitig eingreifen: Fluorouracil am wirksamsten zur Behandlung aktinischer Keratosen“
Die photodynamische Therapie (PDT) zur medikamentösen Behandlung aktinischer Keratosen
Die PDT mit Methylaminlaevulinsäure (MAL) in Form der konventionellen Rotlicht-PDT
Die photodynamische Therapie ist die effektivste Behandlungsform aktinischer Keratosen.
Diese Therapieform basiert auf: Alacare® 8mg wirkstoffhaltiges Pflaster (verschreibungspflichtig), Ameluz® 78mg/g Gel (verschreibungspflichtig), Metvix® 160mg/g Creme (verschreibungspflichtig).
Die zum Einsatz kommende 5-Aminolaevulinsäure (5-ALA) reichert sich nach Auftragen auf die Haut ausschließlich in den Tumorzellen an und wird hierbei in Protoporphyrin IX umgewandelt, einen Stoff, der die Zellen extrem empfindlich gegenüber Licht werden lässt (Photosensibilisator). Unter Lichtexposition entwickelt das angereicherte Protoporphyrin IX eine zellzerstörend wirkende photodynamische Reaktion. Diese führt zu einer starken entzündlichen Reaktion, durch die eine Abheilung der aktinischen Keratosen angestoßen wird. Die Applikationszeit von Alacare® und Metvix® beträgt drei Stunden, die des Alacare® Pflasters vier Stunden.
Die Tageslicht-PDT
Bei der Tageslicht-PDT geht der Patient unmittelbar nach Auftragen der MAL-Creme für zwei Stunden ins Freie. Die Behandlung nutzt das natürliche Sonnenlicht aus. Die Exposition gegenüber den schädigenden UV-Strahlen wird durch ein geeignetes Sonnenschutzpräparat vermieden. Am Abend wird die Creme einfach mit Leitungswasser abgewaschen. Voraussetzung für die Wirksamkeit der Tageslicht-PDT sind Temperaturen von über 10°C und kein Regen. Die Behandlung kann auch an bewölkten Tagen, in Mitteleuropa allerdings nur in den Monaten von März bis Oktober durchgeführt werden. Für den Rest des Tages soll der Patient die Sonne meiden, damit die Reaktion nicht weitergeht. Auf das Behandlungsareal kann eine Wundcreme aufgetragen werden und es kann im Bedarfsfall ein Verband angelegt werden. Abheilungsraten unter PDT: > 70%.
Das folgende Vorgehen hat sich in unseren Händen bewährt:
Singuläre aktinische Keratose:
- Therapie der 1. Wahl: PDT mit Alacare®-Pflaster; zweimalige Behandlung im Abstand von 1-4 Wochen
- Therapie der 2. Wahl: Picato® 0,015% Gel
Multiple (≤ 10) aktinische Keratosen:
- Therapie der 1. Wahl: Picato® 0,015% Gel
- Therapie der 2. Wahl: Aldara® bzw. Actikerall®
Multiple aktinische Keratosen im Sinne einer Feldkanzerisierung:
- Therapie der 1. Wahl: PDT
- Therapie der 2. Wahl: Zyclara® in Kombination mit Solaraze®
Prävention und Vorbeugung
Seit den Untersuchungen von Thompson und Mitarbeitern ist bekannt, dass durch regelmäßige Applikation leistungsfähiger Sonnencreme bzw. Sonnenschutzmittel eine Abheilung bestehender aktinischer Keratosen möglich ist und eine Neubildung derselben verzögert wird. Dies zeigten sie auf in einer Placebo-kontrollierte Studie während eines australischen Sommers (September 1991 bis März 1992), in der sie unter Verwendung eines Sonnenschutzmittels mit einem Lichtschutzfaktor von 17 über 500 Personen im Alter von 40 und älter auf die Entwicklung aktinischer Keratosen untersuchten.
Somit ist in Europa in den Monaten März bis Oktober für alle Patienten mit aktinischen Keratosen unabhängig von der durchgeführten Behandlung die regelmäßige Applikation eines UV-haltigen Präparats mit einem Lichtschutzfaktor im Bereich von 20 und mehr zu fordern.
Die neuen Ergebnisse über die Senkung des Hautkrebsrisikos durch Nikotinamid (Vitamin B3) lässt dessen zusätzliche Einnahme als sinnvoll erscheinen.
Therapieempfehlungen der derma.plus Experten
Die PDT bei singulärer Läsion im Gesichtsbereich oder bei Feldkanzerisierung sind hocheffektive Verfahren, die auch unter kosmetischen Gesichtspunkten Vorteile aufweisen.
Die Behandlung mit Ingenolmebutat ist die Therapie der Wahl bei einzelnen aktinischen Keratosen. Für alle Patienten mit aktinischen Keratosen ist ein regelmäßiger UV-Schutz im Kopfbereich, im Gesicht und der Unterlippe sowie der Unterarme und Handrücken wichtig.
Unsere Empfehlungen für die tägliche Anwendung sind in den Monaten März bis Oktober:
Für haarlose Stellen auf der Kopfhaut:
Eucerin® Sun Spray
Transparent Lichtschutzfaktor 50 morgens auf die Kopfhaut aufsprühen, sofort einziehend, nicht fettend
Im Gesicht:
Hydraphase UV Intense, Lichtschutzfaktor 20, morgens das Gesicht vollständig eincremen,
Hydraphase UV Intense Legere bei normaler und zu Akne neigender Haut
Hydraphase UV Intense Riche bei trockener Gesichtshaut
Alle Formen des UV-Schutzes ziehen schnell ein und bereiten keine Probleme in Kombination mit Schweiß.
Auf der Unterlippe:
Anthelios XL Lippenstick, Lichtschutzfaktor 50+, morgens auf Unterlippe auftragen
Bedarfsweise bei längerer, intensiver Sonnenexposition:
Anthelios XL Fluid extreme, Lichtschutzfaktor 50+, sehr gutes Einziehen in die Haut ohne abdeckenden Effekt.
Zusätzlich ist die Einnahme von Nikotinamid (250 oder 500mg pro Tag) in dem Zeitraum von März bis Oktober sinnvoll.
Quellen und weiterführende Literatur
- Costa C et al How to treat actinic keratosis? An update. J Dermatol Case Rep 2015;9:29-35
- Goldberg G, Perl M Actinic keratosis: update on field therapy. J Clin Aesthet Dermatol 2014;7:28-31
- Haque T et al Topical therapies for skin cancer and actinic keratosis. Eur J Pharm Sci 2015;77:279-289
- Kirby JS et al Actinic keratosis clinical practice guidelines: an appraisal of quality. Dermatol Res Pract 2015 (im Druck)
- Strunk T, Szeimeis RM Aktinische Keratosen. Pathogenese, Klinik und moderne Therapieoptionen. Hautarzt 2014;65:241-252