Studie – Neuer Wirkstoff zur Juckreizlinderung bei Neurodermitis
Nemolizumab – ein weiterer vielversprechendere Wirkstoff bei atopischer Dermatitis
Ein Beitrag von Frau Dr. rer. nat. Larissa Tetsch
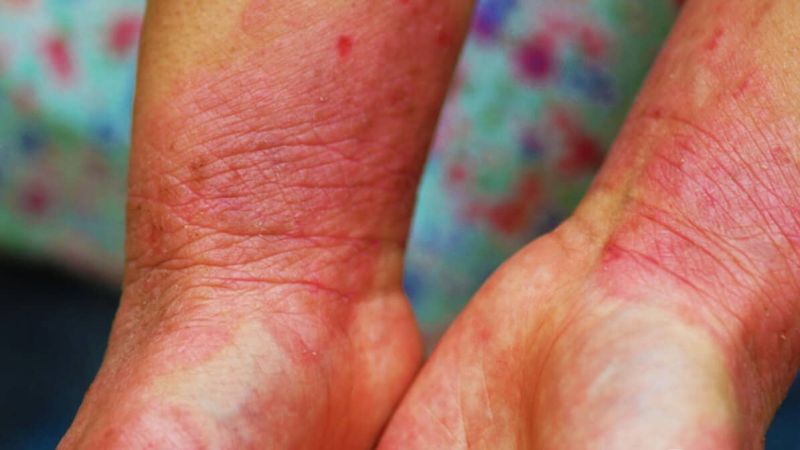
Die Lebensqualität vieler Patienten mit atopischer Dermatitis wird vor allem durch den quälenden Juckreiz gemindert. Die chronische Hautkrankheit wird bislang hauptsächlich durch entzündungshemmende Wirkstoffe behandelt, während ein Wirkstoff, der spezifisch den Juckreiz bekämpft, noch nicht zur Vefügung steht. Der Antikörper Nemolizumab unterdrückt gezielt die Wirkung eines Juckreiz auslösenden, zellulären Botenstoffs. In ersten klinischen Studien zeigte er vielversprechende Wirkung.
Rund 3% der Bevölkerung in den Industriestaaten leiden an einer atopischer Dermatitis (Neurodermitis). Diese entsteht aus einem komplexen Zusammenspiel von verschiedenen Faktoren wie einer gestörten Hautbarriere und überschießenden Immunantworten. Ein wesentliches Symptom der chronisch-entzündlichen Hautkrankheit ist der starke Juckreiz der Ekzeme. Er mindert die Lebensqualität der Patienten und sorgt für Schlafentzug und Leistungsabfall. Das durch den Juckreiz bedingte Kratzen schädigt die Hautbarriere zusätzlich, so dass reizende Stoffe aus der Umwelt in tiefere Hautschichten eindringen können und hier die Entzündungsreaktion verstärken. Dieser Teufelskreis muss durch eine konsequente antientzündliche Therapie unterbrochen werden. Die hierzu hauptsächlich verwendeten Glukokortikosteroide haben bei längerer äußerer Anwendung jedoch unerwünschte Nebenwirkungen wie ein Ausdünnen der Haut (Atrophie). Ein Wirkstoff, der gezielt den Juckreiz ausschaltet, könnte hier einen Ausweg bieten.
Juckreiz gezielt unterdrücken
Verantwortlich für den Juckreiz ist ein bestimmter von Immunzellen ausgeschütteter Botenstoff, Interleukin-31. Dieser bindet an einen spezifischen Rezeptor auf der Oberfläche von Immunzellen, der das Signal dann ins Zellinnere weiterleitet. Außerdem unterstützt Interleukin-31 die Entstehung von Entzündungen, da er die Produktion der entzündungsfördernden Botenstoffe Interleukin-4 und Interleukin-13 ankurbelt. Der von Interleukin-31 ausgelöste Signalweg lässt sich durch die Bindung des Antikörpers Nemolizumab (CIM331) an den entsprechenden Rezeptor unterbinden, da dadurch die Bindung des Botenstoffs verhindert wird. Aufgrund des spezifischen Wirkmechanismus des Biologikums sind kaum Nebenwirkungen zu erwarten.
Erste klinische Studie zur Wirksamkeit von Nemolizumab
In einer placebokontrollierten klinischen Studie wurde die Sicherheit und Wirksamkeit dieses neuartigen Wirkstoffs nun an gesunden japanischen und weißen Männern sowie an männlichen japanischen Neurodermitis-Patienten untersucht. Die Probanden erhielten jeweils eine einzelne Dosis des Antikörpers in verschiedenen Konzentrationen von 0,03 bis 3 Milligramm pro Kilogramm Körpergewicht als subkutane Injektion. Die Probanden wurden zufallsgesteuert (randomisiert) in die Wirkstoff- und die Placebogruppe eingeteilt, wobei die Zuordnung weder den Ärzten noch den Probanden bekannt war (doppelt-blind). Die Patienten, die für die Studie ausgewählt wurden, litten an mittelschwerer bis schwerer Neurodermitis und durften für die Zeit der Studie außer topischem Hydrokortisonbutyrat, einem Glukokortikosteroid, und Feuchtigkeitscreme keine Medikamente verwenden.
In den 127 Tagen nach der Injektion wurde das Auftreten von Nebenwirkungen dokumentiert sowie der Juckreiz und die Verwendung von Hydrokortisonbutyrat quantifiziert. Dabei zeigte sich, dass es keine Unterschiede zwischen den Reaktionen der japanischen und weißen Versuchsteilnehmer gab. Bei keinem Patienten traten schwere Nebenwirkungen auf, und die Nebenwirkungen nahmen auch nicht mit zunehmender Wirtstoffkonzentration zu. Die häufigsten Nebenwirkungen, eine Verschlechterung der Krankheitssymptome und eine Entzündung der Haarfollikel, traten gleichermaßen in der Test- und in der Kontrollgruppe auf.
Nemolizumab reduziert den Juckreiz und verbessert den Schlaf
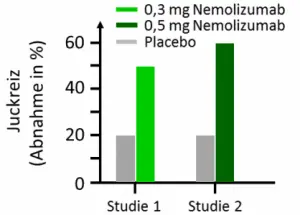
Bereits in der zweiten Woche ließ der Juckreiz bei den mit Nemolizumab behandelten Patienten nach. Vier Wochen nach der Injektion zeigten Patienten, die mit 0,3 mg/kg Antikörper behandelt worden waren, einen Rückgang des Juckreizes von gemittelt 50%, während dieser bei der Placebogruppe nur um 20% abnahm (s. Abbildung). Eine höhere Wirkstoffdosis verbesserte das Ergebnis nicht. Durch den verringerten Juckreiz verbesserte sich gleichzeitig der Schlaf der Probanden. Die Schlafeffizienz, bestimmt als im Bett verbrachte Zeit, die die Patienten schliefen, war ebenfalls deutlicher erhöht als in der Placebogruppe (76% versus 53%).
Außerdem verwendeten die mit Nemolizumab behandelten Patienten mit 9,4 g deutlich weniger Hydrokortisonbutyrat pro Woche als die Patienten der Placebogruppe mit 33,6 g. Dies entspricht einer Reduktion um 72%.
Folgestudie bestätigt die Ergebnisse
Eine kürzlich veröffentlichte Phase-2-Studie mit 264 Erwachsenen, die an mäßiger bis schwerer atopischen Dermatitis litten, bestätigte diesen positiven Eindruck. Nach den subkutanen Injektionen, die alle vier Wochen wiederholt wurden, kam es zu einer deutlichen dosisabhängigen Reduktion des Juckreizes. Die drei getesteten Dosierungen von 0,1, 0,5 und 2 mg/kg Körpergewicht wirkten alle signifikant besser als das Placebo. Unter der Gabe von 0,5 mg/kg besserte sich der Juckreiz nach 12 Wochen um 60% im Vergleich zu 20% in der Kontrollgruppe (s. Abbildung). Außerdem förderte Nemolizumab die Abheilung der typischen Hautläsionen, dies jedoch in geringem Maße als das Biologikum Dupilumab, das die Wirkung der entzündungsfördernden Interleukine 4 und 13 unterdrückt und bereits an größeren Patientenzahlen getestet wurde. Die vorgestellten Ergebnisse lassen hoffen, dass Nemolizumab bald als neue therapeutische Option für Patienten mit atopischer Dermatitis und vielleicht auch andere Patienten, die stark von Juckreiz betroffen sind, zur Verfügung steht.
- Nemoto O et al., The first trail of CIM331, a humanized antihuman interleukin-31 receptor A antibody, in healthy volunteers and patients with atopic dermatitis to evaluate safety, tolerability and pharmacokinetics of a single dose in a randomized, double-blind, placebo-controlled study. Br J Dermatol 2016; 174:296-304.
- Ruzicka T et al., Anti–Interleukin-31 Receptor A Antibody for Atopic Dermatitis. N Engl J Med 2017; 376:826-835.