Zusammenfassung
Schwitzen hilft, eine Überhitzung des Körpers zu verhindern. Übermäßiges Schwitzen, vor allem an Händen, Füßen und Achseln ist jedoch oft psychisch belastend, sozial stigmatisierend und kann durch das ständig feuchte Milieu Infektionen begünstigen. Behandeln lässt sich die Hyperhidrose mit Aluminiumsalzen oder physikalische Methoden, die direkt auf die Schweißdrüsen einwirken. In schweren Fällen können die Schweißdrüsen operativ entfernt werden.
Auf einen Blick
+ Auftreten Vor allem zwischen dem 18. und 65. Lebensjahr
+ Symptome Sichtbare Nässe, unangenehmer Körpergeruch, kalte und nasse Handflächen und Fußsohlen, Hautirritationen möglich, große psychische Belastung
+ Einflussfaktoren Luftundurchlässige Kleidung und Schuhe, emotionaler Stress, genetische Veranlagung
+ Ansteckungsgefahr keine
Einführung
Schwitzen ist ein natürlicher Vorgang, der der Temperaturregulation des Körpers dient. Der Mensch besitzt etwa vier Millionen Schweißdrüsen, die bis zu zwei Liter Schweiß in der Stunde freisetzen können. Diese befinden sich in der Dermis (Lederhaut) und setzen den Schweiß durch Poren an der Hautoberfläche frei. Dabei entsteht eine Verdunstungskühle, die Wärme von der Körperoberfläche abführt und so einer Überhitzung des Körpers entgegen wirkt. Das thermoregulatorische Schwitzen betrifft vor allem den Oberkörper, da an seiner großen Oberfläche der Schweiß gut verdunsten kann. Schweiß im Bereich der Handflächen und Fußsohlen dient dagegen der Anfeuchtung der Hornschicht und damit einer Verbesserung der Reibung und Haftung (Perspiratio insensibilis). Schwitzen in der Achselhöhle ist ein Relikt aus der Zeit, als die innerartliche Kommunikation noch über Duftstoffe erfolgte, die mit dem Schweiß transportiert wurden und hat heute wohl keine wichtige Funktion mehr.
Der unangenehme Schweißgeruch entsteht durch ein Zusammenspiel von zwei verschiedenen Drüsentypen und den Bakterien der Hautflora. Duftdrüsen geben Duftstoffe in die Austrittsöffnung der Haare (Haarbalgtricher) ab, die von Bakterien zu übel riechenden Abbauprodukten zersetzt werden. Der Schweiß befeuchtet das Sekret, und mit der Verdunstung werden die Duftstoffe und ihre Abbauprodukte in die Umgebung freigesetzt. Besonders dicht sitzen die Schweißdrüsen an den Handflächen, Fußsohlen, der Stirn und in der Achselhöhle mit alleine zwanzig- bis dreizigtausend Schweißdrüsen. Deren Fehlfunktion kann zu vermehrtem Schwitzen (Hyperhidrose) führen, das – auch durch die damit einhergehende Geruchsentwicklung – für die Betroffenen sehr belastend sein kann. Schätzungen zufolge sind 1-2% der Bevölkerung in Deutschland von Hyperhidrose betroffen. In der Hälfte der Fälle geht das Schwitzen von Händen oder Füßen aus, worunter bereits Kinder leiden können. Vermehrtes Schwitzen in der Achselhöhle beginnt dagegen meist erst mit Einsetzen der Pubertät.
Ursachen und Auslöser
Hyperhidrosis lässt sich auf eine funktionelle Störung der ekkrinen Schweißdrüsen zurückführen. Deren Aktivität wird über das vegetative Nervensystem mit den Gegenspielern Sympathikus und Parasymphatikus reguliert. Mit 95% geht ein Großteil der Erkrankungen auf eine erhöhte Aktivität des Sympatikusnervs zurück. In diesem Fall spricht man von einer primären (auch idiopathischen oder essentiellen) Hyperhidrose, wobei die Ursache für diese erhöhte Nervenaktivität bislang noch nicht bekannt ist.
Der Sympathikus wirkt über die Ausschüttung von Acetylcholin und erhöht damit die Leistungsbereitschaft des Körpers in Stresssituationen. Gleichzeitig aktiviert er aber auch die Schweißdrüsen. Vor allem das Schwitzen an Händen, Füßen und Achseln wird deshalb durch emotionale Reize wie Anspannung, Schmerz, Angst und Befangenheit ausgelöst oder verstärkt.
Eine sekundäre (auch symptomatische) Hyperhidrose besteht, wenn die Erkrankungen eines anderen Organsystems (Primärerkrankung) die Ursache des Schwitzens ist. Möglich ist hier beispielsweise eine Fehlfunktion der Schilddrüse oder ein Tumor, der zu einer vermehrten Freisetzung des Stresshormons Kortisol führt. Auch Infektionskrankheiten oder neurologische Störungen können eine vermehrte Schweißproduktion zur Folge haben. Sekundäre Hyperhidrosen sind in der Regel dadurch gekennzeichnet, dass das vermehrte Schwitzen relativ plötzlich und generalisiert, also nicht lokal begrenzt, auftritt. Auch verursacht die Primärerkrankung meist noch andere Symptome.
Normal ist vermehrtes Schwitzen im Rahmen der Hormonumstellung in den Wechseljahren oder als Ausgleichsreaktion, wenn die Schweißproduktion an einer Körperstelle blockiert ist. Um die Temperaturregulation aufrecht zu erhalten, steigert der Körper in diesem Fall die Schweißproduktion der übrigen Hautareale. Bei 65% aller Fälle liegt eine familiäre Häufung vor, und für das verstärkte Schwitzen der Handflächen wurde ein beteiligtes Gen auf Chromosom 14 identifiziert.
Symptome und Krankheitsverlauf
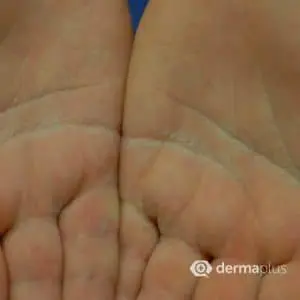
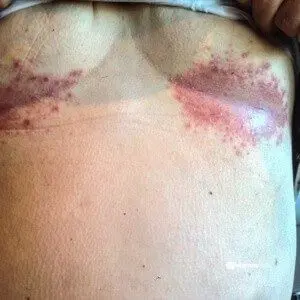
Typisch für die Hyperhidrose sind eine sichtbare Nässe der erkrankten Hautbereiche und ein meist unangenehmer Körpergeruch. Betroffene Handflächen und Fußsohlen fühlen sich feucht-kalt an. Die ständige Feuchtigkeit kann zudem die Haut irritieren und Rötungen sowie oberflächliche Schuppungen hervorrufen (Abb. 1). Besonders gefährdet sind Hautfalten wie bspw. unter der Brust (Abb. 3). Primäre Hyperhidrosen sind im Unterschied zu sekundären Hyperhidrosen dadurch gekennzeichnet, dass das Schwitzen räumlich begrenzt auftritt. Diese so genannten fokalen Hyperhidrosen können vorwiegend die Hände (Hyperhidrosis manuum), Füße (Hyperhidrosis pedum), Achselhöhlen (Hyperhidrose axillaris) oder Stirn und Kopf betreffen. Bei der primären Hyperhidrose wird das Schwitzen vor allen durch Stresssituationen ausgelöst. Da das Schwitzen wiederum selbst ein Stressfaktor sein kann, entsteht eine Art Teufelskreis, der nur im Nachtschlaf unterbrochen wird.
Anhand von Schwitzflecken auf der Kleidung lässt sich der Schweregrad der Hyperhidrose ermitteln. Dabei entsprechen Flecken mit einem Durchmesser von 5 cm normalem Schwitzen, mit bis zu 10 cm einer leichten und bis 20 cm einer mäßig ausgeprägten Hyperhidrose. Bei einer schweren Hyperhidrose rinnt der Schweiß von den Achselhöhlen und kann mehrere Schichten von Textilien durchnässen. Hände und Füße sind bei einer leichten Hyperhidrose lediglich feucht, bei einer mäßigen Ausprägung zeigen sich Schweißtropfen. Bei einer starken Hyperhidrose tropft der Schweiß von den Händen und Füßen und durchfeuchtet die Schuhe. Von Hyperhidrose betroffene Patienten leiden in der Regel unter großem emotionalen und psychischem Stress sowie sozialer Ausgrenzung, da sichtbare Achselnässe und ein kühler, feuchter Händedruck auf viele Menschen abstoßend wirken. Neben den psycho-sozialen Auswirkungen kann die Hyperhidrose durch die ständige Durchfeuchtung der Haut auch das Wachstum von Bakterien und Pilzen begünstigen. Dadurch kann es zum sogenannten mazerativen Fußinfekt oder zu einer Bromhidrose kommen, bei der die Hornsubstanz der obersten Hautschicht abgebaut wird und ein unangenehmer Körpergeruch entsteht.
Diagnose und Differentialdiagnose
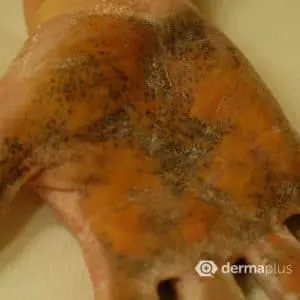
Hyperhidrosis lässt sich anhand der Symptome diagnostizieren, wobei die Abgrenzung zwischen primärer und sekundärer Form entscheidend ist. Erstere ist lokal begrenzt und besteht in der Regel seit mindestens sechs Monaten. Weitere Kriterien sind unter anderem eine Ausprägung auf beiden Körperseiten und ein Versiegen des Schweißflusses während des Nachtschlafs. Zur Bestimmung des Schweregrads lässt sich die produzierte Schweißmenge quantifizieren. Dazu wird ein Filterpapier für eine Minute auf die betroffene Fläche aufgelegt und der aufgenommene Schweiß anschließend gewogen. Als Grenzwerte für eine Hyperhidrose werden für die Handflächen Werte von 20-30 mg Schweiß pro Minute und in den Achselhöhlen von 50 mg pro Minute angesehen. Der Jod-Stärke-Test ist eine einfache Möglichkeit, um das betroffene Hautareal sichtbar zu machen, um die Größe des schweißproduzierenden Areals abzuschätzen. Dazu wird die betroffene Stelle mit einer 1,5%igen Jodlösung bestrichen und nach dem Antrocknen mit Getreidestärke bestreut. Sobald Schweiß hinzukommt, entsteht ein braun-violett gefärbter Jod-Stärke-Komplex (Abb. 2). Alternativ lässt sich der Schweregrad über die subjektive Beeinträchtigung des Patienten ermitteln. Ist eine sekundäre Hyperhidrose aufgrund einer anderen Grunderkrankung sicher ausgeschlossen, müssen keine weiteren Laboruntersuchungen durchgeführt werden. Ansonsten ist es unerlässlich, die zugrundeliegende Haupterkrankungen zu diagnostizieren und zu behandeln. Anhand zusätzlicher Symptome können verschiedene Ursachen wie eine Schilddrüsen- oder Krebserkrankung eingegrenzt werden. Je nach Verdacht kommen dann weitere diagnostische Untersuchungsmethoden zum Einsatz.
Therapie und Behandlung
Die Behandlung der primären Hyperhidrose erfolgt nach einem Stufenschema:
Als erstes sollten allgemeine Maßnahmen ergriffen werden. Dazu gehören das Tragen von luftdurchlässiger Kleidung aus möglichst feuchtigkeitsabsorbierendem Gewebe, ein Verzicht auf den Genuss von scharfen Gewürzen, Koffein und Nikotin und die Durchführung von Entspannungstraining oder einer psychosomatischen Betreuung, um den Teufelskreis aus Schwitzen und emotionaler Belastung zu durchbrechen. Bei Übergewicht kann auch eine Gewichtsreduktion helfen. Der Behandlungsplan umfasst dann die Anwendung von Lokaltherapeutika mit Aluminiumchlorid als Wirkstoff (Stufe 1), physikalische Behandlung über Leitungswasseriontophorese (Stufe 2), die Injektion von Botulinumtoxin (Stufe 3) und verschiedene operative Methoden (Stufe 4).
Hyperhidrosis – Topische Therapien
Der äußerliche Einsatz von Alumiumsalzen ist die Methode der ersten Wahl für die Therapie der Hyperhidrose. Aluminiumchlorid wird hierfür bereits seit 1916 eingesetzt. Bei leichter Ausprägung helfen häufig kommerzielle Antitranspirantien mit dem entsprechenden Wirkstoff, während sich bei schwerer Ausprägung nicht-verschreibungspflichtige Lösungen von Aluminiumchlorid-Hexahydrat empfehlen. Konzentrationen von 10-15% werden in der Regel gut vertragen, höhere Konzentrationen können dagegen Hautreizungen auslösen. Aluminiumchlorid bewirkt einen Verschluss der Schweißdrüsenausführungsgänge, so dass kein Schweiß mehr austreten kann. Auf Dauer schädigt dies den Ausführgang, so dass der Effekt rund 3-4 Wochen anhalten kann, bis sich der Ausführgang der Schweißdrüse erneuert. Auch gibt es Hinweise, dass die Schweißdrüsen nach monatelanger Anwendung langsam verkümmern, so dass es bei einer Langzeitanwendung zu einer dauerhaften Normalisierung der Schweißproduktion kommen kann. Lösungen mit Aluminiumchlorid-Hexahydrat werden nachts angewendet, damit der Wirkstoff nicht gleich mit dem Schweiß wieder ausgeschwemmt wird. Dazu wird die Lösung abends dünn auf die gereinigte Haut aufgetragen. Meist stellt sich nach drei bis fünf Anwendung eine Besserung ein, und die Behandlung muss dann nur noch ein- bis zweimal wöchentlich erfolgen. Nach einer mehrmonatigen Anwendung kann das Behandlungsintervall weiter verkürzt oder die Behandlung sogar ganz beendet werden. In einer Studie zeigte sich bereits nach vier Wochen bei 82% der Patienten ein zufriedenstellendes Ergebnis.
Als Nebenwirkung können, vor allem zu Beginn der Behandlung, prickelnde und stechende Missempfindungen auftreten, die dadurch entstehen, dass die Schweißdrüsen durch einen aluminiumhaltigen Pfropf verschlossen werden. Manchmal entwickelt sich eine irritative Dermatitis mit Hautrötungen und Juckreiz, die aber in der Regel durch pflegende Cremes oder den kurzzeitigen Einsatz von Kortison behandelt werden kann. In diesen Fällen sollte die Hyperhidrose-Behandlung ausgesetzt werden, bis die Symptome der Dermatitis abgeklungen sind. Die Aluminiumchloridlösung kann Textilien verfärben und sollte von Kleidung und Bettwäsche ferngehalten werden.
Zur Zeit wird die Verwendung Aluminium-haltige Antitranspirantien zunehmend kritischer gesehen. Obwohl ein direkter Zusammenhang zwischen der erhöhten Aluminiumaufnahme durch Antitranspirantien und der Alzheimer-Krankheit bzw. Brustkrebs trotz einer Reihe entsprechender Studien aufgrund der teils widersprüchlichen Datenlage wissenschaftlich bisher nicht belegt werden konnte und in diesem Bereich dringender Forschungsbedarf besteht, liegen bei Verwendung aluminiumhaltiger Antitranspirantien die errechneten systemischen Aufnahmemengen für die gesunde Haut mit rund 10,5 μg über den 8,6 μg pro Tag, die für einen 60 kg schweren Erwachsenen als unbedenklich angesehen werden. Bei Verwendung der höher konzentrierten medizinischen Antitranspirantien werden noch deutlich höhere Werte erzielt (mehr Informationen zu diesem Thema finden Sie hier). Alternativ stehen als weitere äußerlich anwendbare Wirkstoffe stehen Gerbstoffe (Tannosynt Lotio) und v.a. Methenamin zur Verfügung. Gerbstoffe sollen ebenso wie Formaldehyd, das unter Schweißeinwirkung aus Methenamin gebildet wird, den Ausführgang der Schweißdrüsen zerstören. Um ein zu starkes Austrocknen der Haut unter Methenamin zu verhindern, kann der Einsatz rückfettenden Salben/Cremes sinnvoll sein.
Leitungswasseriontophorese
Die Leitungswasseriontophorese ist ein physikalisches Verfahren, das als Standardmethode zur Therapie der Hyperhidrose an Händen und Füßen gilt. Bei Verwendung geeigneter Elektroden kann aber auch die Hyperhidrose der Achseln behandelt werden. Die Leitungswasseriontophorese ist nebenwirkungsarm, kostengünstig und kann mit Hilfe geeigneter Geräte auch zu Hause durchgeführt werden. In der Regel erfolgt die Anwendung ein- bis zweimal pro Woche. Wie genau die Wirkung zustande kommt, ist noch nicht bekannt, aber es scheint, dass direkt die Schweißausschüttung durch die Schweißdrüsen gehemmt wird und nicht die Stimulation durch das vegetative Nervensystem. Bei der Iontophorese wird an einer Anode Wasser gespalten, wobei Protonen entstehen. Wahrscheinlich reichern sich diese in den Ausführungsgängen der Schweißdrüsen an und hemmen dadurch die Schweißausschüttung. Wohl deshalb hat die Anode auch eine stärker schweißhemmende Wirkung als die Kathode. Insgesamt deuten alle Beobachtungen daraufhin, dass die Leitungswasseriontophorese zu einer vorübergehenden und umkehrbaren Hemmung der schweißausschüttenden Funktion der Schweißdrüsen führt.
Bei der Verwendung von Gleichstrom erreichten in einer Studie alle Patienten nach zehn Behandlungen eine normale Schweißsekretion. Empfohlen wird, die Behandlung anfangs einmal täglich oder mindestens dreimal wöchentlich für 10-15 Minuten durchzuführen. Um den therapeutischen Effekt aufrecht zu erhalten, sind dann meist ein bis zwei Sitzungen pro Woche ausreichend. Untersuchungen haben gezeigt, dass die Iontophorese mit pulsierendem Gleichstrom verträglicher ist als eine mit reinem Gleichstrom.
Die Leitungswasseriontophorese eignet sich ebenfalls für die Therapie von Folgeinfektionen der Zehenzwischenräume mit Bakterien oder Warzenviren, sowie zur Behandlung von dyshidrosiformen Ekzemen, die oft eine Hyperhidrose der Handflächen begleiten. Dabei hat die Therapie wenig Einfluss auf das Abheilen der Ekzeme, verhindert aber das erneute Auftreten. Als Nebenwirkung treten in Abhängigkeit von der verwendeten Stromstärke Missempfindungen bis hin zu Schmerzen auf. Vor allem beim Eintauchen ins und Herausnehmen aus dem Wasser können leichte Stromschläge erfolgen (Weidezauneffekt). Dies lässt sich durch die Verwendung von hochfrequentem pulsierenden Gleichstrom deutlich reduzieren.
Die Leitungswasseriontophorese darf nicht bei implantierten elektronischen Geräten wie Herzschrittmachern oder anderen metallischen Implantaten wie der Kupferspirale zur Empfängnisverhütung angewendet werden, da ein geringer Stromfluss durch den Körper erfolgt. Aus dem gleichen Grund dürfen auch metallischer Schmuck oder Uhren nicht ins Wasser eingetaucht werden. Diese könnten sonst Verbrennungen der Haut verursachen. Defekte in der Hornschicht der Haut müssen mit Vaseline oder isolierenden Pflastern abgedeckt werden. Wenn dies nicht möglich ist, sollte die Therapie bis zur Ausheilung ausgesetzt werden. Auch während einer Schwangerschaft sollte die Therapie unterbrochen werden, da noch keine Untersuchungen über die Unbedenklichkeit für das Ungeborene vorliegen.
Injektionen von Botulinumtoxin
Botulinumtoxin, ein Neurotoxin (Nervengift) des Bakteriums Clostridium botulinum, hemmt das vegetative Nervensystem und damit die Aktivierung der Schweißdrüsen durch den Sympathikusnerv. Injektionen des Toxins in der Achselhöhle lassen sich unkompliziert durchführen. An Händen und Füßen ist die Therapie dagegen schmerzhaft, so dass geeignete, lokal wirksame Betäubungsmittel eingesetzt werden müssen. Zum Einsatz kommen entweder Botulinumtoxin A (Dysport®, Botox®) oder B (Neurobloc®). Die Präparate werden in die Lederhaut (Dermis) gespritzt, in der die Schweißdrüsen sitzen. Die Wirkung tritt nach drei bis sieben Tagen ein, eine Wiederholung erfolgt in der Regel alle sechs Monate.
Mikrowellentherapie als wirksame physikalische Behandlungsmethode
Die miraDry-Methode stellt eine innovative Behandlungsmethode für die axilläre Hyperhidrose dar. Mittels Mikrowellentherapie werden die schweißtragenden tiefen Hautschichten stark aufgeheizt bei gleichzeitiger Kühlung der Oberfläche. Durch die Hitzeeinwirkung kommt es zu einer dauerhaften Zerstörung der Schweißdrüsen. Nach einer Behandlung ist die Minderung des Achselschweißes sofort bemerkbar. Zwei Behandlungen, die im Abstand von drei Monaten durchgeführt werden, werden für einen optimalen Therapieerfolg empfohlen. Eine Übersichtsarbeit zum Stellenwert verschiedener Therapieverfahren bei axillärer Hyperhidrose kommt zu dem Ergebnis, dass die schweißreduzierenden Effekte bei der Mikrowellenmethode und der Achselsaugkürrettage länger anhalten als bei der Behandlung mit Botulinumtoxin. Unter Langzeitgesichtspunkten wird die Mikrowellenmethode überdies im Vergleich zur Achselsaugkürrettage als Überlegen angesehen und hilft zudem bei Bromhidrose.
Hyperhidrosis – Systemische Therapien
Systemische Wirkstoffe werden eingesetzt, wenn das Schwitzen nicht an einem lokal begrenzten Ort auftritt. Verwendet werden Substanzen, die die Ausschüttung des Botenstoffs Acetylcholin durch Nervenzellen hemmen (anticholinerge Wirkstoffe). Hierzu zählt das verschreibungspflichtige Methantheliniumbromid (Vagantin®), das oral eingenommen wird. Als Nebenwirkung können Verstopfungen, Benommenheit und Schlafstörungen auftreten. Alternativ kann zulassungsüberschreitend („Off Label“) der Wirkstoff Oxybutynin eingesetzt werden, der zur Therapie des häufigen Harndrangs zugelassen ist.
Hyperhidrosis – Operative Verfahren
In besonders schweren Fällen von Hyperhidrose können die Schweißdrüsen der Achselhöhle operativ entfernt werden. Dies kann durch das Herausschneiden (Exzision) des betroffenen Areals oder durch eine subkutane Kürettage geschehen. Der letztgenannte Eingriff erfolgt minimal-invasiv, so dass die Haut erhalten bleibt. Unter sorgfältiger Kosten-Nutzen-Abwägung kann als letztes Mittel der Sympathikusnerv durchtrennt werden, der die Schweißdrüsenaktivität des jeweiligen Areals steuert. Diese Methode kann im Unterschied zur Entfernung der Schweißdrüsen auch bei einer Hyperhidrose der Hände und Füße durchgeführt werden.
Tabelle: Stufenplan für die Behandlung der primären Hyperhidrose
| Hyperhidrose der Achseln | Hyperhidrose der Hände und Füße | |
|---|---|---|
| Stufe 1 | Kommerzielle Antitranspiranzien Aluminiumchlorid-Hexahydrat-Lösungen über Nacht | Kommerzielle Antitranspiranzien Aluminiumchlorid-Hexahydrat-Lösungen über Nacht |
| Stufe 2 | Leitungswasseriontophorese mit speziellen Elektroden | Leitungswasseriontophorese |
| Stufe 3 | Intradermale Injektion von Botulinumtoxin Mikrowellentherapie | Intradermale Injektion von Botulinumtoxin |
| Stufe 4 | Operative Schweißdrüsenentfernung Durchtrennung des Symphatikusnervs | Durchtrennung des Symphatikusnervs |
Prävention und Vorbeugung
Das Tragen von atmungsaktiver und feuchtigkeitsabsorbierender Kleidung und Schuhen empfiehlt sich, um vermehrtem Schwitzen vorzubeugen. Gute Körperhygiene verhindert die Geruchsbildung durch Hautbakterien und freiverkäufliche Antitranspirantien („Deos“) mit Aluminiumchlorid reduzieren sowohl die produzierte Schweißmenge als auch den Körpergeruch. Auf bestimmte Lebensmittel wie Gewürze, Koffein und Nikotin sollte verzichtet werden. Entspannungstechniken können helfen, emotionale Stresssituation, die das Schwitzen fördern, zu reduzieren.
Quellen und weiterführende Literatur
- Hölzle E, Bechara FG Pathophysiologie, Klinik und Diagnose der Hyperhidrose. Hautarzt 2012; 6: 448-451
- Hölzle E Leitungswasseriontophorese. Hautarzt 2012; 6: 462-468
- Millán-Cayetano J F et al.; Oral oxybutynin for the treatment of hyperhidrosis: outcomes after one-year follow-up. Austral J Dermatol 2016, im Druck
- Naser et al.; Comparison of microwave ablation, botulinum toxin injection and liposuction-currettage in the treatment of axillary hyperhidrosis: a systematic review. J Cosmet Laser Ther 2016 Oct 26: 1-29)
- Rappich S Dermatochirurgische Therapie der Hyperhidrose. Hautarzt 2013; 64: 577-584
- Strecker M, Kerscher M Antiperspirantien bei der Behandlung der fokalen Hyperhidrose. Hautarzt 2012; 6: 452-455