Unbeliebte Urlaubsmitbringsel: Hautkrankheiten
Sommer, Sonne, Juckreiz: Diese Hautkrankheiten fängt man sich im Urlaub ein
Spätestens im September endet für die meisten Deutschen die schönste Zeit des Jahres: Die Urlaubssaison. Die Kinder gehen wieder zur Schule, Erwachsene an ihren Arbeitsplatz und schnell ist man wieder im alten Trott. Es sei denn, es beginnt an ungewöhnlichen Körperstellen zu jucken oder andere Hautirritationen treten auf. Dann hat man sich im Urlaub eventuell einen Parasiten, Bakterien oder andere Erreger eingefangen. Dermatologen und Hausärzte diagnostizieren im Spätsommer und Herbst vermehrt Reisedermatosen, wie Infektionen mit dem Hautmaulwurf, Leishmaniose aber auch Ringelflechten, Krätze oder Kopfläuse.
Nach Durchfallerkrankungen und Fieber machen Hautinfektionen fast ein Viertel aller Krankheiten aus, mit denen Reiserückkehrer bei einem Arzt vorstellig werden. Für deutsche Ärzte, die damit im Berufsalltag nur selten in Berührung kommen, ist die richtige Diagnose dieser meist tropischen Krankheiten eine große Herausforderung. Ein Autorenteam aus Hautärzten verschiedener deutscher Universitätskliniken hat deshalb Patientendaten daraufhin untersucht, welche infektiösen Hautdermatosen bei deutschen Reiserückkehrern am häufigsten auftreten [1]. Für ihre Analyse verwendeten sie zwei verschiedene Datensätze. Der erste bezieht sich auf Patientendaten der Techniker Krankenkasse aus dem Jahr 2014, die 9,5 Millionen Menschen und damit etwa 12 Prozent der deutschen Bevölkerung versichert. Der zweite Datensatz wurde über die Jahre 2000-2011 von 20 deutschen Universitätskliniken und Tropeninstituten zum Thema Demographie und Reiseverhalten zusammengetragen. Durch den Zeitpunkt der Datenerfassung ist eine Verfälschung durch die europäischen Flüchtlingskrise von 2015 auszuschließen. Zudem wurden weitere häufige Dermatosen aus dem Urlaub identifiziert durch Google Suchanfragen und Interviews der Dermatologen von derma.plus.
„Zwei entscheidende Faktoren begünstigen zunehmend auch Kontakt mit Erkrankungen, die bisher in Deutschland eher als exotisch anzusehen waren: die Lust auf Fernreisen und der Klimawandel mit zunehmend höher werdenden Temperaturen und längeren Trockenperioden. Subtropische Erkrankungen, wie die durch parasitäre Einzeller verursachte Leishmaniose, die Larva mirgrans – auch als Hautmaulwurf bezeichnet – die durch eine Wurmerkrankung verursacht wird, oder die zu den Epizoonosen gehörende, durch Fliegen verursachte Hautmyiasis sind heute in der dermatologischen Praxis nicht mehr so selten.“ – Prof. Abeck, Dermatologe aus München.
Infektionen durch Parasiten an erster Stelle
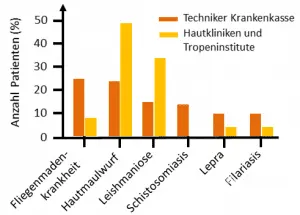
Im Datensatz der Krankenkasse wurden für das Jahr 2014 insgesamt 455 Fälle von infektiösen Reisedermatosen identifiziert. Jeweils rund ein Viertel entfiel dabei auf zwei Krankheiten, die durch Parasiten verursacht werden (Abbildung). Es handelt sich dabei zum einen um die Fliegenmadenkrankheit (Myiasis), bei der durch kleine Wunden in die Haut eingebrachte Fliegeneier Larven hervorbringen, die sich vom Gewebe des Wirts ernähren, sowie zum anderen um den Hautmaulwurf (Larva migrans), dessen Name daher rührt, dass Larven verschiedener Würmer im Hautgewebe Bohrgänge hinterlassen. Mit 15 Prozent folgte die Leishmaniose, auch Orientbeule genannt, eine bakterielle Infektionskrankheit, die von Sandmücken übertragen wird, sowie mit 14 Prozent die Schistosomiasis oder Bilharziose, eine durch Larven von Pärchenegeln verursachte Infektion. Jeweils 10 Prozent entfielen auf die bakterielle Lepra und auf Fadenwürmer zurückzuführende Filariose (auch Elefantiasis). Die meisten Patienten waren zwischen 21 und 30 bzw. 51 und 60 Jahre alt. Vor allem in der Altersklasse von 21-30 war der Hautmaulwurf die häufigste Reisedermatose.
Ursache für die vermehrten Diagnosen: Die reisefreudige Generation Y
Im zweiten Datensatz waren 506 Fälle dokumentiert, von denen der Hautmaulwurf fast die Hälfte ausmachte. Rund ein Drittel entfiel auf die kutane (auf die Haut beschränkte) Leishmaniose, während die Fliegenmadenkrankheit nur 8% der Fälle ausmachte. Wie bei den Daten der Techniker Krankenkasse war die Altersgruppe der 21- bis 30-jährigen besonders betroffen. Diese um die Jahrtausendwende geborene Generation Y, gilt als besonders reisefreudig und erkundet ferne Länder gerne fernab vom Massentourismus. Dagegen ist die Elterngeneration mit heute 50-60 Jahren, die als zweite Gruppe häufig mit infektiösen Reisedermatosen vorstellig wird, oft finanziell besonders gut gestellt und verreist häufig mehrmals im Jahr. Mehr als Dreiviertel der Fälle ließ sich auf eine Tourismusreise zurückführen, während Migration und Geschäftsreisen eine eher untergeordnete Rolle spielten. Damit decken sich die Ergebnisse mit denen dreier älterer Studien, bei denen ebenfalls Tourismus als die häufigste Ursache von infektiösen Reisedermatosen und der Hautmaulwurf als häufigste Hautinfektion beschrieben wurden. Weitere Reisedermatosen, die in den drei Studien beschrieben wurden, waren Infektionen mit Rickettsien (Bakterien), dem Sandfloh Tunga penetrans (Tungiasis) sowie durch andere Bakterien oder Gliedertiere ausgelöste Entzündungen der Haut.
Die häufigsten Reisedermatosen im Überblick:
Barfußgehen und unbekleidetes Liegen am Sandstrand – Achtung Hautmaulwurf!
Beim Befall mit Larva migrans, umgangssprachlich Hautmaulwurf, bohren sich die Larven des Hakenwurms langsam durch das menschliche Körpergewebe. Die Parasiten gelangen durch Hautkontakt mit deren Eiern in die Haut, wenn man zum Beispiel barfuß am Strand spaziert oder sich anderweitig im Sand aufhält. Sichtbar wird die Erkrankung erst, wenn sich der Hautmaulwurf durch den Fuß gräbt und die typischen, serpentinenartigen Wanderungsgängen der Larven sichtbar werden.
Diese Hautkrankheiten treten hauptsächlich in Südamerika und Afrika auf. Der Befall ist meist selbstlimitierend – nach ca. 1 bis 3 Monaten stirbt die Larve ab und wird vom Körper resorbiert. Bei starkem Juckreiz oder Gefahr einer Infektion kommen Antiparasitika zum Einsatz.
| Erreger | Larva migrans cutanea |
| Übertragung | Hautkontakt mit den Eiern des Wurms, v.a. durch Barfußlaufen und Spielen am Strand |
| Verbreitung | mit Tierkot kontaminierte Orte, wie Strände in subtropischen- und tropischen Regionen (mit Schwerpunkt in Südamerika, Afrika und und im Mittelmeerraum) |
| Symptome | serpentinenartige, gerötete Wanderungsgänge in der Haut (häufig an den Fußsohlen), Juckreiz, später Bauchschmerzen, Übelkeit, Durchfall |
Nicht abheilende Stichreaktionen – an Leishmaniose (Orientbeule) denken!
Bei nicht heilen wollenden Insektenstichen kann es sich um eine kutane Leishmaniose – die Orientbeule – handeln. Der Erreger wird durch den Stich der Sandmücke, die hauptsächlich in Ostafrika und den Tropen vorkommt, übertragen, der bis zu zwei Millionen Infektionen jährlich verursacht. Die offenen Stichwunden können Zugang für andere Infektionen und Entzündungen bieten. Meist heilt die akute kutane Leishmaniose jedoch von alleine aus. Länder wie Spanien, Italien und Griechenland sind ebenso von Leishmaniose betroffen, wie die Tropen. Durch den Klimawandel wird aber auch Deutschland für die Mücke, die eigentlich in unseren Breiten nicht heimisch ist, immer interessanter.
| Erreger | Leishmania spp. |
| Übertragung | Stich der Sandmücke, die den Parasiten im Speichel trägt |
| Verbreitung | vor allem Süditalien, Südspanien, Griechenland und Korsika, sowie tropische Regionen |
| Symptome | „nicht abheilender Stich“ wird zu Knötchen bis hin zum Geschwür |
Experte Prof. Abeck, Hautarzt aus München: „Mücken werden uns in Deutschland als direkte Folge der Klimaerwärmung mit großer Wahrscheinlichkeit Probleme bereiten: Die Tigermücke ist in der Umgebung von Heidelberg und Freiburg bereits heimisch geworden und die Japanische Buschmücke, die ein potenzieller Überträger des West-Nil-Virus ist, hat bereits die Region Hannover erreicht.“
Bilharziose – Erst Hautausschlag und später Fieber
Die Bilharziose, auch Schistosomiasis genannt, wird durch die Larven des Lebereegels Schistoma spp. ausgelöst. Die für den Menschen infektiösen Zerkarien schlüpfen aus Süßwasserschnecken (Zwischenwirt) und bohren sich bei Kontakt im Wasser durch die Haut. Über die Blut- und Lymphgefäße gelangen sie in die Leber, wo die Zerkarien zu adulten Pärchenegeln heranreifen. Von dort wandern sie paarweise über die Venen in die Blase oder den Darm und lösen Entzündungen mit entsprechender Symptomatik aus. Über Urin oder Stuhl gelangen die bereits befruchteten Eier in die Umwelt. Die nun geschlüpften Wimpernlarven werden von Süßwasserschnecken gefressen und entwickeln sich in der Schnecke wiederum zu Zerkarien. Eine Übertragung von Mensch zu Mensch ist daher nicht möglich. Tests, wie z.B. der Nachweis von Eiern, sichern die Diagnose. Eine Behandlung erfolgt mit Antiparasitika und ggf. symptomatisch. Seit 2007 arbeitet die WHO daran, die Bilharziose auszurotten.
| Erreger | Shistosoma spp. |
| Übertragung | im Süßwasser schwimmende Zerkarien |
| Vorkommen | in ruhigen, warmen Binnengewässern v.a. in Asien, Afrika, Südamerika, zunehmend auch in der Mittelmeerregion |
| Symptome | initial Hautausschalg an den Eintrittsstellen, nach etwa einem Monat Fieber und Husten, später Blasenentzündung (Schistosoma haematobium) oder Entzündung des Darms (z.B. Schistosoma mansoni) |
Weiße Hautflecken und Empfindungsstörungen können auf Lepra hinweisen
Lepra ist eine bakterielle Infektionskrankheit, die durch Mycobacterium leprae ausgelöst wird. Das Bakterium befällt v.a. Zellen der Haut, Schleimhäute und Nerven. Das Immunsystem reagiert auf die Eindringlinge mit einer zellulären Immunantwort, die die befallenen Zellen zerstört. Nur bei langanhaltender, enger Exposition kommt es zum Erscheiningsbild der Lepra, teilweise erst Jahrzente nach der Infektion. Bei der mildesten Form der Lepra, die zumeist von alleine ausheilt, kommt es zu weißen (hypopigmentierten) Hautflecken. Bei der Nervenlepra (tuberkuloide Lepra) können zusätzlich Empfindungsstörungen (Schmerz, Temperatur, Berührung) durch Nervenschädigungen auftreten. Die schwerste Form, die lepromatöse Lepra, führt zu den bekannten Geschwulsten und knotigen Verdickungen, die sich im weiteren Verlauf auf den gesamten Körper ausbreiten können. Bei frühzeitiger Diagnose und richtiger antiobiotischer Behandlung ist die Prognose jedoch sehr gut. Wichtig ist, dass während der Therapie, auch enge Angehörige regelmäßiger auf den Erreger getestet werden.
| Erreger | Mycobacterium leprae |
| Übertragung | bakterienhaltige Sekrete, z.B. aus Wunden oder Auswurf |
| Verbreitung | tropische und subtropische Regionen mit geringen Hygienestandards und dichter Besiedlung, v.a. in Brasilien, Indien, Nepal, sudöstliches Afrika |
| Symptome | weiße Hautflecken (Lepra indeterminata), weiße oder gerötete Hautflecken mit Empfindungsstörungen (tuberkuloide Lepra oder Nervenlepra), Knoten und Geschwulste v.a. an Kopf, Händen und Füßen (lepromatöse Lepra) |
Würmer in den Augen und Ödeme an den Beinen – Filariose
Bei der Filariose handelt es sich um eine parasitäre Erkrankung, die durch verschiedene Fadenwurmarten (Filarien) ausgelöst wird. Die Larven werden durch infizierte Mücken und Bremsen (Zwischenwirt) auf den Menschen übertragen. Über das Blut wandern die Würmer, je nach Art, in verschiedene Körperregionen ein und vermehren sich dort. Bei der lymphatischen Filariose siedeln sich die Filarien hauptsächlich in den Lymphgefäßen der Beine an. Dort führen sie zu Entzündungen, Verstopfung der feinen Lymphbahnen und infolgedessen zu Ödemen bis hin zur Elephantiasis. Die seröse Filariose äußert sich nur selten durch Entzündungen der Organe im Brust- oder Bauchraum. Erst wenn die Würmer durch den Körper wandern, kommt es zu Beulen in der Haut oder Sehstörungen („Ugand eye worm“). Bei der subkutanen Filariose befallen die Filarien die Haut und das darunterliegende Gewebe. Bei Lao Loa, das durch Bremsen übertragen wird, führen die Ausscheidungen der Würmer und das zerstörte Gewebe zu einer Immunreaktion, die sich in juckenden, teils geröteten Beulen äußert („Calabar Beule“ oder „Kamerun Beule“). Die Bewegung des adulten Wurms, kann sogar unter der Haut beobachtet werden. Kommt er im Auge vor, wird diese Filarienart auch als „afrikanischer Augenwurm“ bezeichnet. Die Onchozerkose zeigt sich initial durch schmerzlose Knoten in der Haut, die mit Würmern gefüllt sind (Onchozerkom). Nach Absterben der Wümer kommt es zu einer überschießenden Immunreaktion mit starkem Juckreiz, Schmerzen, Verdickungen der Haut und Verlust der Pigmentierung. Im weiteren Verlauf kann die gesamte Haut betroffen sein. Bei der Sonderform der Onchozerkose, der sog. Flussblindheit, kommt es auch zu Entzündungsreaktionen im Auge, die mit irreversiblen Sehstörungen einhergeht. Die Diagnose einer Filariose erweist sich oft als schwierig, da es sich um eher unbekannte Krankheitserreger handelt. Steht die Diagnose und der Therapieplan, ist die Prognose, ausgenommen von irreversiblen Schäden, jedoch gut.
| Erreger | verschiedene Filarien (Fadenwürmer) |
| Übertragung | beim Stich von Mücken oder Bremsen |
| Verbreitung | tropische Länder in Südostasien, Afrika, Süd- und Mittelamerika |
| Symptome | Fieber, geschwollene Lymphknoten, Ödeme bis hin zur Elephantiasis (lymphatische Filariose), keine Beschwerden oder ggf. Entzündungen (seröse Filariose), juckende Beulen oder Sehstörungen (kutane Filariose) |
Juckreiz und Knötchen nach dem Sex – Es könnte Krätze (Skabies) sein
Bei der durch Milben verursachten Krätze, auch Skabies genannt, nisten sich die 0,1 bis 0,5 Millimeter großen Parasiten in die Haut ein und verursachen, nach zwei bis fünf Wochen, häufig großflächige Hautausschläge mit unangenehmen Pusteln und Bläschen. Es sind vor allem dünne Hautstellen betroffen, wie zwischen den Fingern oder an den Leisten. Die Krätze wird nicht nur beim Sex übertragen, sondern auch bei mangelnder Hygiene (gemeinsame Nutzung von Handtüchern/Kleidung) oder bei sehr engem Körperkontakt, daher kann man sich kaum vor einer Ansteckung schützen. Insbesondere junge Reisende sind betroffen: Jugendherbergen oder Hostels bergen wegen ihrer hohen Besucherzahlen und häufigen Bewohnerwechseln ein besonderes Übertragungsrisiko. Die Behandlung erfolgt durch Cremes, die die Parasiten abtötet. Die Skabies wird seit einigen Jahren auch in Deutschland wieder vermehrt diagnostiziert, wie ein Anstieg der Cremeverkäufe zeigt. Im Jahresverlauf zeigen die Graphen unterschiedliche Peaks in den Google Suchanfragen und einen deutlichen Anstieg der Verkaufszahlen (80 Prozent) ab August an. Diese Differenz ist mit der hohen medialen Präsenz der Hautkrankheit zu erklären, welche ihr nicht nur in den Sommermonaten zuteil wird.
Teilweise ist die Diagnosestellung hier etwas schwierig: „Eine besonders gute Hautpflege kann auch dem Profi die Diagnose erschweren. Wichtig ist daher, frühzeitig an die Möglichkeit der Erkrankung zu denken.“ – so der Hamburger Dermatologe Prof. Mensing.
| Erreger | Krätzmilbe Sarcoptes scabiei variatio hominis |
| Übertragung | vor allem durch engen Hautkontakt (z.B. Sex) |
| Verbreitung | weltweit verbreitet, in tropischen Ländern bis zu 15% der Bevölkerung betroffen |
| Symptome | kommaartige Milbengänge, Juckreiz und schuppige Entzündungen der Haut, vor allem zwischen den Fingern oder an den Leisten |
Hier finden Sie mehr zum Thema Krätze:
Starker Juckreiz auf dem Kinderkopf – Lausige Zeiten stehen an
Der Kopflausbefall ist die mit Abstand häufigste Parasitose im Kindesalter. Klassischerweise steigen die Fallzahlen ab August drastisch an (im August steigt der Verkauf von Anti-Kopflaus-Medikamenten um 50 Prozent). Die Kopflaus wird durch direkten Haar-zu-Haar Kontakt übertragen und kommt weltweit vor, in den Sommermonaten kann es tourismusbedingt erhöhte Fallzahlen in der Mittelmeerregion geben. Durch enges und intensives Spielen der Kinder ist die Vermehrung der Läuse stark begünstigt. Der starke Juckreiz auf der Kopfhaut ist ein typisches Symptom. Eine entsprechende Behandlung ist notwendig und mit den am Markt befindlichen Präparaten gut durchführbar. Kontaktpersonen sollten zudem dringend auch nach Läusen untersucht werden, um eine ständige Reinfektion zu vermeiden.
| Erreger | Pediculus humanus capitis |
| Übertragung | Haar-zu Haar-Kontakt, vor allem bei Kindern durch enges Spielen, gemeinsame Benutzung von Kopfkissen etc. |
| Verbreitung | weltweit verbreitet, nach den Sommerferien ein deutlicher Anstieg der Fallzahlen |
| Symptome | starker Juckreiz der Kopfhaut, sichtbare Nissen und Läuse in den Haaren |
Das Spielen mit Tieren im Urlaub kann unangenehme Folgen haben – Pilzinfektionen
Es sind häufig Kinder, die sich eine Ringelflechte – Tinea corporis – unabsichtlich einfangen. Vor allem beim Streicheln streunender Tiere besteht ein hohes Ansteckungsrisiko. Die Infektion zeigt sich in der Regel als ringförmige, schuppende und juckende Hautveränderung, die am ganzen Körper auftreten kann, aber bei Kindern häufig die Kopfhaut betrifft. Die Ringelflechte wird in den Sommer- und Wintermonaten vermehrt diagnostiziert, wenn viele Fernreisende aus der südlichen Hemisphäre heimkehren.
„Da man dem Tier den Befall nicht ansehen kann, ist vom Streicheln streunender Tieren abzuraten. Wenn die Infektion nach einem Urlaub auf dem Bauernhof auftritt, ist der Überträger zu ermitteln. Durch Anzucht des Erregers im Labor, ist dies leicht möglich.“ – Dermatologe Prof. Mempel aus Hamburg.
| Erreger | diverse Dermatophyten |
| Übertragung | Streicheln von befallenen Tieren, vor allem streunenden Katzen und Nagern |
| Verbreitung | subtropische Regionen mit Schwerpunkt im Mittelmeerraum und auf den Kanarischen Inseln |
| Symptome | ringförmige, schuppende und juckende Läsionen, bei Kindern kann der Kopf auch befallen sein |
Vorsicht bei Tattoos im Urlaub – eine schwere allergische Reaktion ist möglich
Die insbesondere in orientalischen Regionen beliebten Henna-Tattoos bergen ein hohes Risiko schwere allergische Reaktionen hervorzurufen. Der Grund ist die in der Farbe enthaltene chemische Zusatzstoff p-Phenylendiamin, der in Deutschland verboten ist, und die Farbe der Tätowierung intensiviert. Die Folgen sind schwerwiegende Hautausschläge und das krebserregende Risiko des Stoffes.
| Ursache | p-Phenylendiamin, eine in Deutschland verbotene Substanz als Beimischung zum Henna-Farbstoff |
| Verbreitung | Nordafrika, Türkei, weitere orientalisch geprägte Regionen in Asien und Indien |
| Symptome | schwere allergische Reaktionen mit Juckreiz, Entzündung im Bereich der Tätowierung zwei Wochen nach Aufbringung |
Eine Sonderform der Sonnenallergie – die Mallorca-Akne
Weit oben auf der Souvenir-Liste steht die Hautkrankheit “Mallorca-Akne”: Die sogenannte Mallorca-Akne betrifft vor allem Urlauber, die mit fetthaltigem Sonnenschutz lange Zeit intensiver Sonneneinstrahlung aussetzen. Stunden, manchmal auch Tage, nach dem Sonnenbad treten v.a. im Bereich der Schultern und der Brust extrem juckende Knötchen auf, die nur bei strikter Meidung der Sonne abheilen. Grund ist eine Reaktion zwischen den Fettanteilen der Creme und den UV-Strahlen.
| Ursache | intensive Sonneneinstrahlung auf fettig eingecremter Haut |
| Verbreitung | weltweit, Schwerpunkt in Regionen mit hoher UV-Strahlenbelastung, wie Südeuropa oder Nordafrika |
| Symptome | zwei Stunden bis drei Tage nach dem Sonnenbad juckende Knötchen vor allem im Bereich der Schultern und Brust |
Hier finden Sie mehr zum Thema Sonnenallergie:
Ein kleiner Tipp von Prof. Abeck: „Wenn ich Sonnenschutzmittel und Insektenabwehrmittel anwenden möchte, immer zuerst das Sonnenschutzpräparat auftragen und erst im Abstand von etwa 10 Minuten das Abwehrmittel! Ansonsten wird der Lichtschutzfaktor reduziert.“
Die meisten Infektionen stammen aus Asien und Südamerika
Eine Auswertung der Reiseziele der betroffenen Personen ergab, dass jeweils ein Drittel die Hautinfektion entweder in Asien oder Nord- und Südamerika erworben hatten. Dabei standen die Länder Thailand, Brasilien und Mexiko an der Spitze. Weitere 19 Prozent der Fälle ließen sich nach Afrika zurückverfolgen. Eine Ausnahme stellte die kutane Leishmaniose dar, die hauptsächlich in Spanien erworben wurde. Allerdings ist Spanien als beliebtestes Reiseziel der Deutschen in der Datenbank vermutlich überrepräsentiert. Diese vorgestellten Ergebnisse zusammen mit entsprechenden Leitlinien [z.B. 2, 3] sollen Hautärzten und Allgemeinmedizinern, die oft als erster Ansprechpartner dienen, helfen, entsprechende infektiöse Reisedermatosen richtig zu erkennen und zu behandeln.
„Das klinische Bild und die Reiseanamnese reichen in der Regel für eine sichere Diagnosestellung aus. Eine Blutuntersuchung zur Diagnosesicherung gibt es für die Urlaubsdermatosen nicht.“ – Prof. Babilas, Oberarzt für Dermatologie aus Regensburg.
Weitere Informationen und Hinweise zur Behandlung und Therapiemöglichkeiten finden Sie auf derma.plus.

