Zusammenfassung
Bei Vulgären Warzen handelt es sich um eine Infektionskrankheit, die durch menschliche Papillomaviren (HPV, Human-Papilloma-Virus) hervorgerufen wird. Es gibt über 150 verschiedene Arten von Warzen, aber die meisten sind für den Menschen irrelevant. Gerade im Kindesalter ist die spontane Abheilung der Warzen sehr wahrscheinlich. Die Warzen befinden sich ausschließlich in der obersten Hautschicht (Epidermis) und den Schleimhäuten.
Auf einen Blick
+ Auftreten Raucher und Diabetiker sind besonders gefährdet, Kinder erkranken viel häufiger als Erwachsene
+ Symptome Knötchen (Papeln) unterschiedlicher Größe mit schuppender, gefurchter Oberfläche
+ Einflussfaktoren Immunsystem, psychologische Faktoren spielen eine Rolle
+ Ansteckungsgefahr direkter Körperkontakt, kontaminierte Oberflächen und Gegenstände
Einführung
Warzen sind Hautveränderungen, die durch eine Infektion mit menschlichen Papillomaviren (HPV, Human-Papilloma-Virus) entstehen. Ihre Wirtszellen liegen ausschließlich in der obersten Hautschicht (Epidermis) und den Schleimhäuten. Es sind bisher über 150 HPV-Typen nachgewiesen worden; nur ein kleiner Teil dieser HPV-Typen ist für den Menschen als Erreger einer Virusinfektion relevant.
Das zelluläre Immunsystem ist für eine erfolgreiche Abheilung wichtig, was sich klinisch z.B. durch persistierende Warzen bei Patienten mit zellulärer Immunschwäche (z.B. nach Transplantation) und unter immunsuppressiver Therapie zeigt. Je nach Körperlokalisation zeigen sich Unterschiede hinsichtlich des klinischen Erscheinungsmusters. Mikroskopisch sind die Hautveränderungen durch eine reversible Hornhautvermehrung (Epithelhyperplasie) charakterisiert.
Insbesondere im Kindesalter ist die spontane Abheilungsrate sehr hoch, was auch bei der Behandlung zu berücksichtigen ist.
Ursachen und Auslöser
Eine Übertragung von Viruswarzen erfolgt meist über direkten Körperkontakt von Mensch zu Mensch, häufig aber auch durch Kontakt mit kontaminierten Fußböden/Untergründen oder Gegenständen (z.B. durch Barfußlaufen in Sporthallen, Schwimmbädern, gemeinsame Benutzung von Handtüchern etc.). Autoinokulationen („Selbstansteckungen“) sind häufig zu beobachten und immer dann besonders wahrscheinlich, wenn Warzen als Folge wiederholten Kratzens streifenförmig angeordnet sind.
Die Zeit zwischen Ansteckung und erster Ausprägung von Symptomen (Inkubationszeit) beträgt zwischen vier Wochen und mehreren Monaten und ist von verschiedenen Faktoren abhängig, in erster Linie von der Immunitätslage des Patienten. Weitere Faktoren, die eine Infektion begünstigen, sind kalte Hände und Füße, ein vermehrtes Schwitzen im Hand- und Fußbereich (Hyperhidrosis palmoplantaris), Ekzeme (z.B. Neurodermitis), wie auch bereits bestehende Hautinfektionen (z.B. eine Pilzinfektion (Tinea)).
Die Papillomaviren gelangen über kleinste Hautverletzungen an die unterste Schicht der Epidermis, dem Stratum basale. Nach entsprechender Infizierung der Zellen verursacht das HPV ein beschleunigtes Zellwachstum. Über die natürliche Abschilferung der Zellen werden Viruspartikel freigesetzt mit nachfolgender weiterer Ausbreitung der Infektion.
[accordion][accordion_item title=“derma.plus Expertenwissen: Zellabschilferung“]
Von Zellabschilferung spricht man, wenn die oberste Hautschicht im Rahmen der ständigen Erneuerung der Haut auf natürliche Art und Weise in kleinen Schüppchen abgestoßen wird.
[/accordion_item][/accordion]
Symptome und Diagnose
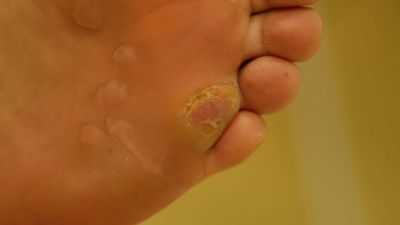
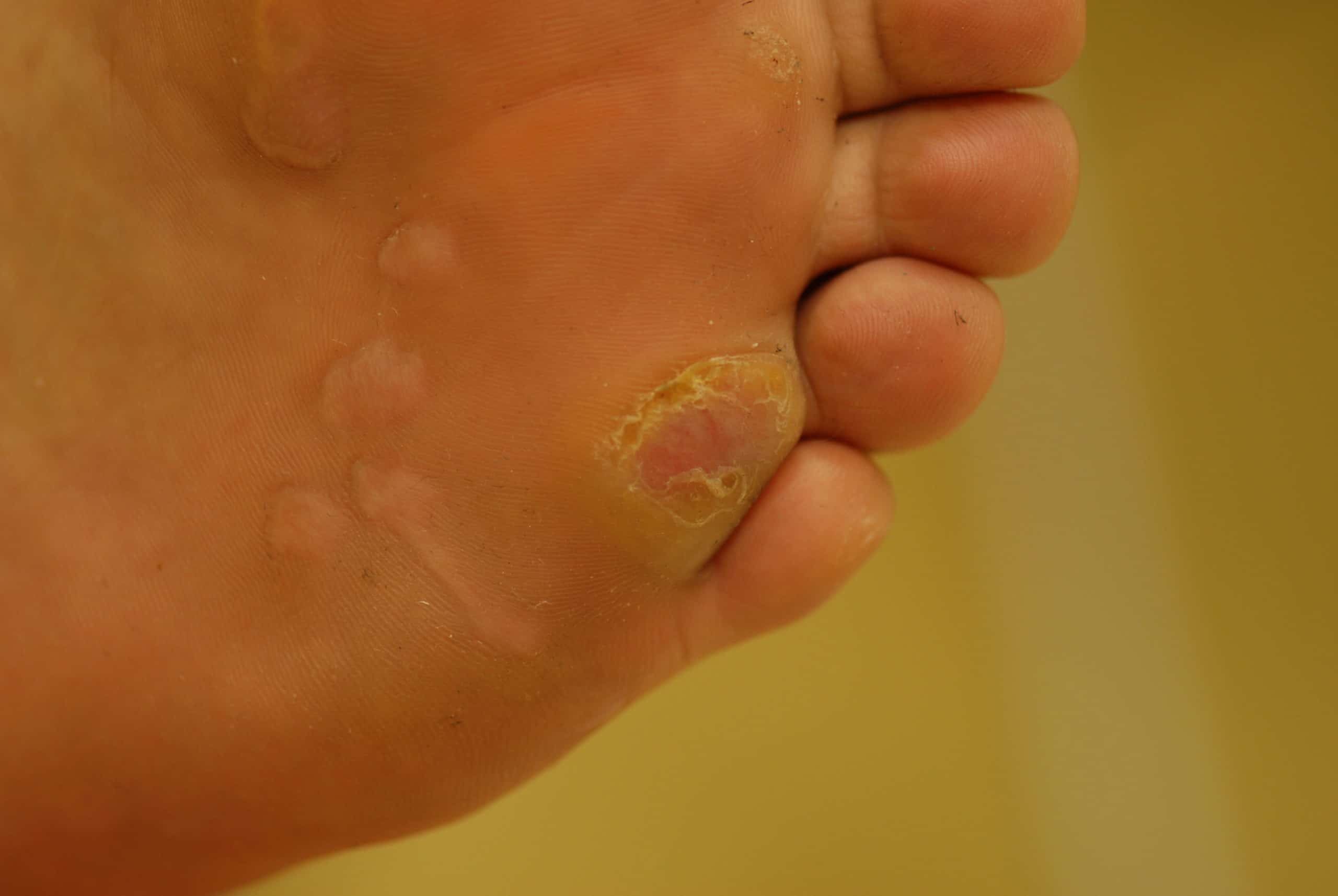
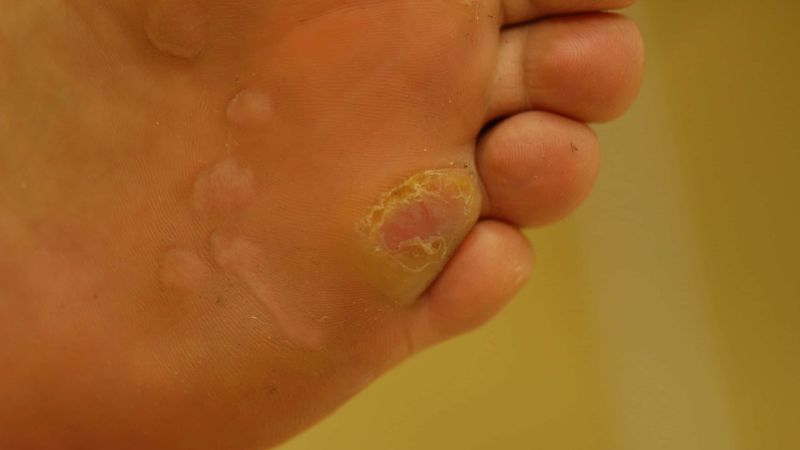
Klinisch imponieren Warzen als einzelne oder multipel auftretende Knötchen (Papeln) unterschiedlicher Größe mit schuppender, gefurchter Oberfläche. Typisch sind die schwarzen Punkte in den Hautveränderungen, die das klinische Korrelat der virusinduzierten Gefäßzerstörung in den Papillenspitzen darstellen.
Folgende klinische Typen werden unterschieden: Warzen im Bereich der Handrücken oder an übrigen Körperarealen. Hier zeigen sich die typischen Knoten unterschiedlicher Größe. Im Bereich der Füße können sich vulgäre Warzen in zwei klinischen Varianten manifestieren, als Mosaik- oder Dornwarzen (siehe Tabelle). Während Mosaikwarzen keine subjektiven Beschwerden bereiten, können diese bei den Dornwarzen teilweise sehr ausgeprägt sein; insbesondere bei Auftreten mehrerer Warzen können die Beschwerden aufgrund einer durch Schonhaltung bedingten Fehlstellung zu massiven orthopädischen Problemen führen.
Tabelle: Die unterschiedlichen klinischen Typen der Verrucae Vulgares
| Gesicht | Verrucae planae iuvenilis: eine Warzenform, v.a. bei Jugendlichen und jüngeren Erwachsenen, bei der es häufig zu einer massiven Aussaat flacher, rötlich-, gelblich- oder gräulichbrauner Knoten mit stumpfer Oberfläche kommt. |
| Hand (palmare Warzen) | Warzen im Bereich der Handinnenflächen. Gelegentlich imponieren Warzen auch als strichförmige Ausstülpungen (filiforme Warzen). |
| Fuß (plantare Warzen) | Beetartige Anordnung in Form der Mosaikwarzen oder als einzelner oder an mehreren Stellen zugleich auftretende Knoten in Form der Dornwarzen |
| Nagel | Warzen im Bereich des Nagelfalz (periunguale Warzen) und unter dem Nagel (subunguale Warzen) |
Gelegentlich imponieren Warzen auch als strichförmige Ausstülpungen (filiforme Warzen). Im Gesicht wird eine weitere klinische Besonderheit vulgärer Warzen v.a. bei Jugendlichen und jüngeren Erwachsenen beobachtet in Form der Verrucae planae iuvenilis. Hier kommt es häufig zu einer massiven Aussaat flacher, rötlich-, gelblich- oder graubrauner Knoten mit stumpfer Oberfläche.
Die häufigsten HPV-Typen vulgärer Warzen sind die Typen 1, 2, 4, 27 und 57. In Verrucae planae iuvenilis lassen sich v.a. die Typen 3 und 10 nachweisen. Der nachgewiesene HPV-Typ hat keinen Einfluss auf die Prognose oder das Ansprechen auf die Behandlung. Das Vorgehen bei vulgären Warzen hängt von verschiedenen Gesichtspunkten ab.
Therapie und Behandlung
Das Vorgehen bei vulgären Warzen hängt von verschiedenen Gesichtspunkten ab. Nachfolgende Tabelle fasst die wichtigsten Entscheidungspunkte zur Wahl der angemessenen Behandlung zusammen.
Tabelle: Grundsätzliche Überlegungen bei der Behandlung vulgärer Warzen
| Patientenalter | eine aktuelle prospektive Untersuchung bei holländischen Kindern im Alter von 4 und 12 Jahren fand palmoplantare Warzen bei einem Drittel der Kinder, wobei sich bei etwa 50% der Kinder die Warzen innerhalb eines Jahres spontan zurückbildeten (Bruggink et al.; 2013). Während Warzen bei Kindern häufig sind, fehlen entsprechende Daten für erwachsene Patienten. In dieser Altersgruppe ist eine spontane Abheilung deutlich seltener. |
| Immunstatus | eine spontane Abheilung ist bei geschwächtem Immunsystem deutlich erschwert. |
| Bestehensdauer | geringe Chancen auf spontane Abheilung falls länger als 2 Jahre bestehend. |
| Anzahl | bei einzeln auftretenden Warzen kann über eine aggressive Entfernung nachgedacht werden, um eine Ausbreitung der Infektion zu verhindern |
| Leidensdruck | physisch und/oder psychisch: Indikation für aktive Therapie |
Im Kindesalter kann bei fehlendem Leidensdruck vor dem Hintergrund der hohen Spontanheilungsrate die Nichtbehandlung eine echte Therapieoption sein. Dagegen ist von einer spontanen Abheilung der vulgären Warzen im Erwachsenenalter nicht auszugehen.
Eine einzelne (singuläre) Warze ist, wenn möglich, vollständig zu entfernen, da hierdurch eventuell eine weitere Ausbreitung verhindert werden kann. Eine Ausnahme stellt die operative Entfernung von Plantarwarzen (im Bereich der Fußsohle) dar: Da es hier zu einer die Bewegung einschränkenden Narbenbildung kommen kann, sollte eine operative Entfernung möglichst unterbleiben.
Falls Warzen Schmerzen auslösen, ist das primäre Therapieziel die Herstellung einer Schmerzfreiheit.
Jede Warzentherapie muss kritisch hinsichtlich einer möglichen therapiebedingten Narbenentwicklung beurteilt werden, da die spontane Abheilung von Warzen immer narbenlos erfolgt. Jegliche Therapieintervention bedingt die aktive Mitarbeit des Patienten.
Warzen – Verfügbare Therapieoptionen:
-
- Suggestivtherapie
- äußerliche Therapieverfahren:
- keratolytisch-mechanische Behandlung (Hornhautablösung) in Kombination mit verordnungspflichtigen Wirkstoffen
- Dithranol
- 5-Fluoruracil
-
- Laserbehandlung
- Operative Entfernung
- systemische Therapieverfahren:
- intraläsionale Immuntherapie
- HPV-spezifische Immuntherapie
- unterstützende therapeutische Maßnahmen zur Verbesserung individueller Risikofaktoren
Die Suggestivtherapie in Form des „Besprechens von Warzen“ ist bekannt und bei Leidensdruck im Kindesalter, v.a. bei 6- bis 12-jährigen Kindern ein sinnvolles Therapieverfahren. Im Praxisalltag hat sich das abendliche Ansprechen der Warzen (z.B. „ihr bösen Warzen haut jetzt ab, sonst schneidet euch der Doktor ab“) über sechs Wochen bewährt. Dies kann zusätzlich mit einer keratolytischen Behandlung kombiniert werden.
Die keratolytische Behandlung erfolgt mit Salicylsäure- oder Milchsäure-haltigen Präparaten, die über mehrere Wochen regelmäßig z.B. in Form von Salben appliziert werden. Zusätzlich empfiehlt sich das mechanische Abtragen der aufgeweichten Hornschicht, wobei hierfür Ringküretten sehr gut geeignet sind, da sie einfach zu führen sind und unnötige Verletzungen verhindern. Eventuell auftretende kleine Blutungen können durch Betupfen mit einem mit Policresulen (Albothyl®) getränkten Tupfer rasch zum Stillstand gebracht werden.
Bei Aufsuchen eines Hautarztes kann die keratolytisch-mechanische Behandlung ergänzt werden durch zusätzliche, verschreibungspflichtige Wirkstoffe wie Dithranol oder 5-Fluoruracil. Auch die Behandlung der Warzen mittels Kälte (Kryotherapie) wird noch sehr häufig durchgeführt, ihr therapeutischer Stellenwert ist jedoch sehr gering. Darüber hinaus kommen verschiedene off-label-Verfahren zur Anwendung, beispielsweise in Form der Lasertherapie (Farbstoff- und Erbium-Laser), wobei auch für diese Verfahren überzeugende klinische Studien zur Wirksamkeit fehlen.
Da die zelluläre Immunantwort im Rahmen der Abheilung eine zentrale Rolle spielt, sind Behandlungsverfahren, die eine immunologische Reaktion induzieren, von besonderem Interesse. Hierzu zählen die Injektion von bekannten Antigenen in die Warze und die Impfung mit der HPV-Vakzine.
Intraläsionale Antigeninjektion
Ein innovativer, auf die aktive Eliminierung der Warzen zielender Ansatz wird seit über 10 Jahren in den USA durchgeführt. Hohe Abheilungsraten zeigten sich nach wiederholter, direkt in die Warze applizierter Injektion unterschiedlicher, dem Immunsystem bereits bekannter Antigene (u.a. Candida-, Trichophyton- oder Mumpsantigen), wodurch eine die Warze zerstörende Immunreaktion auf die applizierten Substanzen ausgelöst wird (Johnson et al., 2001; Horn et al., 2005). Lange Zeit war diese Therapie in Deutschland nicht möglich, da die entsprechenden Antigene nicht zur Verfügung standen. Heute werden jedoch weltweit die Masern-Mumps-Röteln-Vakzine (z. B. Priorix®) als Antigen eingesetzt.
Das Behandlungsprotokoll sieht die Injektion von 0,3ml des Impfstoffes mit einer Insulinkanüle direkt in die Warze vor, wobei eine Vortestung zur Bestimmung der immunogenen Reaktion heute nicht mehr verlangt wird (Notfal et al., 2014). Da es sich um einen Lebendimpfstoff handelt, sollte die Anwendung nicht bei gleichzeitiger immunsuppressiver Therapie erfolgen.
Sind mehrere Warzen vorhanden, so behandelt man nur die größte. Da die Immunstimulation nicht auf den Applikationsort beschränkt ist, eignet sich dieses Verfahren besonders bei Vorhandensein multipler Warzen, auch an unterschiedlichen Körperarealen. Die Applikation erfolgt im 2-wöchigen Rhythmus bis zur vollständigen Abheilung, maximal jedoch 5 mal.
Die Abheilungsraten unter dieser Behandlung liegen bei 63%. Da die Schmerzen bei intraläsionaler Injektion nicht unerheblich sind, ist die Applikation einer schmerzlindernden Creme vor der Injektion (z.B. EMLA® Creme) zu überlegen. In Abhängigkeit des verwendeten Antigens treten gelegentlich Nebenwirkungen in Form leicht ausgeprägter grippeartiger Symptome (wie auch nach einer gewöhnlichen Impfung) auf.
Lesen Sie die spannenden Ergebnisse einer erst kürzlich veröffentlichten Studie zur Warzenbehandlung mit dem MMR-Impfstoff in unserem Journal.
HPV-spezifische Immuntherapie
Insbesondere die Behandlung mit dem quadrivalenten (gegen vier verschiedene HPV-Subtypen gerichteten) Impfstoff zur Verhinderung des Zervixkarzinoms ist ein sehr vielversprechender Therapieansatz.
Eine kasuistische Mitteilung im Journal of the American Academy of Dermatology schilderte die vollständige Abheilung therapierefraktärer Warzen bei einer 58-jährigen Patientin durch die Impfung mit der quadrivalenten HPV-Vakzine (Gardasil®), die die HPV-Typen 6,11, 16 und 18 enthält.
Die HPV-Vakzinierung führt im Kindesalter, wenn sie ab dem erlaubten frühestmöglichen Zeitpunkt durchgeführt wird, mit einer Wahrscheinlichkeit von über 90% zu einer vollständigen Abheilung aller vulgärer Warzen, auch wenn diese schon jahrelang bestanden haben. Dies gilt für Mädchen ebenso wie für Jungen. Leider werden die Kosten nur für Mädchen automatisch übernommen, obwohl die Ständige Impfkommission (StiKo) diese Impfung auch für die Jungen empfiehlt. Die Ansprechrate auf die Impfung nimmt mit zunehmenden Alter ab, ist jedoch auch eine Therapieoption für Erwachsene. Zur Unterstützung der Behandlung ist es sinnvoll, individuelle Provokationsfaktoren konsequent mitzubehandeln.
Tabelle: Individuelle Provokationsfaktoren von vulgären Warzen und Therapiemöglichkeiten
| Ekzeme (z.B. Neurodermitis) | konsequente anti-entzündliche Behandlung |
| Pilzinfektionen | konsequente anti-mykotische Behandlung |
| vermehrtes Schwitzen im Bereich der Hände und Füße | z.B. Leitungswasser-Iontophorese |
| kalte Hände bzw. Füße | warme Hand- und Fußbäder warme Wollsocken Kneipp-Wechselbäder |
Quellen und weiterführende Literatur
- Abeck D, Fölster-Holst R Quadrivalent human papillomavirus vaccination: a promising treatment for reclacitrant cutaneous warts in children. Acta Derm Venereol 2015;95:1017-1019
- Aldahan AS, Mlacker S, Shah et al Efficacy of intralesional immuntherapy for the treatment of warts: a review of the literature. Dermatol Ther 2016; im Druck
- Bruggink SC, Eckhof JA, Egberts PJ et al. Natural course of cutaneous warts among primary schoolchildren: a prospective cohort study. Ann Fam Med 2013;11:437-441
- Horn TD, Johnson SM, Helm RM, Roberson PK. Intralesional immunotherapy of warts with mumps, Candida, and Trichophyton skin test antigens: a single-blinded, randomized, and controlled trial. Arch Dermatol 2005;141:589-594
- Johnson SM, Roberson PK, Horn TD. Intralesional injection of mumps or Candida skin test antigens: a novel immunotherapy for warts. Arch Dermatol 2001;137:451-455
- Kwok CS, Gibbs S, Bennett C, Holland R, Abbott R Topical treatment for cutaneous warts. Cochrane Database Syst Rev 2012 Sept 12; 9:CD001781
- Nofal A, Nofal E, Yosef A, Nofal H. Treatment of recalcitrant warts with intralesional measles, mumps, and rubella vaccine: a promising approach. Intern J Dermatol 2015;54:667-671