Zusammenfassung
Das seborrhoische Ekzem ist ein nicht ansteckender, entzündlicher, in der Regel chronisch-rezidivierender Hautausschlag. Klinisch finden sich die Hautveränderungen alleine oder auch kombiniert am Kopf, den zentralen Gesichtspartien und im Brustbereich. Es entsteht durch ein Zusammenspiel von veränderter Talgproduktion, geschädigter Hautbarriere und dem vermehrten Wachstum von Hautpilzen. Das seborrhoische Ekzem ist nicht heilbar, kann aber mit einer Kombination aus entzündungshemmenden und Pilz-bekämpfenden Medikamenten wirksam behandelt werden.
Auf einen Blick
+ Auftreten vor allem bei Neugeborenen bis zum Alter von drei Monaten, in der Pubertät und zwischen dem 40.- 60. Lebensjahr, Männer etwas häufiger betroffen als Frauen
+ Symptome entzündlicher Hautausschlag (Erythem) mit talgigen, gelblichen Schuppen im Bereich des Gesichts und der Kopfhaut mit oder ohne Juckreiz
+ Einflussfaktoren vermehrte Aktivität der Talgdrüsen, Störung der Hautbarriere, Wachstum von Malassezia-Hautpilzen
+ Ansteckungsgefahr keine
+ Therapieempfehlung seborrhoisches Ekzem
Einführung
Als seborrhoisches Ekzem oder seborrhoische Dermatitis bezeichnet man einen chronisch-entzündlichen Hautausschlag (Erythem) mit Schuppung, der hauptsächlich auf der Kopfhaut und im Gesicht auftritt. Bei Neugeborenen spricht man auch von Kopfgneis, nicht zu verwechseln mit Milchschorf, der ein Vorbote des atopischen Ekzems sein kann. Das seborrhoische Ekzem bricht oft bereits im Alter von weniger als drei Monaten aus und heilt dann bis zum sechsten bis neunten Lebensmonat von alleine ab.
Daneben tritt die seborrhoische Dermatitis bevorzugt in der Pubertät und um das vierte Lebensjahrzehnt auf. Bei Erwachsenen erkranken zwischen 1-3% der Gesamtbevölkerung, wobei Männer etwas häufiger betroffen sind als Frauen.
Bei Patienten mit einer Immunschwäche steigt der Anteil der Erkrankten auf 30-80%.
Eine Sonderform sind die Kopfschuppen, unter denen bis zu 50% der Weltbevölkerung leiden, womit das seborrhoische Ekzem zu den häufigsten Hautkrankheiten überhaupt gehört. Die seborrhoische Dermatitis ist weder ansteckend, noch gesundheitsgefährdend, bereitet häufig keine oder nur sehr geringe Beschwerden in Form von Juckreiz, kann jedoch eine sehr große psychische Belastung für die Patienten sein.
Ursachen und Auslöser
Die genauen Ursachen für das seborrhoische Exzem sind bislang ungeklärt. Bekannt ist jedoch, dass ein Zusammenspiel verschiedener Faktoren auslösend für die Erkrankung sind.
Der Begriff „seborrhoisch“ bedeutet „die gesteigerte Talgproduktion betreffend“ und verweist auf eine ursächliche Beteiligung der Talgdrüsen. Daneben spielen Hautpilze der normalen Hautflora eine Rolle. Schädigungen der Hautbarriere sowie eine Fehlregulation des Immunsystems (beide Faktoren können genetisch bedingt sein) beeinflussen die Krankheitsentstehung ebenfalls.
Aktivität der Talgdrüsen
Die gesamte Hautoberfläche mit Ausnahme der Hand- und Fußinnenflächen enthält Talgdrüsen, die hormonell gesteuert Talg produzieren und nach außen abgeben. Der Talg enthält Fette und schützt die Haut dadurch vor Austrocknung. Die höchste Talgproduktion zeigt die Haut des Gesichts, der Kopfhaut und der Brust. Eine erste Aktivierung der Talgdrüsen beim Neugeborenen erfolgt unter dem Einfluss von männlichen Geschlechtshormonen der Mutter, zu einer weiteren Aktivierung kommt es in der Pubertät. Im Alter nimmt die Talgproduktion dagegen ab, was dazu führt, dass die Haut trockener und empfindlicher wird. Die Tatsache, dass das seborrhoische Ekzem in den Lebensabschnitten, in denen die Talgdrüsenaktivität am höchsten ist, am häufigsten auftritt, lässt einen Zusammenhang zwischen der produzierten Talgmenge und der seborrhoischen Dermatitis vermuten. Allerdings besteht zwischen Auftreten sowie Schweregrad der Erkrankung und der Menge an produziertem Talg kein eindeutiger Zusammenhang, so dass Betroffene eine normale Talgproduktion ausweisen können und vermehrte Talgproduktion nicht zwangsläufig zur Entstehung eines seborrhoischen Ekzems führen muss. Auch die Zusammensetzung des Talgs scheint eine Rolle zu spielen, vermutlich indem bestimmte Bestandteile das Wachstum von Hautpilzen der Gattung Malassezia fördern.
Wachstum von Hautpilzen
Malassezia-Pilze gehören zur normalen Hautflora und kommen somit bei allen Menschen vor. Sie ernähren sich von Fetten und finden sich entsprechend vor allem in Bereichen mit starker Talgproduktion. Mit Hilfe eines Enzyms können die Pilze Hautfette abbauen, wobei Fettsäuren wie Öl- und Arachidonsäure frei gesetzt werden. Diese beeinflussen die hornbildenden Zellen, die fest miteinander verbunden sind und dadurch die Hautbarriere bilden. Gleichzeitig können die Fettsäuren Immunantworten auslösen, die zu Entzündungen führen. Eine hohe Anzahl an Malassezia-Pilzen korreliert mit dem Auftreten und dem Schweregrad der seborrhoische Dermatitis. Allerdings scheint zusätzlich die individuelle Reaktion auf den Pilz und seine Stoffwechselprodukte entscheidend für ein Entstehen des seborrhoischen Ekzems zu sein. So führte das experimentelle Auftragen von Ölsäure auf die Kopfhaut nur bei Patienten zu einer Hautreaktion, die unter Kopfschuppen leiden. Dies deutet daraufhin, dass vor allem individuelle Unterschiede in der Funktion der Hautbarriere über eine Entwicklung der Krankheit mitentscheiden. Außerdem weisen Patienten, die am seborrhoischen Ekzem leiden, im Talg oft einen erhöhten Anteil an Fettsäuren auf, die das Wachstum von Malassezia begünstigen. Anders als bei der Pigmentstörung Pityriasis versicolor, die durch Malassezia ausgelöst wird, weisen die Hefepilze beim seborrhoischen Ekzem aber nicht die pathologische Wuchsform mit Pilzfäden (Myzel) auf.
Individuelle Anfälligkeit
Die Hautbarriere wird durch die oberste Schicht der Oberhaut (Epidermis) gebildet. Hier befinden sich aus hornbildenden Zellen (Keratinozyten) hervorgegangene Hornzellen (Korneozyten), die von Fetten umgeben und fest miteinander verbunden sind. Veränderungen in der Zusammensetzung der Fette oder in der Entwicklung der Hornzellen schädigen die Hautbarriere, was zum Verlust von Wasser über die Haut führt und die Aufnahme von schädlichen Stoffen aus der Umwelt ermöglicht. So können bei Menschen mit einer gestörten Hautbarriere Stoffwechselprodukte der Malassezia-Pilze wie Ölsäure in tiefere Hautschichten gelangen und dort Entzündungen auslösen. Die Tatsache, dass immungeschwächte Menschen häufiger am seborrhoischen Ekzem erkranken, deutet auf eine Beteiligung des Immunsystems hin. Hier sind noch viele Fragen offen, aber wahrscheinlich reagiert das Immunsystem anfälliger Personen vermehrt auf die von den Pilzen freigesetzten Stoffwechselprodukte. Bei Versuchen mit Mäusen wurden verschiedene Gene gefunden, die im Zusammenhang mit einem Ausbruch des seborrhoischen Ekzems stehen. Die Forschung steht hier noch am Anfang, aber es scheint sich vor allem um Gene zu handeln, die für eine intakte Hautbarriere wichtig sind. Zudem scheint es einen Zusammenhang zwischen neurologischen Störungen wie Morbus Parkinson oder Hirnschäden und einem Auftreten der seborrhoischen Dermatitis zu geben, der wohl in einer gestörte Talgsekretion bei den Betroffenen liegt. Depressionen, emotionaler Stress, ein Mangel an bestimmten Spurenelementen (Zink) und den Vitaminen B2, B3 und B6, Medikamenteneinnahme und manche Erkrankungen wie das Down Syndrom korrelieren ebenfalls mit einem Auftreten des seborrhoischen Ekzems.
Insgesamt scheint eine gestörte Talgproduktion das Wachstum von Malassezia zu fördern, deren Stoffwechselprodukte dann durch die gestörte Hautbarriere in tiefere Hautschichten eindringen. Hier lösen sie Entzündungen aus, die Juckreiz erzeugen. Kratzen schädigt die Hautbarriere weiter, wodurch ein Teufelskreis entsteht, der durch medikamentöse Behandlung unterbrochen werden sollte.
Symptome und Krankheitsverlauf
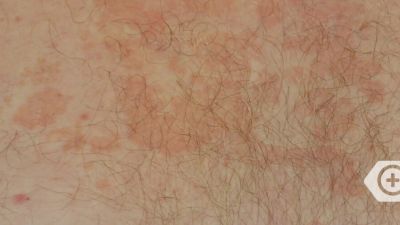
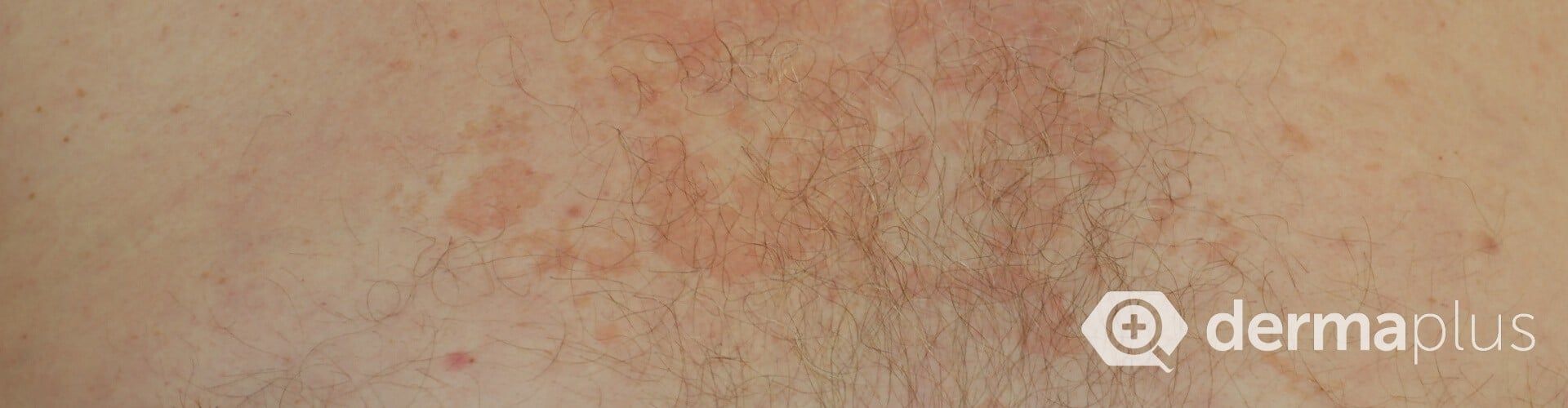
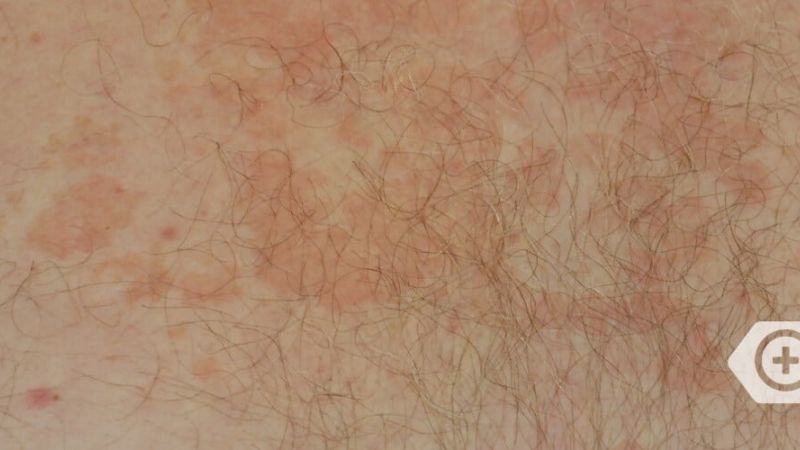
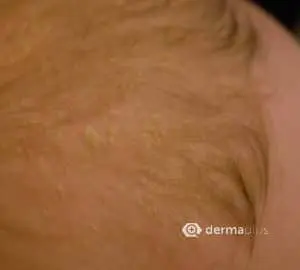
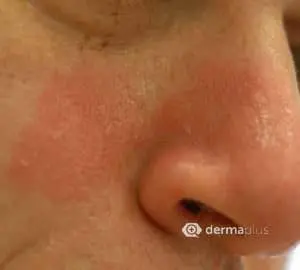
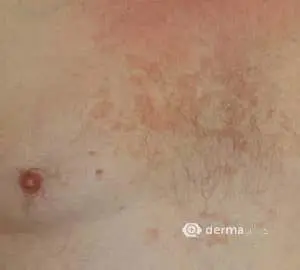
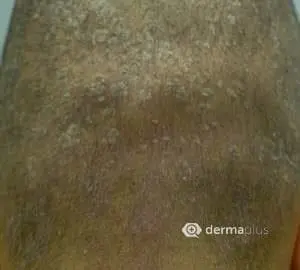
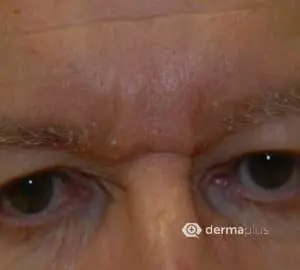
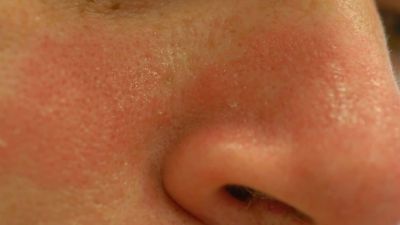
Das seborrhoisches Ekzem äußert sich in der Regel mit einem rötlichen Hautausschlag und fettig-talgigen, gelblichen Schuppen. Betroffen sind vor allem Bereiche mit starker Talgproduktion wie die behaarte Kopfhaut, die Haut um die Ohren und die Augen mit Augenlidern und Augenbrauen, die Nase, das Kinn, sowie die Brust. Seltener können die Ausschläge einer seborrhoische Dermatitis auch in den Achselhöhlen und der Leistengegend auftreten. Betroffene Hautbereiche verteilen sich meist symmetrisch auf beide Körperseiten. Juckreiz kann teilweise ausgeprägt vorhanden sein, aber auch fehlen. Eine Sonderform ist der Kopfgneis, der bei Neugeborenen auftritt. Auch können bei Kindern zusätzliche Bereiche des Körpers, bevorzugt die Hautfalten und der Windelbereich betroffen sein. In der Regel verschwinden die Beschwerden bei Kindern aber auch ohne Behandlung mit der Zeit wieder. Bei Erwachsenen dagegen handelt es sich beim seborrhoischen Ekzem um eine chronische oder immer wiederkehrende Krankheit. Stress und Schlafentzug verstärkt ebenso wie Kälte die Beschwerden, während Wärme und der Kontakt zur Sonne oft zu einer Verbesserung führt. Eine häufige Komplikation sind sekundäre, bakterielle Infektionen der geschädigten Hautbereiche.
Diagnose und Differentialdiagnose
Die seborrhoische Dermatitis wird in erster Linie klinisch diagnostiziert, d.h. durch eine eingehende Untersuchung durch den Hautarzt. Es gibt keine sinnvollen Laboruntersuchungen zur Diagnosesicherung.
Das seborrhoische Ekzem im Säuglingsalter ist von der atopischen Dermatitis (Neurodermitis) abzugrenzen. Beim atopischen Ekzem treten durch Juckreiz und Kratzen bedingte Substanzdefekte der Haut (Exkoriationen) auf, und es zeigt sich ein flächiger Ausschlag vor allem im Wangen- und Augenlidbereich. Das seborrhoische Ekzem juckt hingegen nicht zwangsläufig. Auch der Zeitpunkt des Auftretens ist unterschiedlich. Während das seborrhoische Ekzem bereits in den ersten Lebenswochen auftreten kann, manifestiert sich die Neurodermitis eher erst ab dem dritten oder vierten Lebensmonat.
Im Erwachsenenalter ist das seborrhoische Ekzem ist vor allem von der Schuppenflechte (Psoriasis), von der atopischen Dermatitis (Neurodermitis), und der Schmetterlingsflechte (systemischer Lupus erythematodes), einer Autoimmunerkrankung, abzugrenzen (s. Tabelle).
| Differentialdiagnose | Abgrenzungskriterien zum seborrhoischen Ekzem |
|---|---|
| Psoriasis (Schuppenflechte) | bei der Psoriasis auch häufig Befall der Streckseiten der Extremitäten, der Nägel und des Genitalbereichs |
| atopische Dermatitis | beim atopischen Ekzem in der Regel ausgeprägter Juckreiz, auch Befall der Beugen, auch häufig zusätzlich Heuschnupfen und/oder Asthma |
| systemischer Lupus erythematodes | akuter Auftretensbeginn, reduziertes Allgemeinbefinden, im Blut Nachweis von gegen körpereigene Strukturen gerichteter Antikörper (Autoantikörpern wie bspw. Antinukleäre Antikörper und/oder Antikörper gegen die DNA) |
Therapie und Behandlung
Eine Heilung des seborrhoischen Ekzems ist nicht möglich, aber die Therapie kann eine Beschwerdefreiheit erreichen. Allerdings sind bei Erwachsenen Rückfälle die Regel, weshalb die Therapie konsequent fortgesetzt werden muss. Die seborrhoische Dermatitis im Säuglingsalter bedarf hingegen oft keiner medikamentösen Behandlung nötig. Hartnäckige Schuppen lassen sich innerhalb von Minuten mit Hilfe von Babybene® Antischuppengel effektiv und schonend ablösen. Das Oleogel wirkt über eine Kombination verschiedener Öle wie Macadamioöl, Olivenöl und Jojobaöl.
Seborrhoische Dermatitis – Topische Therapien
Die zwei Säulen der äußerlichen (topischen) Therapie sind antientzündliche und antimykotische Wirkstoffe, die auch miteinander kombiniert werden können.
Antimykotische Wirkstoffe
Topische Antimykotika, die das Wachstum von Malassezia hemmen, sind zur Behandlung des seborrhoischen Ekzems die Therapie der ersten Wahl. Sie werden im Gesicht zweimal täglich angewendet. Im Kopfbereich kommen Shampoos zum Einsatz, die zunächst täglich, nach Abheilung zur Vorbeugung zweimal wöchentlich über Monate weiterverwendet werden können. Dabei sollten die Shampoos mindestens fünf Minuten auf die Kopfhaut einwirken. Für die Langzeitanwendung stehen die Wirkstoffe Ketoconazol und Ciclopirox zur Verfügung, die beide die Zellmembran der Pilze schädigen. Ketoconazol und verwandte Wirkstoffe wie Bifonazol und Miconazol verhindern die Produktion von Ergosterol, das für die Funktionsfähigkeit der Pilz-Zellmembran wichtig ist. Weitere freiverkäufliche Shampoos, die das Wachstum von Pilzen hemmen, enthalten Seleniumsulfid, Zinkpyrithion, Teebaumöl oder Kohleteer. Letzteres wirkt gleichzeitig antimykotisch und antientzündlich.
Antientzündliche Wirkstoffe
Als entzündungshemmende Medikamente können Corticosteroide wie Hydrocortison, Prednicarbat oder Betamethason sowie Calcineurin-Inhibitoren eingesetzt werden. Im Gesicht sind letztere zu bevorzugen, da Corticosteroide zu einer Atrophie (Ausdünnung) der Haut führen können.
Mittel der Wahl sind Pimecrolimus und Tacrolimus, die auch nach dem Abklingen der Symptome eingesetzt werden können, um Rückfälle zu verhindern.
Im Kopfbereich lassen sich dagegen auch steroidhaltige Produkte problemlos und langfristig verwenden, die als Shampoo oder Schaum aufgetragen werden.
Eine entzündungshemmende Wirkung haben auch Lithiumsalze wie Lithiumgluconat und Lithiumsuccinat. Sie irritieren aber häufig stark.
Keratolytische Wirkstoffe
Topische verabreichte keratolytische Wirkstoffe wie Harnstoff, Propylenglycol und Milchsäure wirken auf die oberste Schicht der Oberhaut. Sie helfen abgestorbene Zellen aus der Hornschicht zu entfernen, haben also hautschälende Wirkung. Gleichzeitig hemmen sie das Wachstum von Bakterien und Pilzen. Bei täglicher Verwendung für vier Wochen zeigte sich bei ihrem Einsatz in einer placebokontrollierten Studie eine deutliche Verbesserung hinsichtlich Hautrötung und Schuppung.
Seborrhoische Dermatitis – Weitere Therapieoptionen
Systemische Therapien in Form der Einnahme von Tabletten können bei schweren Krankheitsfällen mit verschiedenen Antimykotika aus der Gruppe der Azole (Fluconazol, Itraconazol) durchgeführt werden. Auch eine Phototherapie mit UV-B-Strahlung kann in Erwägung gezogen werden. Für beide Therapieoptionen fehlen jedoch größere klinische Studien.
| Wirkstoff | Darreichung | ||
|---|---|---|---|
| antimykotisch | Ketoconazol Cicloprirox Ciclopiroxolamin | 2%-Creme oder Shampoo 1,5%-Creme oder Shampoo |
|
| frei verkäufliche Shampoos | Seleniumsulfid Zinkpyrithion Kohleteer Teebaumöl | ||
| antientzündlich | Steroide | ||
| Calcineurin-Inhibitoren | Hydrocortisonbutyrat | CreSa (Kopf) | |
| andere | Mometasonfuroat Pimecrolimus Tacrolimus Lithiumsalze | Emulsion (Kopf) 1%-Creme 0,1%-Salbe |
|
| keratolytisch | Harnstoff Propylenglycol Milchsäure |
Prävention und Vorbeugung
Eine Prävention des seborrhoischen Ekzems ist nicht möglich.
Therapieempfehlungen der derma.plus Experten
Zur Eigentherapie sind kelual DS Shampoo bei Befall der Kopfhaut und kelual DS Creme für Hautveränderungen im Gesicht und im Brustbereich die Therapeutika der ersten Wahl. Sie können zeitlich unbefristet zur Anwendung gelangen.
Reicht die gegen die Hautpilze gerichtete Behandlung zur Erzielung einer Erscheinungsfreiheit nicht aus, ist das nachfolgende Behandlungskonzept im Praxisalltag bewährt:
Zusätzlich zur Verwendung von Kelual DS Shampoo und Creme (diese morgens applizieren):
1. Bei Behandlung der Kopfhaut:
An ein oder zwei Abenden der Woche über Nacht eine Emulsion mit Kortison und zusätzlicher pflegender Wirkung – Hydrokortisonbutyrat (Alfason® Crelo) oder Mometasonfuroat (Monvo® Emulsion), beide verschreibungspfichtig, auftragen
2. Bei der Behandlung der Hautveränderungen im Gesicht oder an der Brust:
Einmal täglich am Abend Pimecrolimus (Elidel Creme) auftragen.
Quellen und weiterführende Literatur
- Borda L, Wikramanayake TC Seborrheic dermatitis and dandruff: a comprehensive review. J Clin Investig Dermatol 2015 Dec, 3(2)
- Clark GW, Pope SM, Jaboori KA Diagnosis and treatment of seborrheic dermatitis. Am Fam Physician 2015; 91:185-.190
- Dessinioti C, Katsambas A Seborrheic dermatitis: etiology, risk factors, and treatments: facts and controversies. Clin Dermatol 2013;31:24-34
- Kim HO, Yang YS, Ko HC et et al Maintenance therapy of facial seborrheic dermatitis with 0.1% tacrolimus ointment. Ann Dermatol. 2015;27:523-530