Zusammenfassung
In diesem Artikel fassen wir aktuelle Studien und Erkenntnisse zu den Behandlungs- und Therapiemöglichkeiten von Schuppenflechte zusammen. Unter anderem werden Studien zusammengefasst, die Zusammenhänge zwischen Linderung der Psoriasis und Gewichtsabnahme und der Entfernung der Gaumenmandeln untersuchen. Desweiteren wird eine Studie vorgestellt, die die Wirkung des Medikaments Methotrexat erforscht. Derma.plus fasst außerdem die Aktualisierungen der S3-Leitlinie zur systematischen Behandlung von Psoriasis zusammen.
Auf einen Blick
+ Gewichtsreduktion kann entzündungsauslösende Zytokine reduzieren und die Krankheitsintensität verbessern
+ Methotrexat Injektion wirkt hauptsächlich durch eine Modulation des Immunsystems, wodurch entzündungsfördernde Botenstoffe reduziert werden
+ Eine chirurgische Entfernung der Gaumenmandeln kann helfen, die Zahl an gegen Keratin gerichteten Immunzellen und folglich auch die Symptome der Schuppenflechte zu reduzieren
+ Aktualisierte S3-Leitlinie: Die Europäische Arzneimittel-Agentur (EMA) hat drei neue Wirkstoffe für die Systemtherapie der Schuppenflechte zugelassen
Abnehmen bei Psoriasis
Neue Studie zeigt wie wichtig Abnehmen bei übergewichtigen Psoriasis-Patienten ist
Übergewicht hat einen negativen Einfluss auf den Krankheitsverlauf der Schuppenflechte (Psoriasis), dies ist unter Dermatologen keine neue Erkenntnis. Jetzt hat eine großangelegte Meta-Studie erstmals die positiven Effekte einer Reduktion des Übergewichts auf den Krankheitsverlauf der Schuppenflechte qualitativ und quantitativ nachweisen können. Dabei wurde einerseits die Gewichtsabnahme durch eine Ernährungsumstellung (diätisch) und andererseits die Gewichtsreduktion durch sportliche Betätigung bei übergewichtigen Psoriasis-Patienten betrachtet.
Die Studie wurde kürzlich unter dem Originaltitel „Effect of lifestyle weight loss intervention on disease severity in patients with psoriasis: a systematic review and meta-analysis.” im Journal of Obesity veröffentlicht. Die Studie hat die verfügbare Literatur zu dem Thema analysiert und kritisch bewertet und die Korrelation zwischen dem Krankheitsverlauf und einer Reduktion des Übergewichts der Patienten quantifiziert und ausgewertet.
Grundlage für die Auswertung war der PASI-Score.
PASI steht als Akronym für Psoriasis Area and Severity Index, auf Deutsch also der Index für Schwere und Ausdehnung der Schuppenflechte. Dieses Bewertungssystem vergibt entsprechende Punkte für die Schwere des Krankheitsverlaufs. Die höchste Punktzahl ist 72 und beschreibt besonders schwere Erkrankungen der Schuppenflechte. Aber bereits bei einer Punktzahl über 10 liegt ein mittelschwerer bis schwerer Erkrankungsfall vor.
Vor der Studie war bereits bekannt, dass Übergewicht einen negativen Einfluss auf den Krankheitsverlauf der Schuppenflechte haben kann. Es war bekannt, dass Übergewicht und Fettleibigkeit (Adipositas) signifikante Risikofaktoren für das Auftreten einer Psoriasis sind und dass sie sich negativ auf die Schwere der Psoriasis auswirken. Außerdem sind Psoriasis-Patienten überdurchschnittlich oft übergewichtig.
Dass Sport positive Effekte auf den Krankheitsverlauf bei Psoriasis-Patienten hat, wurde beispielsweise in einer 2013 im Journal of Dermatology erschienen Studie indiziert. Damals untersuchten die Wissenschaftler 300 übergewichtige oder adipöse Personen, die an einer mittleren oder schweren chronischen Schuppenflechte litten und bei denen sich die Beschwerden nach einem Monat medikamentöser Behandlung nicht verbessert hatten. Auch hier konnte der PASI-Score durch ein 20-wöchiges Sport- und Ernährungsprogramm bei den Teilnehmern um 48% gesenkt werden.
Wie lässt sich eine Verbesserung der Schuppenflechte erklären?
Die Autoren konnten zeigen, dass eine diätetische Gewichtsreduktion die Schwere der Psoriasis reduziert: der PASI nahm durchschnittlich um den Faktor 2,5 ab beim Vergleich mit der Kontrollgruppe.
Auch zeigten die Daten, dass eine Gewichtsreduktion zu einer deutliche Verbesserung der Ansprechens auf eine Behandlung führt: eine Abheilung von 75% der Hautveränderungen erzielten Patienten, die eine diätetische und durch Sport herbeigeführte Gewichtsreduktion kombiniert haben.
Das viszerale Fettgewebe (Bauchfett) bildet verschiedene entzündungsauslösende Wirkstoffe wie den Tumor-Nekrose-Faktor-alpha, Interleukin-6 und Leptin. Diese Adipokine sind bei Psoriasis-Patienten erhöht. Gewichtsabnahme und die hiermit einhergehende Reduktion an Fettgewebe kann zu einer Verringerung der entzündungsfördernden Zytokine führen und somit zu einer Verbesserung der Krankheitsintensität.
Methotrexat gegen Schuppenflechte
Ein Beitrag von Frau Dr. rer. nat. Larissa Tetsch
Methotrexat ist ein häufig verwendeter Wirkstoff für die systemische Therapie der chronisch-entzündlichen Schuppenflechte (Psoriasis). Eine placebokontrollierte klinische Studie zeigt nun, dass subkutane Injektionen eine Alternative zur oralen Gabe des Wirkstoffs darstellen, und dabei vor allem eine bessere Langzeitwirkung bei tolerierbaren Nebenwirkungen aufweisen.
Die Schuppenflechte (Psoriasis) ist eine chronische Entzündungserkrankung der Haut, deren Ursache noch unbekannt ist. Sie ist gekennzeichnet durch die Bildung von klar begrenzten, geröteten Hautbereichen (Erytheme) mit silbrig-weiß glänzenden Schuppen, die durch die vermehrte Bildung von keratinbildenden Hautzellen (Keratinozyten) entstehen.
Zur systemischen Therapie von schweren Formen der Schuppenflechte wird seit über 50 Jahren der Wirkstoff Methotrexat eingesetzt. Durch seine strukturelle Ähnlichkeit zu Folsäure (Vitamin B9) verdrängt Methotrexat das Vitamin aus der Bindetasche des Enzyms Dihydrofolat-Reduktase (DHFR) und hemmt dadurch deren Aktivität. Diese wird zur Herstellung von Bausteinen der Erbsubstanz DNA und somit für die Vermehrung von Zellen benötigt. In hohen Dosen wird Methotrexat deshalb als Chemotherapeutikum in der Krebstherapie eingesetzt, während niedrige Dosen bei der Behandlung verschiedener entzündlicher Krankheiten wie der Schuppenflechte zum Einsatz kommen. Hier sind allerdings noch Fragen hinsichtlich Wirkmechanismus, optimaler Dosierung, Verabreichungsmethode und Nebenwirkungsprofil offen.
Die Studie
In einer internationalen, einjährigen, klinischen Studie der Phase 3, an der 16 Behandlungszentren in Deutschland, Frankreich und Großbritannien beteiligt waren, wurden nun Wirksamkeit und Verträglichkeit von subkutanen Methotrexat-Injektionen an Patienten mit mittelschwerer bis schwerer Schuppenflechte im Vergleich zu einer wirkstofffreien Substanz (Placebo) untersucht. Keiner der Patienten war zuvor mit Methotrexat behandelt worden. Ziel der Studie war die Reduktion der Krankheitssymptome um 75%, die anhand des Psoriasis Area and Severity Index (PASI) quantifiziert wurden. Dieser Index beschreibt den Befallsgrad des Körpers sowie die Schwere der Rötung, der Hautverdickung und der Schuppung. Zusätzlich wurden im Verlauf der Therapie Hautbiopsien untersucht, um den Wirkmechanismus von Methotrexat aufzuklären.
Durchführung der Studie
Insgesamt nahmen 120 Patienten an der Studie teil, von denen zufallsgesteuert 91 der Testgruppe (Gabe von Methotrexat) und 29 der Kontrollgruppe (Gabe des Placebos) zugeordnet wurden. Die ersten 16 Wochen erfolgte die Studie doppelblind, d. h. weder Patienten noch behandelnde Ärzte wussten, welcher Gruppe die Patienten angehörten. Letztere erhielten einmal wöchentlich eine Injektion mit 17,5 mg Methotrexat oder dem Placebo. Zusätzlich erhielt jeder Patient 5 mg Folsäure, um die Nebenwirkungen der Methotrexatgabe zu mildern. Nach 16 Wochen wurde die Doppelverblindung aufgehoben und alle Patienten erhielten Methotrexat in einer Dosis von 17,5 mg. Schlug die Therapie nicht ausreichend an, konnte die Dosierung zu verschiedenen Zeitpunkten auf 22,5 mg hochgesetzt werden. Insgesamt handelt es sich damit um die erste doppeltblinde, randomisierte (zufallsgesteuerte), placebokontrollierte Studie zur Behandlung von Psoriasis-Patienten mit subkutanten Methotrexat-Injektionen, bei der zudem eine höhere Anfangsdosis des Wirkstoffs verwendet wurde als in bisherigen Studien.
Ergebnisse der Studie
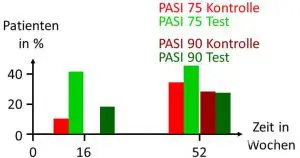
Von den Patienten beendeten 83% und 72% Phase 1 bzw. Phase 2 der Studie. Nach 16 Wochen wiesen 41% der Patienten in der Testgruppe und 10% der Patienten in der Kontrollgruppe eine 75%ige Reduktion der Symptome auf (PASI 75, Abbildung). In der Testgruppe erreichten sogar 18% der Patienten eine 90%ige Reduktion, während in der Kontrollgruppe bei keinem Patienten ein solch starker Rückgang der Symptome verzeichnet werden konnte. Am Ende der Studie erreichen 45% der Testgruppe und 34% der Kontrollgruppe einen PASI 75 als Maß für die angestrebte Symptomreduktion von 75% und 27% bzw. 28% in beiden Gruppen sogar einen PASI 90. Im Vergleich zu früheren Studien mit oraler Gabe von Methotrexat setzte die Wirkung durch die höher dosierten Injektionen schneller ein und zeigte eine bessere Langzeitwirkung. So hatten bei der einzigen anderen veröffentlichten Langzeitstudie mit oraler Verabreichung nur 24% der Patienten nach 52 Wochen den PASI 75 erreicht und die Ausstiegsrate aufgrund von schlechter oder abnehmender Wirksamkeit lag bei 58% im Vergleich zu unter 10% der aktuellen Studie.
Als Nebenwirkungen traten hauptsächlich Kopfschmerzen, Schwindel, Erbrechen, eine Erhöhung der Konzentration verschiedener Leberenzyme und eine leichte Abnahme der Zahl an weißen Blutkörperchen auf. Die Infektanfälligkeit der Patienten beeinflusste dies jedoch nicht. Die Hautbiopsien vom Studienbeginn und zum Ende der Phase 1 nach 16 Wochen deuten darauf hin, dass Methotrexat hauptsächlich durch eine Modulation des Immunsystems wirkt und die Zahl von Schlüsselkomponenten der für die Schuppenflechte typischen Entzündungsantwort wie T-Zellen und entzündungsfördernde Botenstoffe (Cytokine) reduziert. Auch schien die Behandlung die Vermehrung der Keratinozyten zu bremsen. Ein Schwachpunkt der Studie ist, dass die Methotrexat-Injektionen nicht im Vergleich zur oralen Gabe des Wirkstoffs getestet wurden. Dies soll nun nachgeholt werden.
Gaumenmandeln und Schuppenflechte
Entfernung der Gaumenmandeln und Linderung von Schuppenflechte
Ein Beitrag von Frau Dr. rer. nat. Larissa Tetsch
Die chronisch-entzündliche Schuppenflechte (Psoriasis) wird durch ein fehlgeleitetes Immunsystem verursacht. Häufig führt eine bakterielle Infektion des Rachenraums zu einer Verschlimmerung der Symptome, wohl weil bestimmte Immunzellen nach dem Kontakt mit den Bakterien auch das menschliche Keratin für ein Fremdeiweiß halten und die keratinbildenden Zellen der Oberhaut schädigen. Die Immunzellen treffen zuerst in den Gaumenmandeln auf die Infektionserreger und wandern von dort in die Haut. Eine chirurgische Entfernung der Gaumenmandeln kann deshalb helfen, die Zahl an gegen Keratin gerichteten Immunzellen und folglich auch die Symptome der Schuppenflechte zu reduzieren.
Die Schuppenflechte (Psoriasis) ist eine chronisch-entzündliche Hauterkrankung, die durch ein fehlgeleitetes Immunsystem entsteht und damit zu den Autoimmunerkrankungen gehört. Insgesamt leiden zwischen 1 – 3% der Weltbevölkerung an einer Schuppenflechte, die oft mit starkem Juckreiz und einer großen psychosozialen Belastung durch die immer wiederkehrenden Krankheitsschübe einhergeht. Neben starken Entzündungsreaktionen ist die Schuppenflechte vor allem durch ein übermäßiges Wachstum und eine gestörte Differenzierung der hornbildenden Zellen der Oberhaut (Keratinozyten) gekennzeichnet. Insgesamt werden fünf verschiedene Krankheitstypen unterschieden, von denen die Plaque-Psoriasis mit einem Anteil von 80 – 90% mit Abstand die häufigste ist. Diese manifestiert sich in runden, scharf begrenzten, rötlichen Plaques, die von silber-weißlichen Schuppen bedeckt sind. Besonders betroffen sind mechanisch stark belastete Hautregionen, wie die Streckseiten der Gelenke und der Rücken. Seltenere Formen der Schuppenflechte sind die Exanthematische Psoriasis guttata, die typischerweise nach einem Infekt auftritt und mit bis zu drei Zentimeter großen Plaques und Knötchen einhergeht, die Psoriasis inversa, die in Bereichen aneinander reibender Haut (z.B. Achseln) entsteht, die Psoriasis pustulosa als Maximalvariante der Schuppenflechte und die Psoriasis-Erythrodermie, die ebenso wie die Psoriasis pustulosa grundsätzlich lebensbedrohliche Formen annehmen kann.
Halsinfekte verschlimmern die Schuppenflechte
Neben einer genetischen Vorbelastung können verschiedene Umweltfaktoren einen Einfluss auf die Entstehung und Schwere der Schuppenflechte haben. Dazu gehören Stress, Verletzungen, Rauchen, Fettleibigkeit und die Einnahme verschiedener Medikamente wie lithiumhaltige Präparate und Nichtsteroidale Antirheumatika (NSAR). Zudem können bestimmte Infektionskrankheiten die Entstehung einer Schuppenflechte begünstigen. Dazu zählen insbesondere bakterielle Infektionen des Rachenraums, die durch Streptokokken wie den Scharlacherreger Streptococcus pyogenes verursacht werden. Häufig sind solche Infektionen der Auslöser für eine Verschlimmerung oder das erneute Auftreten der Symptome. Vor allem die erblich bedingte, bereits um das 20. Lebensjahr herum auftretende Form der Psoriasis wird in 90% der Fälle durch eine Streptokokkeninfektion ausgelöst. Dabei stellt das Immunsystem des Patienten das Bindeglied zwischen der Infektion und der Schuppenflechte dar. Typisch für diese ist eine fehlgeleitete Immunreaktion, die von einer bestimmten Form der weißen Blutkörperchen, den T-Lymphozyten oder T-Zellen, ausgeht. Eigentlich ist es die Aufgabe dieser Zellen, Infektionen zu bekämpfen, doch wenn sie auf körpereigene Strukturen reagieren, richten sie mitunter schwere Schäden im Körpergewebe an. Bei der Schuppenflechte wird vermutet, dass T-Zellen, die auf Eiweiße der Streptokokken reagieren, sich in einer Kreuzreaktion auch gegen das körpereigene Eiweiß Keratin, das die Keratinozyten in der Oberhaut herstellen, richten können (Abb. 1). Man spricht in diesem Fall von einer Autoimmunerkrankung, weil die T-Zellen autoreaktiv, also gegen körpereigene Strukturen gerichtet, sind.
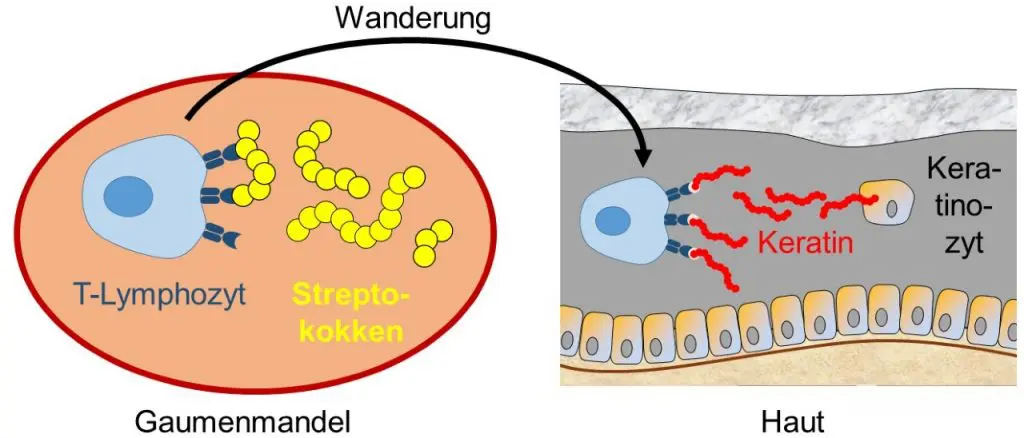
Streptokokken treffen in den Gaumenmandeln auf Immunzellen
Eine Quelle für diese autoreaktiven T-Zellen stellen die Gaumenmandeln (Tonsillen) dar, ein Organ des Immunsystems, das eine Barriere für Krankheitserreger darstellt, die über die Mundschleimhaut in den Rachenraum eindringen. Ausgehend von den Gaumenmandeln können gegen Keratin gerichtete T-Zellen in die Haut einwandern und dort die hornbildenden Zellen schädigen. Bei häufigen Entzündungen oder einer übermäßigen Wucherung der Gaumenmandeln, wird oft eine chirurgische Entfernung (Tonsillektomie) durchgeführt. War dies bei Personen der Fall, die gleichzeitig an einer Schuppenflechte litten, kam es nach der Operation häufig zu einer auffälligen Verbesserung der Symptome. Inwieweit die Entfernung der Gaumenmandeln eine sinnvolle Maßnahme für die Behandlung der Schuppenflechte darstellen könnte, wurde bislang vor allem in Japan intensiv untersucht. Dort wird die Tonsillektomie seit längerem insbesondere dafür eingesetzt, eine palmoplantare Pustulose zu behandeln. Diese Krankheit wird oft als eine Variante der pustulösen Psoriasis angesehen, da sich beide in Hinblick auf die Symptome und auf die zugrunde liegende genetische Ursache ähneln. Bei der palmoplantaren Pustulose bilden sich schuppenflechtenähnliche Plaques und Pusteln vor allem auf den Handinnenflächen und den Fußsohlen. Zudem weisen Patienten, die an einer palmoplantaren Pustulose leiden, oft auch an anderen Stellen Hautveränderungen auf, wie sie für die Psoriasis typisch sind. Andererseits entwickeln Patienten mit einer ausgeprägten pustulösen Psoriasis oft auch Pusteln an den Handflächen und Fußsohlen wie sie für die palmoplantare Pustulose typisch sind. Eine therapeutische Tonsillektomie erscheint hier vielversprechend, weil die palmoplantare Pustulose oft durch eine akute Mandelentzündung verschlimmert wird.
Tonsillektomie zur Behandlung der palmoplantaren Pustulose
Bei einer in Japan durchgeführten Fallstudie zeigte sich bei 87% von 47 Schuppenflechtenpatienten, denen die Mandeln entfernt worden waren, nach 12 Monaten eine deutliche Verbesserung der Hautsymptome. Bei einer weiteren Untersuchung an 116 Patienten verbesserten sich die Symptome nach Angabe der Patienten in 94% der Fälle, während immerhin bei 88% von ihnen auch die objektiv anhand einer Bewertungsskala gemessenen Symptome abnahmen. Dabei bewertet der von den Ärzten zu Rate gezogene Palmoplantar Pustulosis Area and Severity Index (PPASI) sowohl die Ausbreitung der Hautveränderungen als auch den Schweregrad. In einer weiteren Studie wurden Fragebögen an 95 Schuppenflechten-Patienten geschickt, denen in den Jahren 1983 bis 1995 die Mandeln entfernt worden waren. Von den 65% der Patienten, die den Fragebogen beantworteten, gaben wiederum 89% eine signifikante Verbesserung ihrer Symptome an. Auch bei einer ärztlichen Beobachtung von 15 Patienten für drei Monate nach einer Mandelentfernung wurde in 87% der Fälle eine Verbesserung festgestellt. In einer Studie mit 14 Patienten, von denen neun von mehreren Episoden akuter Mandelentzündungen und einer dadurch ausgelösten Verschlimmerung ihrer Symptome berichtet hatten, verschwanden bei zwölf die Symptome fast oder vollständig nach der Entfernung der Gaumenmandeln.
Auch bei der mit der palmoplantaren Pustulose verwandten pustulösen Psoriasis konnte ein therapeutischer Effekt der Mandelentfernung nachgewiesen werden. Hier zeigte von zwölf Patienten nach einer Tonsillektomie immerhin die Hälfte eine deutliche Abnahme der pustulösen Hautveränderungen. Insgesamt wurden über 280 derartige Patientenfälle dokumentiert, bei denen durchweg eine hohe Erfolgsrate von über 80% zu verzeichnen war. Allerdings handelte es sich bei allen Patienten um Japaner, und es wurden bislang keine Studien mit einer unbehandelten Kontrollgruppe durchgeführt.
Bei einigen der untersuchten Patienten wurde experimentell gezeigt, dass die Gaumenmandeln in der Tat T-Lymphozyten beherbergten, die gegen das menschliche Eiweiß Keratin reagierten und in der Lage waren, in die Haut einzuwandern. Diese besaßen auf ihrer Oberfläche ein Adhäsionsmolekül, das es ihnen ermöglicht, an Zellen und die sogenannte extrazelluläre Matrix – dem faserhaltigen Bestandteil des Gewebes, das zwischen den Zellen liegt – anzudocken. Die Menge dieses Adhäsionsmoleküls nahm nach dem Kontakt der T-Zellen mit bakteriellen Eiweißen bei Patienten mit palmoplantarer Pustulose stärker zu als bei Menschen, die nicht unter diese Krankheit litten. Ebenso nahm bei den Patienten die Menge eines Chemokinrezeptors zu, ein weiterer Faktor, der den T-Zellen hilft, in die Haut einzuwandern. Dort können sie sich mithilfe ihrer Adhäsionsmoleküle an bestimmte Zellen anheften und später das Gewebe durch eine Immunreaktion schädigen. Durch die Entfernung der Gaumenmandeln verringerte sich die Zahl der autoreaktiven T-Lymphozyten, die in die Haut einwandern können, und damit die Gefahr einer Immunreaktion.
Tonsillektomie zur Behandlung der Plaque-Psoriasis
Auch zur Behandlung der Plaque-Psoriasis und der Psoriasis guttata wurde die Tonsillektomie bereits mit vielversprechenden Ergebnissen eingesetzt. So wurde in Island eine klinische Studie mit 29 Patienten, die an Plaque-Psoriasis litten, durchgeführt. Von diesen wurden zufallsgesteuert (randomisiert) 15 Patienten ausgewählt und einer Tonsillektomie unterzogen, während die anderen 14 als Kontrollgruppe dienten. Alle Patienten hatten zuvor eine Verschlimmerung der Schuppenflechte während einer Infektion der oberen Atemwege erlebt. Im Anschluss an die Operation wurden die Patienten für zwei Jahre beobachtet. In diesem Zeitraum bewertete ein Arzt, dem nicht bekannt war, zu welcher Gruppe die Patienten gehörten, die Schwere und Ausbreitung der Hautsymptome anhand des Psoriasis Area and Severity Index (PASI).
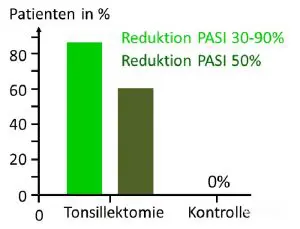
Von den operierten Patienten zeigten 86% eine Verbesserung der Symptome mit einer Reduktion von 30-90% auf dem PASI, während es in der Kontrollgruppe zu keiner Verbesserung kam (Abb. 2). Dabei erreichten 60% der Patienten aus der Testgruppe eine Reduktion der Symptome um immerhin 50%. Der positive Effekt der Mandelentfernung setzte etwa zwei Monate nach der Operation ein und hielt die zwei Jahre des Beobachtungszeitraums an.
In einer Reihe von Untersuchungen, die ohne Kontrollgruppe durchgeführt wurden, verschwanden die Symptome nach der Tonsillektomie bei zwei von sieben Patienten vollständig und bei zwei weiteren teilweise. In einer dänischen Studie mit 74 Patienten gaben jeweils 32% an, dass die Symptome verschwunden oder zumindest stark reduziert waren. Immerhin noch einmal 39% bestätigten eine leichte Verbesserung. Interessanterweise gab es hierbei keinen Unterschied zwischen Patienten, deren Symptome sich in Folge einer Halsentzündung verschlimmert hatten, und solchen, bei denen die Halsentzündung keinen Einfluss auf die Symptome der Schuppenflechte gehabt hatte.
Auch in der isländischen Studie konnten die Wissenschaftler zeigen, dass Patienten nach der Tonsillektomie weniger T-Lymphozyten, die auf Eiweiße der Streptokokken und Keratin reagierten und zur Wanderung in die Haut fähig waren, aufwiesen. Insgesamt wurden über 100 Fälle von Tonsillektomie bei Plaque-Psoriasis-Patienten ausgewertet. Dabei lag die Erfolgsrate bei den beiden größten Studien bei 71% und 86%.
Welchen Patienten hilft die Tonsillektomie?
Der stärkste Zusammenhang zwischen einer von Streptokokken ausgelösten Halsentzündung und dem Auftreten einer Schuppenflechte besteht bei der Psoriasis guttata. Erstaunlicherweise gibt es gerade bei dieser Unterform nur wenige Fallstudien zum Effekt einer Mandelentfernung. Beispielsweise führte letztere bei zwei elf und fünf Jahre alten Kindern zu einem vollständigen Verschwinden der Symptome. In einer anderen Studie verschwanden bei fünf von acht Patienten (83%) die Symptome vollständig, ebenso bei zwei japanischen Schwestern in Alter von sieben und elf Jahren.
Um heraus zu finden, welche Patientengruppen am besten von einer Mandelentfernung profitieren, müssen nun weitere Untersuchungen folgen. Im Moment scheint es, als gäbe es keinen Einfluss des Geschlechts, Alters, ethnischer Zugehörigkeit, Dauer der Schuppenflechten-Erkrankung und der Anzahl an durchgemachten Halsentzündungen auf den therapeutischen Nutzen der Tonsillektomie. Dabei muss der mögliche Nutzen immer gegen die Risiken der Operation abgewogen werden. Hierzu zählen hauptsächlich Schmerzen in den ersten beiden Tagen nach der Operation und postoperative Blutungen, die in 3-6% der Fälle auftreten. Auch zu Ohrenschmerzen kann es kommen, wenn der Nerv, der die Zunge und den Rachen innerviert (Nervus glossopharyngeus), beeinträchtig wurde. Selten ist dagegen eine Infektion der Operationswunde, und die meisten Patienten können innerhalb von zwei Wochen wieder leichte körperliche Aktivitäten aufnehmen.
Letzte Aktualisierung am 25.07.2017
Aktuelle S3-Leitlinie
Aktualisierung der S3-Leitlinie zur systemischen Behandlung der Schuppenflechte
Die Schuppenflechte ist die Hauterkrankung, bei der sich der therapeutische Fortschritt am schnellsten weiterentwickelt. Die Europäische S3-Leitlinie zur systemischen Behandlung der Schuppenflechte ist zuletzt Ende 2015 aktualisiert worden. Seitdem sind Europa durch die Europäische Arzneimittel-Agentur (EMA) drei neue Wirkstoffe – Apremilast, Secukinumab und Ixekizumab – für die Systemtherapie der Schuppenflechte zugelassen worden. Während Apremilast eine oral einzunehmender Phosphodiesterasehemmer ist, handelt es sich bei Secukinumab und Ixekizumab um Biologika.
Die Indikation für alle 3 Substanzen ist die mittelschweren bis schwere Psoriasis. Das Europäische Dermatologieforum (European Dermatology Forum, EDF) hat nun in Kooperation mit der Europäischen Akademie für Dermatologie und Venerologie (European Academy of Dermatology and Venereology, EADV) sowie den Internationalen Psoriasis Rat (International Psoriasis Council, IPC) die S3-Leitlinie um Empfehlungen zur Behandlung der Schuppenflechte mit Apremilast und Secukinumab ergänzt. Da Ixekizumab erst im Februar 2017 für die Psoriasis-Behandlung zugelassen wurde, stehen für diesen Wirkstoff aktuell noch nicht ausreichend Erfahrungswerte für eine Empfehlung im Rahmen der Leitlinien zur Verfügung.
Medizinische Leitlinien sollen Ärzte und Patienten bei ihren Entscheidungen über die angemessene Behandlung einer bestimmten Erkrankung unterstützen. Es handelt sich dabei um nicht bindende Empfehlungen, die an den jeweiligen Einzelfall angepasst werden müssen.
Es werden 3 Stufen von Leitlinien unterschieden. Die deutschen Leitlinien sind online beim Netzwerk der wissenschaftlichen Medizinischen Fachgesellschaften in Deutschland einsehbar (http://www.awmf.org/leitlinien.html). Stand 26.11.2017 sind 360 S1-, 251 S2- und 154 S3-Leitlininien verfügbar.
Eine S1-Leitlinie beinhaltet Handlungsempfehlungen von Expertengruppen, die in einem nicht-strukturierten Abstimmungsverfahren erarbeitet werden. Die Zustimmung zu den Leitlinien der Stufe 2 und 3 erfolgt dagegen immer strukturiert.
S3-Leitlinien weisen dabei die höchste methodische Qualität auf. Ein für die jeweilige Erkrankung repräsentatives Gremium von Experten untersucht und bewertet nach systematischer Recherche die relevanten wissenschaftlichen Studien hinsichtlich ihrer klinischen Relevanz. Die Ausarbeitung der Leitlinie erfolgt dann im Rahmen einer strukturierten Konsensfindung.
Um dem medizinischen Fortschritt Rechnung zu tragen, ist die Gültigkeit medizinischer Leitlinien zeitlich beschränkt und verlangt eine regelmäßige Überprüfung.
Empfehlungen für Apremilast
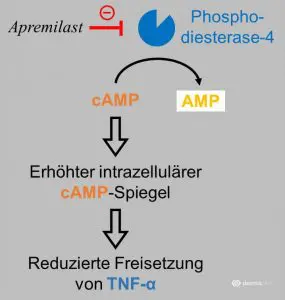
Apremilast verhindert die Bildung des entzündungshemmenden Botenstoffs Tumornekrosefaktor-alpha durch Hemmung der Phosphodiesterase 4 (PDE; Abb. 1). Die evidenzbasierte Bewertung der Behandlung stützt sich auf 5 Studien, die die Wirksamkeit von Apremilast untersucht haben. Dabei schnitt Apremilast unter Verwendung verschiedener Bewertungskriterien für den Behandlungserfolg besser ab als ein wirkstofffreies Placebo. So besserten sich die Symptome stärker und schneller bei Patienten, die Apremilast erhielten, und dieser Effekt hielt auch in der Langzeitbehandlung an. Im Vergleich zu einer Tagesdosis von zweimal 20 mg war die Behandlung mit zweimal täglich 30 mg nicht effizienter. Verglichen mit Etanercept, einem anderen Hemmstoff des Tumornektrosefaktors-alpha, zeigte Apremilast ähnliche Ergebnisse. Insgesamt schlagen die Experten vor, Apremilast als Therapie der zweiten Wahl für die initiale Therapie (Induktionstherapie) und die Langzeittherapie einzusetzen. Ebenso wird eine Therapie mit Apremilast bei einer Psoriasis-Arthritis vorgeschlagen, bei der andere Hemmstoffe des Tumornekrosefaktors-alpha nicht eingesetzt werden können und bei der die Patienten zumindest auf einen konventionellen, synthetischen antirheumatischen Wirkstoff nicht ansprechen.
Für die Behandlung mit Apremilast wird eine Dosierung von zweimal täglich 30 mg Apremilast empfohlen. Dabei wird die Dosierung von einmal täglich 10 mg an Tag 1 in 10-mg-Schritten auf die volle Dosis an Tag 6 gesteigert. Therapeutische Kombinationen mit anderen Wirkstoffen zur Behandlung der Schuppenflechte wurden noch nicht untersucht. Einzig für Methotrexat gibt es Hinweise darauf, dass beide Wirkstoffe gemeinsam verabreicht werden können, ohne dass sich die pharmakologischen Eigenschaften der beiden Wirkstoffe verändern.
Nebenwirkungen
Die häufigsten Nebenwirkungen betreffen den Verdauungstrakt mit Durchfall, Übelkeit und Erbrechen. Die im Verlauf der Studien aufgetretenen Beschwerden waren zumeist mild bis höchstens mittelschwer und waren hauptsächlich in den ersten zwei Wochen der Behandlung zu verzeichnen. Vier Wochen nach Behandlungsbeginn waren die meisten Nebenwirkungen verschwunden. In einer Studie kam es bei 14,3% der erfassten Patienten zu einem Gewichtsverlust von 5-10% des Körpergewichts. Weitere 5,7% der Patienten verloren mehr als 10% ihres Körpergewichts. Aus diesem Grund sollte vor allem bei untergewichtigen Patienten im Verlauf einer Behandlung mit Apremilast das Körpergewicht regelmäßig kontrolliert werden. Weiterhin kam es in den Studien im Vergleich zur Placebogabe zu einer Zunahme von Infekten der oberen Atemwege. Apremilast sollte deshalb bei einer schweren akuten Infektion nicht angewendet werden. Hinweise auf einen Einfluss auf eine nicht ausgeheilte Tuberkulose gibt es dagegen bislang nicht. Gelegentlich kann im Verlauf der Behandlung ein Ausschlag als Überempfindlichkeitsreaktion auftreten.
Denkbar ist ein Einfluss von Apremilast auf neurologische und psychiatrische Erkrankungen. So sind im Zusammenhang mit anderen PDE4-Hemmstoffen häufig Spannungskopfschmerzen beobachtet worden. In einer Studie stieg außerdem der Anteil an Patienten, die an einer Depression litten, von 0,5% in der Placebogruppe auf 1,2% in der Wirkstoffgruppe. Dies ist zwar ein Anstieg um mehr als das Doppelte, doch sind die Fallzahlen insgesamt sehr gering. Dennoch empfehlen die Experten, bei Patienten mit psychiatrischen Erkrankungen oder einer Vorgeschichte solcher Erkrankungen sowie bei Patienten, die Medikamente einnehmen, die Depressionen fördern können, eine Gabe von Apremilast hinsichtlich der Kosten und Nutzen genau abzuwägen. Sie empfehlen außerdem, die Behandlung mit Apremilast abzubrechen, sobald psychiatrische Symptome auftreten oder zunehmen und/oder der Patient Anzeichen für Selbstmordgedanken oder -absichten zeigt. Außerdem wird empfohlen, die Patienten und Betreuer anzuweisen, genau auf Stimmungsänderungen und auf das Auftreten von Selbstmordgedanken zu achten.
Kontraindikationen und besondere Patientengruppen
Apremilast darf nicht bei einer bekannten Überempfindlichkeit gegen den Wirkstoff oder einer Unverträglichkeit eines anderen Inhaltsstoffs des Medikaments wie der Zucker Galaktose oder Laktose (Milchzucker) verwendet werden. Weitere Gegenanzeigen sind eine Schwangerschaft sowie das Stillen. Bei einer akuten oder in den letzten fünf Jahren aufgetretenen Krebserkrankung empfehlen die Experten, die Vor- und Nachteile der Behandlung zusammen mit einem spezialisierten Arzt gegeneinander abzuwägen, da keine Daten darüber vorliegen, wie Apremilast sich auf das Tumorwachstum auswirken könnte.
Apremilast sollte außerdem nicht mit Wirkstoffen zusammen eingenommen werden, die das Cytochrom-P450-System aktivieren, da dies zu einem beschleunigten Abbau von Apremilast und eine dadurch bedingte Herabsetzung der Wirkstoffkonzentration im Blut führen kann. Zu diesen Medikamenten gehören das Antibiotikum Rifampicin, die Epilepsiemedikamente Phenytoin, Phenobarbital und Carbamazepin sowie gegen Depressionen eingesetzte Johanniskraut-Extrakte.
Eine Dosisanpassung für ältere Personen ist nicht notwendig, da die Studien Hinweise darauf ergaben, dass die maximal erreichte Wirkstoffkonzentration bei Personen zwischen 65-85 Jahren im Schnitt um nur 6% höher liegt als bei jüngeren Patienten. Auch bei Patienten mit Leberschäden scheint eine Dosisanpassung nicht nötig zu sein. Die Experten empfehlen jedoch, vor Therapiebeginn eine Untersuchung auf eine Infektion mit Hepatitis B- und C-Viren durchzuführen und schlagen vor, gegebenenfalls einen Leberexperten zu Rate zu ziehen. Bei leichten bis mittelschweren Nierenfunktionsstörungen ist ebenfalls keine Dosisanpassung notwendig. Bei schweren Nierenfunktionsstörungen sollte dagegen die Dosis auf einmal täglich 30 mg reduziert werden. Für Patienten mit HIV-Infektionen liegen bislang keine ausreichenden Daten vor. Auf Herz-Kreislauf-Erkrankungen oder Diabetes mellitus hat Apremilast allem Anschein nach, keinen Einfluss. Lebendimpfungen sind während der Behandlung mit Apremilast möglich.
Empfehlungen für Secukinumab
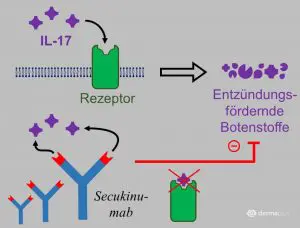
Secukinumab hemmt den entzündungsfördernden Botenstoff Interleukin-17 (Abb. 2). Die evidenzbasierte Bewertung der Behandlung stützt sich auf acht Studien, die die Wirksamkeit von Secukinumab untersucht haben. Dabei schnitt Secukinumab unter Verwendung verschiedener Bewertungskriterien für den Behandlungserfolg besser ab als ein wirkstofffreies Placebo. So besserten sich die Symptome stärker und sowohl bei der Gabe von 150 mg als auch von 300 mg Secukinumab schneller als bei Patienten, die ein Placebo erhielten. Auch in der Langzeitbehandlung war Secukinumab effizienter als das Placebo. Im direkten Vergleich war eine Gabe von 300 mg der Gabe von 150 mg Secukinumab überlegen. Secukinumab war außerdem einer Behandlung mit Etanercept und Ustekinumab, die beide den Tumornekrosefaktor-alpha hemmen, überlegen, und das sowohl bei der initialen Wirkstoffgabe (Induktionstherapie) als auch bei der Langzeittherapie.
Insgesamt empfehlen die Experten, Secukinumab für die initiale und die Langzeitbehandlung der Schuppenflechte einzusetzen. Dabei wird Secukinumab sowohl als Medikament der ersten als auch der zweiten Wahl – sofern andere systemische Wirkstoff keinen Erfolg zeigen – empfohlen. Ebenso wird eine Therapie mit Secukinumab bei einer Psoriasis-Arthritis vorgeschlagen, bei der andere Hemmstoffe des Tumornekrosefaktors-alpha nicht eingesetzt werden können und bei der die Patienten zumindest auf einen konventionellen, synthetischen antirheumatischen Wirkstoff nicht ansprechen. Für die Behandlung mit Secukinumab wird eine Dosierung von 300 mg einmal die Woche in den ersten vier Wochen und anschließend einmal monatlich empfohlen. Die Wirkstoffgabe erfolgt als Injektion ins Unterhautfettgewebe (subkutan) auf zwei Dosen à 150 mg aufgeteilt. Secukinumab kann mit Methotrexat in Kombination verabreicht werden. Diese Wirkstoffkombination wird bereits zur Behandlung von rheumatischen Beschwerden eingesetzt.
Nebenwirkungen
Als häufigste Nebenwirkung der Behandlung mit Secukinumab traten Infektionen der oberen Atemwege auf, insbesondere Schnupfen und Entzündungen des Nasen- und Rachenraums. Im Studienzeitraum erkrankten 28,7% der Patienten in der Wirkstoffgruppe an einer solchen Infektion im Vergleich zu nur 18,9% der Patienten in der Placebogruppe. Die meisten Infektionen waren mild oder höchstens mittelschwer. Auch Infektionen der Schleimhäute mit dem Hefepilz Candida wurden bei Patienten, die mit Secukinumab behandelt wurden, häufiger diagnostiziert. In seltenen Fällen trat eine milde und vorübergehende Abnahme der neutrophilen Granulozyten im Blut (Neutropenie) auf. Zudem gibt es Hinweise, dass die Behandlung mit Secukinumab eine bestehende chronische Darmentzündung (Morbus Crohn) verschlimmern könnte. Patienten mit M. Crohn sollten deshalb bevorzugt andere Wirkstoffe zur Behandlung der Schuppenflechte erhalten. Von den 2842 Patienten, die an sechs Phase II-Studien teilgenommen hatten, entwickelten lediglich elf Patienten Antikörper gegen Secukinumab, die wiederum nur bei drei der Patienten die Wirksamkeit des Medikaments herabsetzen.
Kontraindikationen und besondere Patientengruppen
Secukinumab darf nicht bei einer bekannten Überempfindlichkeit gegen den Wirkstoff eingesetzt werden. Auch akute schwere Infektionen oder eine bestehende Tuberkulose sprechen gehen einen Einsatz des Wirkstoffs. Das Expertenteam empfiehlt deshalb, die Patienten vor der Behandlung auf eine Tuberkulose zu untersuchen und auch während der Behandlung mit Secukinumab das Risiko einer solchen Infektion im Auge zu behalten. Impfungen mit Lebendimpfstoffen sollten während der Behandlung aufgrund des beeinträchtigen Immunsystems nicht erfolgen. Weitere Gegenanzeigen für die Behandlung mit Secukinumab sind eine Schwangerschaft sowie das Stillen, da es bislang keine Daten darüber gibt, ob der Wirkstoff das Ungeborene bzw. Neugeborene schädigen kann. Bei einer akuten oder in den letzten fünf Jahren aufgetretenen Krebserkrankung empfehlen die Experten, die Vor- und Nachteile der Behandlung zusammen mit einem spezialisierten Arzt gegeneinander abzuwägen, da bislang keine Daten darüber vorliegen, wie Secukinumab sich auf das Tumorwachstum auswirken könnte.
Die antientzündlichen Eigenschaften von Secukinumab können möglicherweise andere Wirkstoffe beeinflussen, die mit dem Cytochrom-P450-System wechselwirken. Hier ist insbesondere der Wirkstoff Warfarin zu nennen. Dabei handelt es sich um einen Gegenspieler von Vitamin K, der die Blutgerinnung hemmt. Warfarin und Secukinumab sollten deshalb aus Gründen der Vorsicht nicht gleichzeitig eingenommen werden. Secukinumab sollte außerdem nicht mit weiteren Biologika wie Adalimumab, Etanercept, Infliximab und Ustekinumab kombiniert werden, da dies die Gefahr einer zu starken Hemmung des Immunsystems (Immunsuppression) erhöht.
Eine Dosisanpassung für ältere Personen ist nicht notwendig, da der Abbau von Secukinumab bei älteren Menschen ähnlich schnell erfolgt wie bei jüngeren Patienten. Über die Wirkung von Secukinumab bei einer bestehenden Hepatitis B- und C-Infektion ist bislang nichts bekannt. Die Experten empfehlen deshalb, vor Therapiebeginn eine Untersuchung auf eine Infektion mit Hepatitis B und C-Viren durchzuführen und gegebenenfalls einen Lungenspezialisten zu Rate zu ziehen. Für Patienten mit HIV-Infektionen liegen bislang keine ausreichenden Daten vor. Nierenfunktionsstörungen, Herz-Kreislauf-Erkrankungen und Diabetes mellitus scheinen weder einen Einfluss auf den Erfolg der Behandlung mit Secukinumab zu haben noch durch die Behandlung beeinflusst zu werden. Es gibt ebenfalls bislang keine Hinweise darauf, dass Secukinumab das Risiko für neurologische und psychiatrische Krankheiten erhöht.
Persönliche Bewertung zum Stellenwert von Apremilast und Secukinumab bei der Psoriais-Therapie des Derma-plus-Expertenteams:
Die Wirksamkeit von Apremilast ist als eher gering einzustufen. Dagegen die von Secukinumab als sehr stark. Apremilast ist schwächer wirksam als die etablierten Biologika Adalimumab oder Ustekinumab, während Secukinumab stärker wirksam ist.
Quellen und weiterführende Literatur
- Upala S, Sanguankeo A Effect of lifestyle weight loss intervention on disease severity in patients with psoriasis: a systematic review and meta-analysis. International Journal of Obesity 2015;39:1197-1202
- Luigi Naldi et al., Diet and Physical Exercise in Psoriasis. A Randomized Trial, British Journal of Dermatology, November 2013, doi: 10.1111/bjd.12735
- Upala S, Sanguankeo A Effect of lifestyle weight loss intervention on disease severity in patients with psoriasis: a systematic review and meta-analysis. International Journal of Obesity 2015;39:1197-1202
- Luigi Naldi et al., Diet and Physical Exercise in Psoriasis. A Randomized Trial, British Journal of Dermatology, November 2013, doi: 10.1111/bjd.12735
- B. Warren et al., An intensified dosing schedule of subcutaneous methotrexate in patients with moderate to severe plaque-type psoriasis (METOP): a 52 week, multicentre, randomised, double-blind, placebo-controlled, phase 3 trial. Lancet 2017, 389: 528-537.
- Wu et al., Tonsillectomy as a treatment for psoriasis: a review. J. Dermatolog. Treat. 25: 482 (2014).
- H. Thorleifsdottir et al., Improvement of psoriasis after tonsillectomy is associated with a decrease in the frequency of circulating T cells that recognize streptococcal determinants and homologous skin determinants. J. Immunol. 188: 5160 (2012).
- Nast A et al., European S3-guideline on the systemic treatment of psoriasis vulgaris – Update Apremilast and Secukinumab – EDF in cooperation with EADV and IPC. J. Eur. Acad. Dermatol. Venereol. 2017, doi: 10.1111/jdv.14454.
- Nast A et al., European S3-guideline on the systemic treatment of psoriasis vulgaris – Update Apremilast and Secukinumab – EDF in cooperation with EADV and IPC. J. Eur. Acad. Dermatol. Venereol. 2017, doi: 10.1111/jdv.14454.