Zusammenfassung
Der Lichen sclerosus ist eine chronisch entzündliche Hautkrankheit, die sich vor allem im Anogenitalbereich ausprägt und mit weißlichen Flecken und Knötchen einhergeht. Die Ursache ist noch unbekannt, doch scheinen Verletzungen im Genitalbereich sowie genetische und hormonelle Einflüsse eine Rolle zu spielen. Vor allem durch den starken Juckreiz ist die Krankheit für Betroffene sehr belastend, zudem steigt das Risiko für die Entwicklung von Plattenepithelkarzinomen. Eine frühe Behandlung der Entzündung mit starken, äußerlich angewendeten Glukokortikosteroiden verringert sowohl das Risiko von Vernarbungen als auch die Gefahr einer Karzinomentwicklung.
Auf einen Blick
+ Auftreten bei Frauen deutlich häufiger als bei Männern, vor allem vor der Pubertät (20% aller Erkrankungsfälle) und nach den Wechseljahren
+ Symptome initial im Genitalbereich entzündliche Veränderungen mit Blutigkratzen, im Verlauf dann dort wie auch bei Befall außerhalb des Genitalbereichs weißliche Flecken und Knötchen. Schmerzen beim Geschlechtsverkehr und Erektionsstörungen möglich.
+ Einflussfaktoren genetische Vorbelastung, Verletzung im Genitalbereich
+ Ansteckungsgefahr keine
Einführung
Der Lichen sclerosus entsteht durch eine chronische Entzündung des Bindegewebes in der Lederhaut (Dermis). Der Begriff „Lichen“ bezieht sich dabei auf eine Verdickung der Oberhaut, der Begriff „Sklerose“ auf eine Vermehrung des Bindegewebes, was bei einem Lichen sclerosus beides eine Reaktion auf die Hautentzündung darstellt. Die Symptome zeigen sich hauptsächlich im Bereich um den After und die äußeren Geschlechtsorgane, nur in etwa 6-20% der Fälle manifestiert sich die Hauterkrankung außerhalb des Genitalbereichs (sog. extragenitaler Lichen sclerosus), beispielsweise am Rumpf unter der Brust. Je nach Quelle sind etwa dreimal bis zehnmal so viele Frauen betroffen wie Männer, vor allem in der unfruchtbaren Lebensphase nach den Wechseljahren. Mädchen erkranken meist vor der Pubertät und Jungen als Folge einer Hornhautverengung (Phimose). Die Krankheitshäufigkeit (Prävalenz) steigt von 0,1% bei Kindern auf 3% bei Frauen über 80 Jahren, und pro Jahr werden hochgerechnet etwa 150 bis 200 Frauen auf eine Millionen Einwohner bezogen mit einem Lichen sclerosus beim Arzt vorstellig. Damit handelt es sich beim Lichen sclerosus um eine vergleichsweise häufige Hautkrankheit. Wahrscheinlich ist außerdem die Dunkelziffer recht hoch, da etwa 10% der Erkrankten keine Beschwerden aufweisen und ein gewisser Prozentsatz der Patienten trotz Beschwerden aus Schamgefühl keinen Arzt zu Rate zieht.
Die Krankheit verläuft in der Regel chronisch. Eine Heilung ist bislang – vor allem bei Mädchen und Frauen – meist nicht möglich, so dass die Symptome lebenslang behandelt werden müssen. Vor allem der starke Juckreiz mindert die Lebensqualität der Patienten oft erheblich. Außerdem können manche Sportarten wie Radfahren oder Reiten nicht mehr oder nur noch bedingt ausgeübt werden. Viele Patienten schämen sich darüber hinaus für die Krankheit und den ständigen Juckreiz im Intimbereich, was eine große psychische Belastung für die Betroffenen darstellen kann. Ohne ausreichende Behandlung kommt es oft zu Vernarbungen und beträchtlichen Umformungen des Gewebes, was wiederum zu Schmerzen beim Stuhlgang oder beim Geschlechtsverkehr führen kann. Eine durch den Lichen sclerosus ausgelöste Vorhautverengung verursacht bei Männern oft Erektionsstörungen. Patienten mit der anogenitalen Krankheitsausprägung haben außerdem ein leicht erhöhtes Risiko für die Entwicklung von Plattenepithelkarzinomen (eine Art von hellem Hautkrebs) im erkrankten Hautbereich. Hier hilft eine frühe und konsequente Behandlung mit lokalen, entzündungshemmenden Wirkstoffen wie Glukokortikosteroiden vorzubeugen und gleichzeitig das Risiko von Vernarbungen zu verringern.
Ursachen und Auslöser
Die Ursache des Lichen sclerosus ist noch unbekannt. Da bei etwa 10% der Patienten weitere Familienmitglieder an der Krankheit leiden, ist eine genetische Komponente der Krankheitsentstehung wahrscheinlich. Als Auslöser dient häufig eine Hautverletzung, beispielsweise durch einen chirurgischen Eingriff (z.B. dem Lösen einer Vorhautverklebung), durch Kratzen oder durch Reibung von zu enger Kleidung. Auch vorangegangene Geburten scheinen das Risiko für die Entwicklung eines Lichen sclerosus zu erhöhen. Jungen können außerdem als Folge einer Vorhautverengung (Phimose) einen Lichen sclerosus entwickeln. Daneben kommt möglicherweise die Einnahme mancher Medikamente (Carbamazepine, Imatinib) als Auslöser eines Lichen sclerosus in Frage.
Weiterhin scheinen hormonelle Einflüsse eine Rolle bei der Krankheitsentstehung zu spielen. Die meisten Fälle von Lichen sclerosus treten entweder bei Mädchen vor der Pubertät oder bei Frauen nach den Wechseljahren auf. Diese unfruchtbaren Lebensphasen sind allgemein durch einen niedrigen Östrogenspiegel gekennzeichnet. Dazu passend gibt es Hinweise darauf, dass eine Hormonersatztherapie nach den Wechseljahren eine gewisse Schutzwirkung vor der Krankheit besitzt. Zudem wurde bei Frau mit Lichen sclerosus in den Hautläsionen ein Verlust von Androgenrezeptoren sowie ein erniedrigter Spiegel an den beiden männlichen Geschlechtshormonen Testosteron und Androstendionen nachgewiesen. Dies deutet daraufhin, dass das Fehlen von männlichen Geschlechtshormonen (Androgene), die das Hautwachstum im Bereich der Geschlechtsorgane regulieren, eine Entstehung des Lichen sclerosus begünstigt. Möglicherweise gilt dies auch für orale Verhütungsmittel, die eine antiandrogene Wirkung aufweisen, also die Wirkung von männlichen Geschlechtshormonen unterdrücken. Immerhin verwendeten bei einer Untersuchung 70% der Patientinnen mit Lichen sclerosus ein antiandrogenes Verhütungsmittel (z.B. Chlormadinonacetat, Cyproteronacetat, Dienogest und Drospirenon), während es in der nicht erkrankten Kontrollgruppe nur 49% waren.
Zusätzlich wird diskutiert, dass die geringere Schleimproduktion bei Frauen außerhalb der fruchtbaren Lebensphase zu einer stärkeren Reibung an den Geschlechtsorganen führt, wodurch die Haut verletzt wird. Eine Schädigung der Hautbarriere macht zelluläre Eiweiße für das Immunsystem angreifbar, wodurch eine Immunantwort gegen körpereigenes Gewebe (Autoimmunreaktion) ausgelöst werden kann. In den Hautläsionen von Lichen sclerosus-Patienten wurden tatsächlich immunologische Veränderungen nachgewiesen, die auf eine Autoimmunreaktion hindeuten. Insbesondere wurden Antikörper gegen Eiweiße der extrazellulären Matrix gefunden, dem Teil des Gewebes, der zwischen den Zellen eines Gewebes liegt. Möglicherweise werden diese Eiweiße durch die chronische Reibung der Haut unter feuchten Bedingungen und den häufigen Kontakt zu Urin freigelegt. Auch beeinflusst Östrogen das Immunsystem dahingehend, dass antikörpervermittelte Immunantworten zurückgedrängt werden, so dass ein Mangel an Östrogen die Bildung von Antikörpern begünstigen könnte. Dafür, dass der Lichen sclerosus zumindest teilweise durch eine Autoimmunreaktion ausgelöst wird, spricht auch, dass der Anteil der Frauen, die an Lichen sclerosus und gleichzeitig an einer weiteren Autoimmunerkrankung leiden mit 19-54% sehr hoch ist. Die häufigsten Autoimmunerkrankungen, die bei Frauen gemeinsam mit einem Lichen sclerosus auftreten, sind Schilddrüsenerkrankungen, kreisrunder Haarausfall (Alopecia areata) und die Weißfleckenkrankheit (Vitiligo).
Infektionen scheinen dagegen in der Regel keine Rolle zu spielen, auch wenn von Fällen berichtet wurde, bei denen es einen Zusammenhang mit einer Hepatitis C-Infektion gegeben haben soll. Zusätzlich zur chronischen Entzündung können auch Schäden am Erbgut, die durch toxische Sauerstoffverbindungen hervorgerufen werden, und genetische Veränderungen von sogenannten Tumorsuppressorgenen, die Zellen vor einer Entartung schützen, die Entstehung von Hautkrebs begünstigen.
Symptome und Krankheitsverlauf
Der Lichen sclerosus ist eine chronische Krankheit, die fortschreitend oder in Schüben verläuft und mit einem stark juckenden Ausschlag einhergeht. Bei erkrankten Mädchen kommt es in etwa 25% der Fälle zu einer spontanen Ausheilung, bei den restlichen 75% der Mädchen treten im Erwachsenenalter erneut Beschwerden auf. Die Symptome manifestieren sich hauptsächlich im anogentialen Bereich, während andere Hautregionen wie der Rumpf – beispielsweise unter der Brust – in nur 6-20% der Fälle betroffen sind. Etwa jeder Zehnte Patient berichtet von einem komplett beschwerdefreien Verlauf.
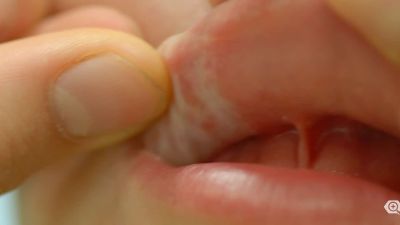
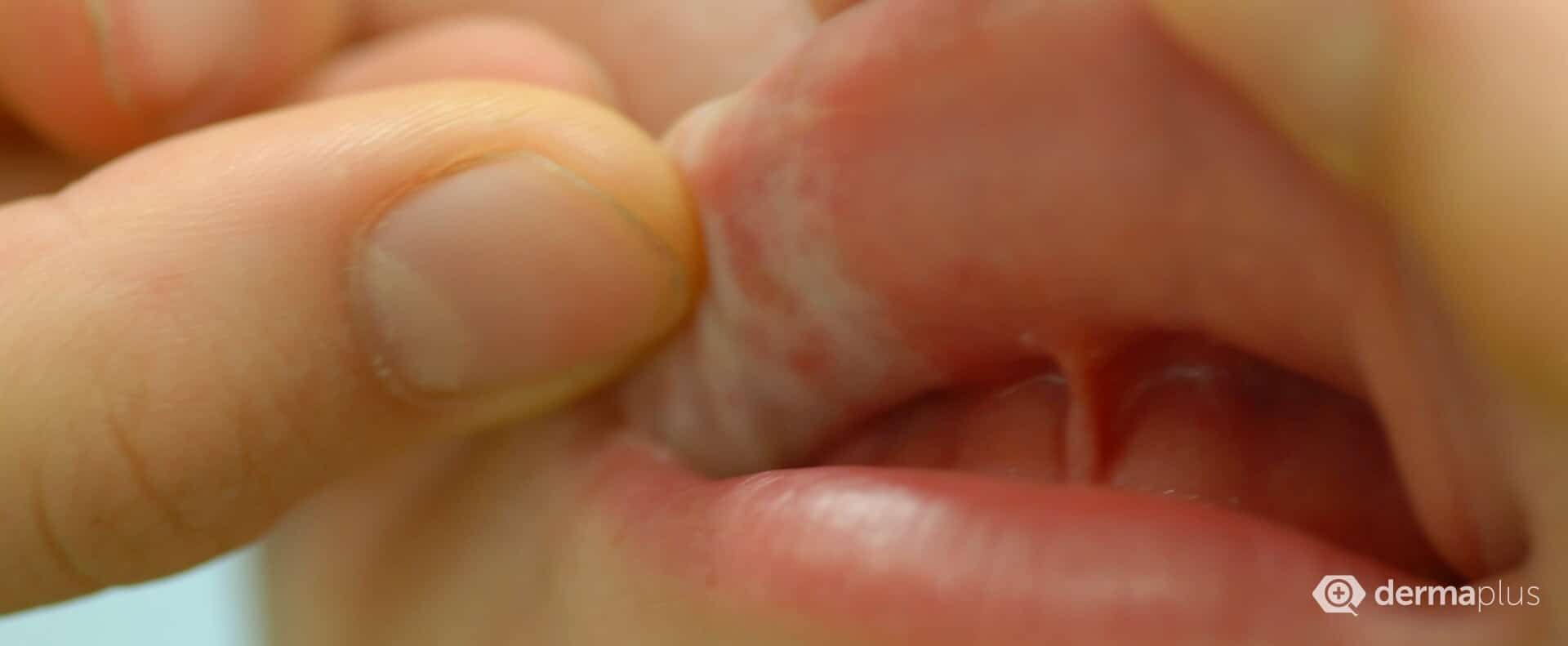
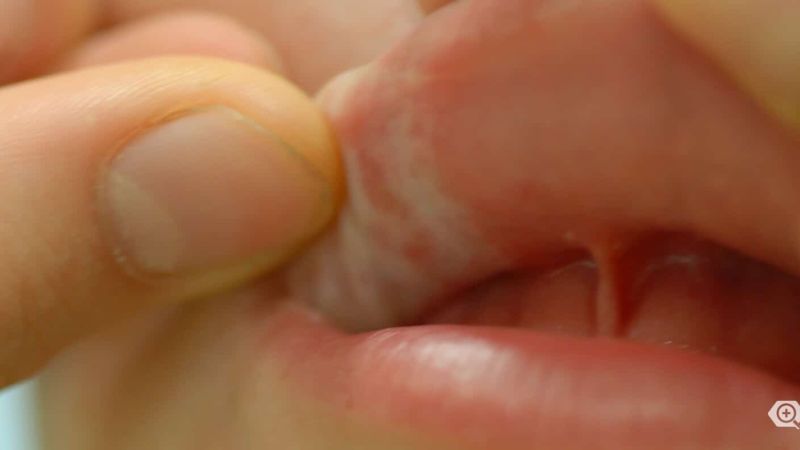
Mundschleimhaut.
Die extragenitale Form des Lichen sclerosus tritt im Unterschied zur anogenitalen Form meist asymmetrisch auf. Charakteristisch für einen Lichen sclerosus sind porzellanartig-weiße Flecken und Knötchen, die zu größeren Flächen (Plaques) zusammen laufen können. Die Knötchen entstehen durch eine verstärkte Verhornung der Haut (Hyperkeratose), einem Prozess, der durch die sogenannte Extrazelluläre Matrix reguliert wird. Diese wird bei Patienten mit Lichen sclerosus wahrscheinlich durch Autoantikörper angegriffen und geschädigt. Mit der Zeit dünnt die Haut aus (Atrophie), und es kommt zu Einrissen und Einblutungen, später typischerweise auch zu Vernarbungen. Bei Frauen können dadurch Klitoris und kleine Schmallippen verkleben, was Schmerzen beim Geschlechtsverkehr hervorruft. Dazu tragen auch eine Schrumpfung des Gewebes, vor allem der Schamlippen, und eine Verengung des Scheideneingangs bei. Bei Männern kann eine Verengung der Vorhaut Erektionsstörungen verursachen. Bei der extragenitalen Form des Lichen sclerosus bilden sich teilweise auch Blasen auf der Haut.
Die anogenitale Form zeigt sich bei weiblichen Patienten oft zuerst mit einer Hautrötung im Bereich der Klitoris. Anschließend breiten sich die Hautveränderungen auf die inneren und äußeren Schamlippen, den Bereich um den After und den Damm zwischen After und äußeren Geschlechtsorganen aus, während die Schleimhäute des Genitals typischerweise ausgespart bleiben. Dadurch ergibt sich die charakteristische Form einer Acht. Bei Kindern zeigen sich oft nur leichte Rötungen und Depigmentierungen der Haut, wodurch der Lichen sclerosus schwer von der Weißfleckenkrankheit (Vitiligo) oder einem Ekzem abzugrenzen ist. Häufig erzeugen die Hautläsionen jedoch einen starken Juckreiz und schmerzhafte Einrisse, erschweren den Stuhlgang und verursachen Verstopfung. Einblutungen können außerdem zu einem Verdacht auf sexuellen Missbrauch führen. Bei lang dauernden Krankheitsfällen kann es auch zu einer Verengung der Harnröhre kommen. Außerdem ist bei einem anogenitalem Lichen sclerosus das Risiko erhöht, im Bereich der erkrankten Haut ein Plattenepithelkarzinom (heller Hautkrebs) zu entwickeln. Letzteres ist bei extragenitalem Lichen sclerosus nicht der Fall.
Diagnose und Differentialdiagnose
In der Regel kann der Arzt bereits anhand der Symptome eine eindeutige Diagnose stellen. So ist die Kombination aus weißlichen Hautveränderungen und Juckreiz im Anogenitabereich ein deutlicher Hinweis auf einen Lichen sclerosus. In unklaren Fällen ist es bei erwachsenen Patienten jedoch sinnvoll, unter örtlicher Betäubung eine Biopsie im Bereich einer Hautläsion durchzuführen. Eine eindeutige, möglichst frühzeitige Diagnose ist wichtig, um eine unspezifische Behandlung des Lichen sclerosus, etwa gegen eine vermutete Pilzinfektion, zu verhindern.
Zu den häufigen Differenzialdiagnosen gehört der Lichen planus (Knötchenflechte), der ebenfalls mit Schmerzen und Juckreiz einhergeht. Bei der mukosalen Form sind die Schleimhäute des Anogenitalbereichs betroffen, zusätzlich jedoch auch die Mund- und Lippenschleimhaut sowie die Zunge. Am Rand der Läsionen zeigt sich eine netzartige Hyperkeratose, die sogenannte Wickham-Streifung, die beim Lichen sclerosus nicht auftritt.
Bei Kindern muss der Lichen sclerosus vor allem von der Weißfleckenkrankheit (Vitiligo) abgegrenzt werden. Bei dieser zeigen sich scharf umschriebene, weißliche Flecken, die im Unterschied zum Ausschlag bei einem Lichen sclerosus weder jucken noch schmerzen. Außerdem sind die weißen Flecken in der Regel nicht auf den Anogenitalbereich beschränkt, sondern zeigen sich auch an anderen Stellen des Körpers. Ekzeme oder eine Schuppenflechte (Psoriasis) äußern sich mit einem mehr oder weniger stark juckenden rötlichen Ausschlag (Erythem). Im Unterschied zum Ausschlag im Rahmen eines Lichen sclerosus kommt es bei Ekzemen und vor allem bei der Schuppenflechte zu einer deutlichen Schuppenbildung. Eine Infektion mit Hefepilzen der Gattung Candida juckt ebenfalls sehr stark und sollte durch einen Hautabstrich ausgeschlossen werden.
Therapie und Behandlung
Der Lichen sclerosus ist nicht heilbar, und die Symptome bestehen in der Regel lebenslang. Sie lassen sich jedoch bei 75-90% der betroffenen Frauen durch die konsequente Behandlung mit starken Glukokortikosteroiden unterdrücken. Zwar bilden sich bereits vorhandene Vernarbungen im Therapieverlauf nicht zurück, doch eine frühzeitige Behandlung verringert das Risiko der Narbenbildung und Karzinomentwicklung. In der Regel beginnt die Behandlung der Entzündung mit der dreimonatigen Anwendung eines starken (Wirkstoffklasse 4), lokal angewendeten Glukokortikosteroids wie Clobetasolpropionat. Das zu der Wirkstoffklasse 3 gehörende Mometasonfuroat ist insbesondere im Kindesalter eine Therapiealternative und verfügt über ein deutlich geringeres Hautverdünnungspotenzial. Dabei wird täglich etwa eine Fingerkuppe einer Steroidsalbe aufgetragen. Als nebenwirkungsarme Alternative zu Glukokortikosteroiden kommen topische Calcineurininhibitoren (Tacrolimus, Pimecrolimus) in Frage, die auch in der Langzeitanbwendung keine Verdünnung der Haut machen. Diese zeigen allerdings in der Regel eine schlechtere Wirksamkeit als Glukokortikosteroide. Die Wirkung von Tacrolimus entspricht etwa der Wirkstoffklasse 2 und die des Pimecrolimus der Wirkstoffklasse 1-2 bei Vergleich mit Glukokortikosteroiden.
Bei männlichen Patienten mit genitalem Lichen sclerosus ist die Entfernung der Vorhaut (Beschneidung, Zirkumzision) die Therapie der Wahl und führt in 90-100% der Fälle zu einer vollständigen Ausheilung.
Dauertherapie bei genitalem Lichen sclerosus
Im Unterschied zu männlichen Patienten benötigen Frauen und Mädchen dagegen oft eine Langzeitbehandlung. Dabei reicht meistens eine zweimalige Anwendung der Steroidsalbe pro Woche aus, um die Symptome dauerhaft zu unterdrücken. Bei Kindern sollte allerdings wegen der insgesamt noch dünneren Haut verstärkt auf Nebenwirkungen geachtet werden. So besteht das Risiko einer Ausdünnung (Atrophie) der Haut, die sich anfangs durch eine Hautrötung äußert. Im Rahmen einer Dauerbehandlung sollte etwa alle 6 bis 12 Monate eine ärztliche Kontrolle durchgeführt werden.
Nicht mehr angeraten ist heute eine Behandlung mit einer testosteronhaltigen Salbe, da diese nicht nur weniger effektiv wirkt als die Therapie mit Glukokortikosteroiden, sondern gleichzeitig auch mehr Nebenwirkungen hat. Reagieren die Patienten nicht ausreichend auf die Behandlung mit Glukokortikosteroiden, sollte eine Kontaktallergie, beispielsweise auf Bestandteile eines Hautpflegemittels, ausgeschlossen werden.
In seltenen, schwer therapierbaren Fällen ist auch eine systemische Behandlung des Lichen sclerosus möglich. Hierzu wird beispielsweise das Retinoid (Vitamin-A-Derivat) Etretinat eingesetzt. Allerdings sind Retinoide potentiell furchtschädigend, leber- und nierentoxisch, so dass die Einnahme streng überwacht und zeitlich begrenzt werden sollte. Alternativ können Ciclosporin oder Methotrexat zum Einsatz kommen, zwei Wirkstoffe, die das Immunsystem hemmen und dadurch die Entzündung unterdrücken. Die Langzeitbehandlung mit Ciclosporin ist aber ebenfalls aufgrund der Gefahr für eine Nierenschädigung und Blutdrucksteigerung begrenzt. Zur systemischen Behandlung von extragenitalem Lichen sclerosus können in seltenen Fällen auch entzündungshemmende Glukokortikosteroide eingesetzt werden.
Nicht medikamentöse Maßnahmen
Zusätzlich zur medikamentösen Behandlung sollten Patienten mit Lichen sclerosus unbedingt mechanische Reizungen der erkrankten Haut durch raue Papiertücher, harte Fahrradsättel, feuchtes Toilettenpapier oder Seife vermeiden. Sehr wichtig ist es, die Haut regelmäßig mit einer wirkstofffreien Salbe zu pflegen (z.B. Neuroderm®Lipocreme, Allergika® Nachtkerzenölcreme). Außerdem verschafft kühlende Seidenwäsche im Vergleich zu Baumwollunterwäsche oft mehr Linderung der Beschwerden. Bei extragenitalem Lichen sclerosus kann außerdem eine UV-A1-Lichttherapie helfen.
| Erstbehandlung | Dauertherapie | Extragenitaler Lichen sclerosus |
|---|---|---|
| Stark wirksames, lokales Glukokortikosteroid (z.B. Clobetasolpropionat 0,05%, bei Kindern Mometasonfuroat) | ||
| 1x täglich für 12 Wochen | 1-2x pro Woche | |
| Alternativ topische Calcineurininhibitoren (z.B. Tacrolimus 0,1%) | ||
| Bei Männern: chirurgische Entfernung der Vorhaut | UV-A1-Lichttherapie | |
| Systemische Behandlung mit Steroiden/Methotrexat | ||
| Hautreizungen vermeiden, Hautpflegemittel (wirkstofffreie Salben) anwenden, Seidenunterwäsche statt Baumwollunterwäsche | ||
Prävention und Vorbeugung
Verletzungen und Schädigungen der Haut, vor allem im anogenitalen Bereich begünstigen die Entstehung eines Lichen sclerosus. Aus diesem Grund empfiehlt sich der Verzicht auf zu enge, reibende Kleidung, auf zu häufiges Waschen der Geschlechtsorgane mit Seife sowie auf harte Handtücher, Vaginalspülungen und feuchtes Toilettenpapier. Auch manche Sportarten wie Reiten oder Radfahren können zu einer Reizung des Anogenitalbereichs führen. Beim Radfahren lässt sich dies durch die Verwendung eines weichen Sattels abmildern.
Quellen und weiterführende Literatur
- K. Fistarol, P. H. Itin, 2013, Diagnosis and treatment of Lichen sclerosus – An update. American Journal of Clinical Dermatology 14: 27-47.
- Kirtschig, 2016, Lichen sclerosus – Beratungsanlass, Diagnose und therapeutisches Procedere. Deutsches Ärzteblatt 113: 337-343.
- Kirtschig et al., 2016, Evidence-based (S3) Guideline on (anogenital) Lichen sclerosus. Journal of the European Academy of Dermatology and Venerology 29: e1-e43.