Zusammenfassung
Chronischer Juckreiz kann ein Symptom unterschiedlicher Krankheiten sein und stellt deshalb eine diagnostische und therapeutische Herausforderung für den behandelnden Arzt dar. Neben bekannten Hauterkrankungen wie die Neurodermitis oder das Nesselfieber kann die Ursache für den Juckreiz eine internistische, neurologische oder psychosomatische Erkrankung sein. Auch bestimmter Medikamente können Juckreiz auslösen. Die Diagnosestellung erfolgt durch ein Zusammenspiel aus Anamnese, klinischem Bild, körperlicher Untersuchung, laborchemischer und apparativer Diagnostik. Im Vordergrund der Therapie steht die Behandlung der zugrunde liegenden Erkrankung. Ist dies nicht möglich, erfolgt eine symptomatische Therapie.
Auf einen Blick
+ Auftreten unabhängig von Alter, Geschlecht und geografischer Region
+ Symptome starker Juckreiz, der länger als sechs Wochen anhält, oft sekundäre Kratzläsionen, zusätzlich verschiedene spezifische Symptome der Primärerkrankung
+ Einflussfaktoren verschiedene Dermatosen sowie internistische, neurologische oder psychosomatische Erkrankungen, Einnahme bestimmter Medikamente, sehr trockene Haut
+ Ansteckungsgefahr je nach Grunderkrankung unterschiedlich
Einführung
Juckreiz (Pruritus) existiert in einer akuten und einer chronischen Form. Als chronisch wird ein Juckreiz bezeichnet, der länger als sechs Wochen besteht. Selbst wenn Juckreiz an sich meist ungefährlich ist, sollte die Ursache von Juckreiz abgeklärt werden, wenn dieser länger andauert. Einerseits kann chronischer Juckreiz die Lebensqualität des Betroffenen erheblich mindern, andererseits liegen dem Juckreiz oft behandlungsbedürftige Krankheiten zugrunde. Dazu zählt beispielsweise eine bei Schwangeren im letzten Schwangerschaftsdrittel auftretende Leberfunktionsstörung (intrahepatische Schwangerschaftscholestase), die das Ungeborene schädigen kann.
Da die Ursachen für chronischen Juckreiz vielfältig sind, ist die Versorgung der Patienten eine intradisziplinäre Aufgabe, an der neben Dermatologen, Internisten, Allgemeinmediziner, Schmerztherapeuten, Neurologen, Gynäkologen, Kinderärzte, Psychosomatiker und Psychiater beteiligt sind. Meistens sind Hautärzte die erste Anlaufstelle für die Betroffenen, denn auch wenn der Juckreiz ein Symptom der Erkrankung eines anderen Organsystems ist, wird er doch in der Haut wahrgenommen. Chronischer Juckreiz tritt in Deutschland mit einer Inzidenz (neu aufgetretene Krankheitsfälle pro Jahr) von 7% und einer Prävalenz (Häufigkeit einer Krankheit in der Bevölkerung zu einem bestimmten Zeitpunkt) von 17-25,5% recht häufig auf. Dennoch existieren nur wenige spezialisierte Behandlungszentren, an die die Patienten verwiesen werden können. Unterstützung finden die behandelnden Ärzte in einer 2012 veröffentlichten medizinischen Leitlinie zur Behandlung des chronischen Juckreizes.
Ursachen und Auslöser
Chronischer Juckreiz kann durch eine große Zahl von verschiedenen Krankheiten ausgelöst werden, die mit sehr unterschiedlicher Häufigkeit auftreten. In mehr als 40% der Fälle ist darüber hinaus mehr als eine Ursache für den Juckreiz verantwortlich, während in 8% der Fälle überhaupt keine Ursache gefunden wird. Fast ein Drittel der Fälle lässt sich auf eine Hautkrankheit zurückführen, womit Dermatosen die häufigste Ursache für chronischen Juckreiz darstellen. Jeweils etwa 8% entfallen auf internistische und 9% auf neurologische Grunderkrankungen. Nicht-körperliche, also psychische und psychosomatische Ursachen, werden bei jedem etwa hundertsten Patienten mit chronischem Juckreiz diagnostiziert.
Dermatosen
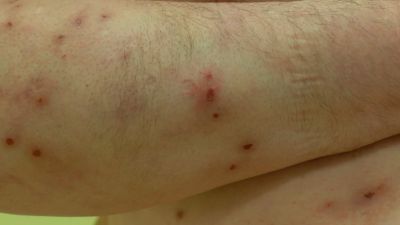
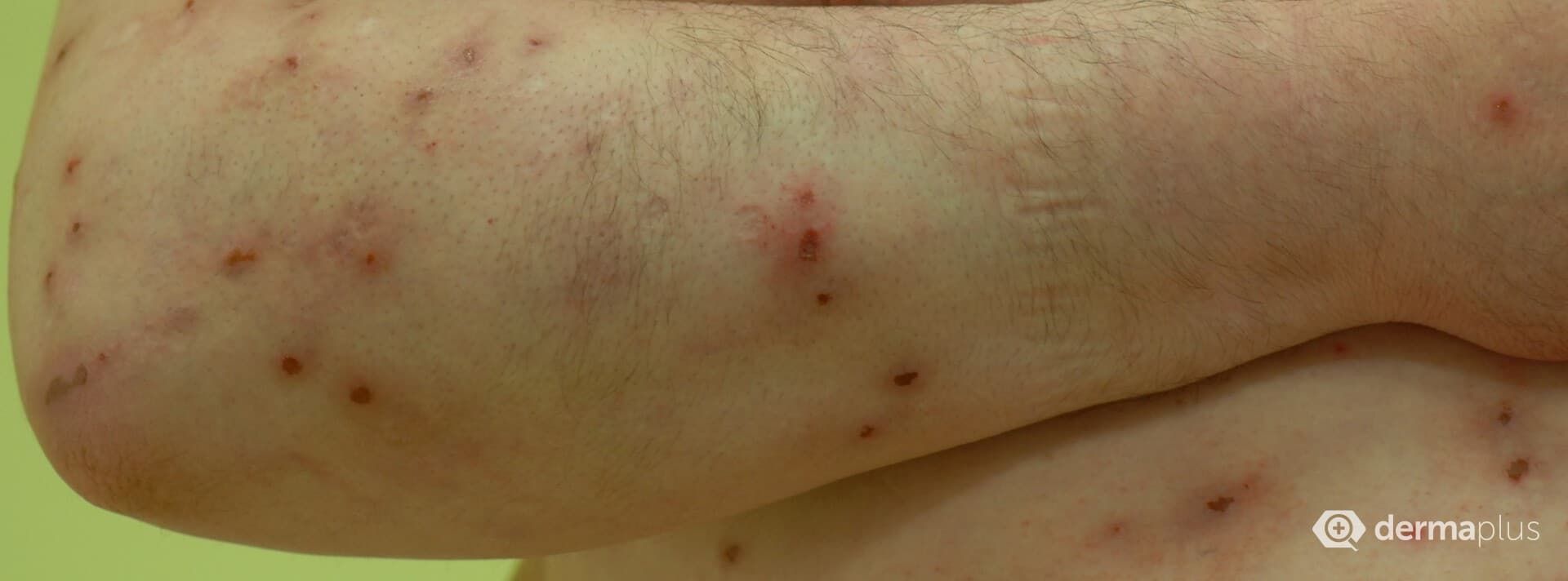
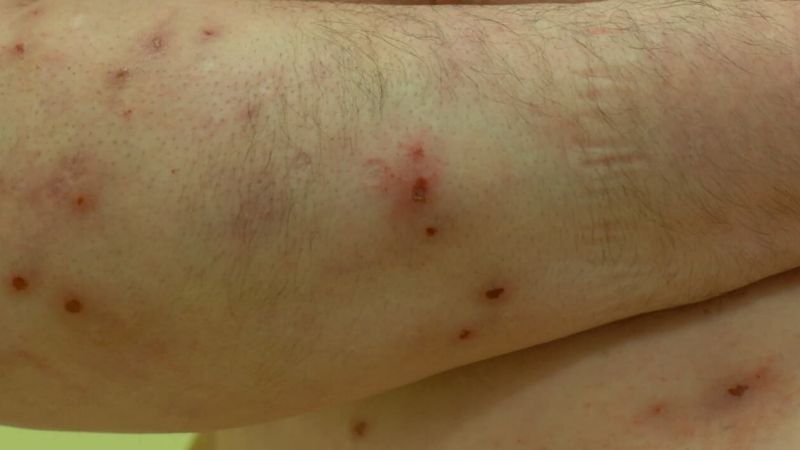
Viele Hauterkrankungen gehen fast zwangsläufig mit chronischem Juckreiz einher. Dabei kann es sich sowohl um entzündliche als auch um infektiöse Dermatosen handeln. Auch Gewebeneubildungen (Neoplasien) können Juckreiz hervorrufen. Wenn dem Juckreiz eine Dermatose zugrunde liegt, beginnt er in der Regel gemeinsam mit den typischen Hauterscheinungen der Grunderkrankungen. Es ist jedoch auch möglich, dass Juckreiz auftritt, ohne dass sich sichtbare Hautveränderungen wie Ausschlag zeigen. Man spricht in diesem Fall von einer unsichtbaren Dermatose, im medizinischen Fachjargon von einem Pruritus sine materia. Erschwert wird deren Diagnose auch durch das Auftreten von sekundären Kratzläsionen, also Hautdefekten, die durch Kratzen als Reaktion auf den Juckreiz entstehen und die die ursprünglichen Hautveränderungen überlagern können.
Vor allem das atopische Ekzem (Neurodermitis) geht fast immer mit chronischem Juckreiz, der bereits in früher Kindheit beginnen kann, sowie mit auffälligen Kratzläsionen einher. Ähnliches gilt für die Nesselsucht (Urtikaria), bei der jedoch seltener Kratzläsionen zu beobachten sind. Eine in Deutschland häufige Hautkrankheit, bei der die Hautveränderungen oft mit Juckreiz einhergehen, ist außerdem die Schuppenflechte (Psoriasis vulgaris). Weitere entzündliche Hautkrankheiten, die mit chronischem Juckreiz assoziiert sein können, sind die Knötchenflechte (Lichen planus), eine chronische Entzündung des Bindegewebes der Lederhaut (Lichen sclerosus), T-Zell-Lymphome der Haut sowie der seltene und in der Regel selbstlimitierende Morbus Grover. Eine Juckreiz verursachende Autoimmunerkrankung ist das bullöse Pemphigoid, bei dem am ganzen Körper flüssigkeitsgefüllte Blasen auftreten, die sich unter der Oberhaut (Epidermis) bilden.
Des Weiteren kann die Einnahme verschiedener Medikamente zu juckenden Hautausschlägen führen, die ebenso wie ein allergisches Kontaktekzem in einen chronischen Zustand übergehen können. Vor allem bei älteren Menschen ist oft sehr trockene, rissige und entzündete Haut eine Ursache für chronischen Juckreiz. Ein Beispiel für eine infektiöse Hautkrankheit, die Juckreiz auslöst, ist die Krätze (Skabies), die durch Krätzmilben hervorgerufen wird und aufgrund der hohen Ansteckungsgefahr vor allem innerhalb von Familien und Wohnheimen gehäuft auftritt. In seltenen Fällen können vererbbare Hautkrankheiten wie die Neurofibromatose sowie verschiedene nur in der Schwangerschaft auftretende Dermatosen chronischen Juckreiz erzeugen.
Internistische Erkrankungen
Juckreiz ist ein häufiges Symptom internistischer Erkrankungen, die verschiedene Organsysteme betreffen. Dabei treten anders als bei einer Dermatose als Ursache des Juckreizes keine primären Hautveränderungen auf. Sekundäre Kratzläsionen als Folge des Juckreizes sind dagegen möglich. Häufige Ursachen für Juckreiz sind eine chronische Niereninsuffizienz, Leber-Gallenwegserkrankungen (hepatobiliäre Erkrankungen) und Erkrankungen des blutbildenden Systems (hämatologische Erkrankungen). Im Unterschied zur chronischen Niereninsuffizienz tritt bei akutem Nierenversagen in der Regel kein Juckreiz auf.
Eine Art von Leber-Gallenwegserkrankung sind die cholestatischen Erkrankungen, bei denen der Abfluss der Gallenflüssigkeit aus der Gallenblase in den Darm gestört ist. Durch die Einlagerung der nicht abgeführten Gallensäuren in die Haut entsteht ein starker Juckreiz. Cholestatische Erkrankungen, die mit chronischem Juckreiz einhergehen, sind beispielsweise die primär biliäre Zirrhose – eine Entzündung der in der Leber liegenden Gallenwege, die unbehandelt in eine Leberzirrhose übergeht – die mechanische Zerstörung der Gallengänge etwa durch Tumoren sowie eine durch die Einnahme von Medikamenten verursachte Cholestase. Zu den nicht cholestatischen Erkrankungen des Leber-Gallenwegssystems, die Juckreiz verursachen können, gehören eine chronische Infektion mit dem Hepatitis C-Virus, ein durch Alkoholmissbrauch verursachter Leberschaden und die Leberzirrhose. Außerdem ist ein starker Juckreiz des gesamten Körpers das wichtigste Symptom der intrahepatischen Schwangerschaftscholestase, einer Erkrankung, die typischerweise im dritten Schwangerschaftstrimester auftritt und die als Cholestase durch einen gestörten Abfluss der Gallenflüssigkeit gekennzeichnet ist. Ebenso wie ein akutes Nierenversagen ist ein akutes Leberversagen dagegen nicht mit Juckreiz assoziiert.
Verschiedene bösartige Erkrankungen des blutbildenden und lymphatischen Systems können ebenfalls Juckreiz verursachen. Hier unterscheidet man zwischen myeloproliferativen Erkrankungen, bei denen eine myeloide Stammzelle im Knochenmark als Vorläufer von roten Blutkörperchen (Erythrozyten) und Blutplättchen (Thrombozyten) entartet, und lymphoproliferative Erkrankungen wie Morbus Hodgkin und Non-Hodgkin-Lymphome, die von entarteten weißen Blutkörperchen (Lymphozyten) ausgehen.
Weitere Ursachen für chronischen Juckreiz können eine Über- oder Unterfunktion der Schilddrüse, eine Störung der Nebenschilddrüse (Hyperparathyreoidismus) sowie Diabetes mellitus darstellen. Sowohl Eisenmangel selbst als auch Krankheiten, die Eisenmangel verursachen, wie eine Laktoseintoleranz, chronisch-entzündliche Darmerkrankungen, Magersucht und eine Unverträglichkeit von Gluten (Zöliakie) begünstigen Juckreiz. Dieser kann jedoch auch als Nebenwirkung von Medikamenten wie Opioiden, ACE-Hemmern zur Behandlung von Bluthochdruck, Statinen zur Senkung des Cholesterinspiegels, Penicillinen, dem Antimalaria-Mittel Chloroquin und Infusionen mit dem Blutplasmaersatzstoff Hydroxyethylstärke auftreten. Schließlich sind auch Infektionen mit Parasiten, dem humanen Immundefizienzvirus (HIV) und dem Parvovirus B19 eine mögliche Ursache für Juckreiz.
Neurologische Erkrankungen
Etwa neun Prozent der Patienten mit chronischem Juckreiz leiden an einer Erkrankung des Nervensystems. Dabei ist es oft schwierig, neuropathischen Juckreiz von neuropathischen Schmerzen zu trennen, da viele der zugrunde liegenden Erkrankungen mit Sensibilitätsstörungen und einer Überempfindlichkeit der peripheren Nervenfasern einhergehen. Dazu zählen beispielsweise die Notalgia parästhetica, bei der der Juckreiz typischerweise am Rücken neben der Wirbelsäule auftritt, die postzosterische Neuralgie (Nervenschmerzen, die nach einer Gürtelrose auftreten) sowie der brachioradiale Pruritus, ein beidseitig vor allem an den Streckseiten der Unterarme auftretender chronischer Juckreiz. Für den brachioradialen Juckreiz werden oft krankhafte Veränderungen der Wirbelsäule verantwortlich gemacht. Er tritt zudem bevorzugt in den Sommermonaten mit verstärkter UV-Strahlung auf. Auch Schädigungen der kleinen, gering oder nicht myelisierten Nervenfasern, oft infolge einer Diabetes mellitus-Erkrankung können zu Juckreiz führen. Meist äußert sich dies jedoch vor allem im Anfangsstadium durch Nervenschmerzen, so dass Patienten eher einen Neurologen als einen Dermatologen aufsuchen.
Psychosomatische Erkrankungen
Patienten können auch unter chronischem Juckreiz leiden, ohne dass sich dafür eine organische Ursache finden lässt. Ein Beispiel ist der sogenannte Dermatozoenwahn. Die Betroffenen sind davon überzeugt, dass sich in ihrer Haut Parasiten – vor allem Würmer und Insekten – befinden und sich dort bewegen. Infolge dieser wahnhaften Vorstellung leiden sie unter Juckreiz und Angstzuständen. Sofern eine körperliche Erkrankung inklusive Parasitenbefall sicher klinisch ausgeschlossen werden kann, muss von einer psychischen Erkrankung, genauer einer Psychose („Wahnvorstellung“), ausgegangen werden.
Symptome und Krankheitsverlauf
Je nach zugrunde liegender Primärerkrankung sind die Symptome und Krankheitsverläufe sehr unterschiedlich. Unabhängig von der Ursache wird ein Juckreiz als chronisch bezeichnet, wenn er länger als sechs Wochen besteht. Ein ausgeprägter Juckreiz kann bereits als einziges Symptom für die Patienten ausgesprochen belastend sein. Vor allem internistische und neurologische Primärerkrankungen können darüber hinaus eine Vielzahl an weiteren Symptomen und Beschwerden hervorrufen, die den Leidensdruck erhöhen.
Diagnose und Differentialdiagnose
Am Beginn der Diagnosestellung steht eine gründliche Aufnahme der Krankengeschichte (Anamnese) und eine klinische Untersuchung in Hinblick auf die verschiedenen Erkrankungen, die mit einem chronischen Juckreiz assoziiert sein können. Zur Erfassung der genauen Symptome steht dem Arzt ein deutschsprachiger Fragebogen zur Verfügung. In der Anamnese erfragt der Arzt alle relevanten Daten der Krankengeschichte, eingenommene Medikamente, verwendete Pflegeprodukte und weitere Risikofaktoren. Zusätzlich zu den körperlichen Symptomen sollten dabei auch psychosomatische Symptome als Folge des Juckreizes beachtet werden, da diese eventuell eine psychologische Mitbetreuung des Patienten erforderlich machen. Weiterhin sollte die Einschränkung der Lebensqualität durch den Juckreiz mit Hilfe des Dermatology Life Quality Index (DLQI) dokumentiert werden. Anschließend untersucht der Arzt die gesamte Haut, die Schleimhäute, den Genitalbereich, die Kopfhaut und die Nägel auf krankhafte Veränderungen. Daran schließt sich eine allgemeine körperliche Untersuchung mit dem Abtasten der Lymphknoten an. Aufgrund der Untersuchungsergebnisse werden die Patienten in eine von drei Gruppen eingeteilt:
Gruppe I: es liegen spezifische Hautveränderungen vor, die auf eine Dermatose hindeuten
Gruppe II: es besteht Juckreiz, obwohl keine Hauterscheinungen vorliegen
Gruppe III: es besteht Juckreiz ohne primäre Hautveränderungen, gleichzeitig zeigen sich chronische sekundäre Kratzläsionen
Sind keine primären Hautveränderungen sichtbar, ist eine Hautbiopsie sinnvoll. Vor allem beim Auftreten ausgeprägter sekundärer Kratzläsionen können sich darunter Symptome einer Dermatose verstecken, die durch die Biopsie ans Licht kommen. Vor allem das bullöse Pemphigoid und die Knötchenflechte (Lichen planus) werden oft erst durch eine Hautbiopsie erkannt. Bei dem Verdacht auf eine neurologische Ursache sollte eine Bestimmung der intraepidermalen Nervenfaserdichte anhand einer Hautbiopsie erwogen werden.
Labordiagnostik und apparative Untersuchungen
Die Labordiagnostik kommt vor allem in den Fällen, bei denen sich der Juckreiz nicht auf eine Dermatose zurückführen lässt, zum Einsatz. Aufgrund der Vielzahl an möglichen Diagnosen stehen viele verschiedene Untersuchungsmöglichkeiten zur Verfügung, auf die hier nur oberflächlich eingegangen werden kann. Durch eine Blutuntersuchung und Bestimmung geeigneter Parameter lassen sich vor allem internistische Krankheiten diagnostizieren. So lassen sich im Blut Leber-, Nieren- und Schilddrüsenwerte bestimmen, während ein Differenzialblutbild Auskunft über Krankheiten des blutbildenden Systems und bestehende Infektionen gibt. Auch ein Vitamin- und Eisenmangel kann durch eine Blutuntersuchung aufgedeckt werden.
Erkrankungen der verschiedenen Organsysteme können weiterhin mit apparativen Methoden diagnostiziert werden. Dazu gehören insbesondere die Ultraschalluntersuchung sowie die Röntgenuntersuchung des Oberkörpers. Bei Bedarf kann auch eine Biopsie der betreffenden Organe einschließlich der Lymphknoten und des Knochenmarks erfolgen. Schilddrüsenerkrankungen werden neben einer Ultraschalluntersuchung auch durch nuklearmedizinische Methoden untersucht. Der Magen-Darm-Trakt wird in der Regel endoskopisch untersucht.
Tabelle: Laborchemische und apparative Untersuchungen zur Differenzialdiagnostik internistischer Ursachen des chronischen Juckreizes
| Differentialdiagnose | Laboruntersuchung | Apparative Untersuchung |
|---|---|---|
| Chronische Niereninsuffizienz | Blutwerte (Kreatinin, Harnstoff) | Ultraschall, evtl. Biopsie |
| Leber-/Gallenwegserkrankung | Blutwerte (Leberenzyme, Bilirubin) | Ultraschall, evtl. Biopsie |
| Erkrankung des blutbildenden Systems | Differentialblutbild | Ultraschall, Röntgen, evtl. Biopsie |
| Schilddrüsenerkrankung | Blutuntersuchung (Schilddrüsen-/Nebenschilddrüsenhormone) | Ultraschall |
| Darmerkrankung, Mangelerscheinung | Differentialblutbild, Stuhluntersuchung | Magen-Darmspiegelung, evtl. Biopsie |
| Infektionskrankheit | Differentialblutbild | - |
| Solide Tumoren | Stuhluntersuchung mit Haemoccult | Ultraschall, Röntgen, Magen-Darmspiegelung, Computertomographie |
Therapie und Behandlung
Aufgrund der vielen verschiedenen Ursachen ist die Behandlung des chronischen Juckreizes sehr komplex und erfolgt meist in Kooperation verschiedener Fachrichtungen. Die empfohlene Vorgehensweise ist in einer medizinischen Leitlinie zusammengefasst, an der sich die behandelnden Ärzte orientieren können. Allerdings handelt es sich dabei lediglich um allgemeine Empfehlungen, die für jeden Patienten in Abhängigkeit von der genauen Diagnose, dem Alter und der Begleitkrankheiten angepasst werden müssen. Bei der Behandlung muss zwischen einer ursächlichen und einer symptomatischen Therapie unterschieden werden, die allerdings auch kombiniert werden können. Bei der ursächlichen Behandlung wird die zugrunde liegende Primärerkrankung behandelt, wodurch gleichzeitig der Juckreiz verschwinden sollte. Eine symptomatische Behandlung richtet sich dagegen ausschließlich auf die Reduktion des Symptoms Juckreiz. Solange die Primärerkrankung bestehen bleibt, kann die symptomatische Behandlung nicht dauerhaft zum Erfolg führen.
Die medizinische Leitlinie zur Behandlung des chronischen Juckreizes empfiehlt ein schrittweises Vorgehen. Am Beginn stehen dabei die Diagnose und Therapie der Primärerkrankung. Dazu gehört auch das Absetzen von Medikamenten oder irritierenden Substanzen, die im Verdacht stehen, Juckreiz auszulösen. Bei dermatologischen Ursachen können beispielsweise topische Steroide zur Entzündungshemmung eingesetzt werden, auch Bestrahlungen mit ultraviolettem oder sichtbaren Licht können den Juckreiz lindern. Infektiöse Dermatosen müssen mit geeigneten Antibiotika, Antimykotika oder Wirkstoffen gegen Parasiten bekämpft werden. Nichtsedierende Antihistaminika kommen bei allergischen Reaktionen zum Einsatz. Durch trockene Haut verursachter chronischer Juckreiz kann oft bereits durch eine Feuchtigkeitspflege gemildert werden. Bei internistischen, neurologischen und anderen Erkrankungen findet die Behandlung nach den Leitlinien der jeweiligen Fachrichtung statt.
Ist das Vorgehen in Stufe 1 nicht erfolgreich, erfolgt eine evidenzbasierte Therapie, die sich an auf Studien basierenden Empfehlungen orientiert. Als letzter Schritt ist eine symptomatische Therapie vorgesehen, die darauf abzielt, die Entstehung und die Weiterleitung des Juckreizes zu unterbrechen. Hierzu können beispielsweise Antidepressiva und das Alkaloid Capsaicin aus Paprika-Arten zum Einsatz kommen. Die symptomatische Therapie basiert auf Fallstudien und Expertenmeinungen und erfolgt, wenn die Therapieansätze der Stufe 1 und 2 nicht erfolgreich waren. Die Behandlung von psychosomatisch oder psychisch bedingtem Juckreiz ist besonders schwierig. Dies gilt insbesondere für den Dermatozoenwahn, da die Patienten oft eine psychische Störung als Grund ihrer Beschwerden ablehnen und weiterhin an eine körperliche Ursache glauben. Sofern der Patient sein Einverständnis gibt, kann die Psychose durch Neuroleptika behandelt werden.
Tabelle: Schrittweise Therapie bei chronischem Juckreiz
| Schritt | Prinzip |
|---|---|
| 1 | Diagnose und Therapie der Primärerkrankung • Etablierte medikamentöse Behandlung • Absetzung von irritierenden Substanzen und Juckreiz auslösenden Medikamenten • Gegebenenfalls Psychotherapie |
| 2 | Evidenzbasierte Therapie • Behandlung der Primärerkrankung anhand von Empfehlungen, die auf Studien basieren |
| 3 | Symptomatische Therapie • Unterbrechung der Entstehung und der Weiterleitung des Juckreizes • Basierend auf Fallstudien und Expertenmeinung |
Prävention und Vorbeugung
Aufgrund der Vielzahl an möglichen Ursachen von chronischem Juckreiz lässt sich keine allgemeine Empfehlung für eine Prävention aussprechen. Vielen Ursachen wie neurologischen und internistischen Erkrankungen lässt sich überhaupt nicht vorbeugen. Bei dermatologischen Ursaschen wie trockener Haut oder einer atopischen Dermatitis lässt sich der Juckreiz durch eine gute Hautpflege mit rückfettenden Substanzen oft zumindest mildern. Die Ansteckungsgefahr mit Hautparasiten, -pilzen oder pathogenen Bakterien lässt sich mit gängigen Hygienemaßnahmen reduzieren. Um zu verhindern, dass der Juckreiz in einen chronischen Zustand übergeht, empfiehlt es sich, bei anhaltendem Juckreiz auch ohne sichtbare Hautveränderungen frühzeitig einen Arzt aufzusuchen.
Quellen und weiterführende Literatur
- Ständer et al., Klinisches Management bei Pruritus. J. Dtsch. Dermatol. Ges. 2015, 13: 101-105.
- Leitlinie zur Diagnostik und Therapie des chronischen Pruritus. Ständer S., Zeidler C., Augustin M. et al. S2k-Leitlinie 013/048